In het begin van deze Hot Line-sessie kwamen vijf erg interessante studies aan bod over coronaire aandoeningen en plaatsing van een stent. We geven hier een korte samenvatting.
NorStent-studie
Comparison of long term effects of new generation DES vs contemporary BMS on mortality, morbidity, revascularization, and quality of life. K H. Bonaa (Trondheim, NO)
Sinds 2006 hebben DES-stents de reputatie dat ze de mortaliteit verhogen in vergelijking met BMS-stents. In 2014 bevelen de guidelines van de ESC evenwel aan om DES-stents van de nieuwe generatie te gebruiken.
In de NorStent-studie werden 9 013 patiënten opgenomen (2 636 patiënten met stabiele angor en 6 377 patiënten met een acuut coronair syndroom) die een coronaire angioplastiek moesten ondergaan. De patiënten werden at random toegewezen aan een BMS-groep of een DES-groep (83 % met everolimus en 12 % met zotarolimus).
Na 6 jaar follow-up was er geen statistisch significant verschil tussen de 2 groepen voor het primaire eindpunt van mortaliteit of myocardinfarct (17,41 % in de BMS-groep versus 16,6 % in de DESgroep) of voor de secundaire eindpunten (instabiele angor of levenskwaliteit).
Zoals te verwachten was, was het aantal revascularisaties lager in de DES-groep (16,5 % versus 19,8 %), hoewel het verschil kleiner was dan voorzien. Volgens die analyse moet bij 36 patiënten een DES-stent worden ingeplant om een revascularisatie te voorkomen.
Er was een trend naar een hoger percentage trombose van de stent in de BMSgroep (1,2 % versus 0,8 % p = 0,0498).
Prof. dr. Bonaa concludeerde dat het percentage restenose met de BMS-stents lager was dan verwacht en dat er 36 patiënten een DES-stent moeten krijgen om een revascularisatie te vermijden. Hij wees erop dat dat aantal hoger lag dan verwacht. Tot besluit zei hij dat de 2 types van stents gebruikt kunnen worden.
In zijn bespreking legde prof. dr. James (Uppsala, SE) uit dat we de voorkeur moeten blijven geven aan DES-stents van de nieuwe generatie ten opzichte van BMS-stents, omdat ze betere resultaten geven (Klasse Ia-aanbeveling in de guidelines). Verder zei hij nog dat het niet nodig is om BMS-stents aan te bevelen bij patiënten met een hoog risico op trombose van de stent of patiënten die geen dubbele anticoagulatie verdragen.
Prof. dr. Bonaa besloot de sessie door te zeggen dat BMS- en DES-stents naar zijn mening niet op dezelfde lijn mogen worden geplaatst in de aanbevelingen, maar dat er bepaalde omstandigheden blijven bestaan waarin we ook BMSstents kunnen gebruiken.
BASKET-SAVAGE-studie
Drug-eluting vs. bare-metal stents in saphenous vein grafts. R. Jeger (Basel, CH)
Saphenagreffen (SVG) hebben een andere pathofysiologie dan natieve coronaire arteriën. De middelmatige evolutie van die greffen na angioplastiek is bekend en houdt vooral verband met perifere embolisatie van bros materiaal en het hoge percentage restenose en progressie van de atherosclerose.
Volgens bepaalde gegevens is de eenjaarsmortaliteit hoger bij gebruik van DES-stents voor de veneuze overbruggingsangioplastiek.
Deze studie onderzocht de werkzaamheid en de veiligheid van het gebruik van DES- versus BMS-stents bij een angioplastiek met veneuze greffen.
Na 173 patiënten werd de rekrutering voor deze studie stopgezet wegens problemen met de rekrutering en het feit dat de gebruikte stents niet meer beschikbaar waren.
De resultaten tonen een percentage MACE (Major Cardiovascular Events) na 12 maanden van 17,9 % voor de BMS-stent versus 2,3 % voor de DESstent. Op lange termijn (follow-up van 60 maanden) bedroeg het percentage MACE 29,8 % voor de BMS-stent versus 12,4 % (figuur 1), en er was geen verschil in de mortaliteit door cardiale oorzaken (3,6 % vs. 4,5; p = 0,95).
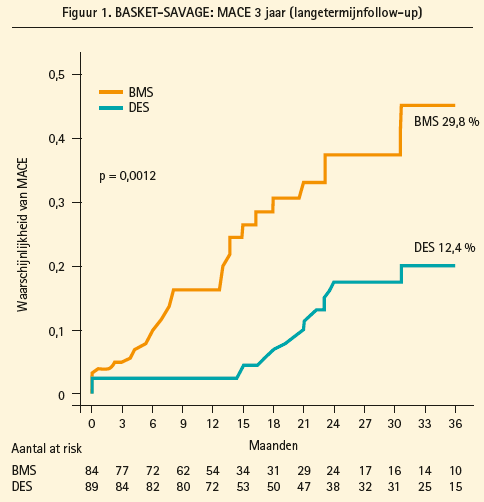
Prof. dr. Jeger concludeerde dat de werkzaamheid en de veiligheid na 1 jaar van DES-stents bij angioplastiek met veneuze greffen bevestigd is, met een significante afname van de cardiale mortaliteit, het aantal infarcten en revascularisaties, en dat de mortaliteit op lange termijn niet verhoogd is.
Prof. dr. Chevalier (Massy, FR) wees erop dat het gebruik van DES-stents een Ia-aanbeveling is volgens de richtlijnen voor angioplastiek met saphenagreffen, dat het nut van DES-stents aangetoond is, maar met DES-stents van de 1ste generatie, en tot slot dat er in registers geen verschil werd gevonden tussen DES-stents van de 1ste en van de 2de generatie. De BASKET-SAVAGE-studie bevestigt dus het voordeel van die stents op korte en op lange termijn.
PRAGUE 18-studie
Randomized comparison of ticagrelor versus prasugrel in ST elevation myocardial infarction. P. Widimsky (Prague, CZ)
In deze studie wordt het gebruik van prasugrel vergeleken versus ticagrelor in een populatie van patiënten met een coronair syndroom met elevatie van het STsegment (STEMI) die behandeld worden met een primaire angioplastiek.
De resultaten die verkregen werden na inclusie van 1 230 patiënten tonen geen enkel statistisch significant verschil voor het gecombineerde eindpunt van overlijden, infarct, CVA, bloeding en dringende revascularisatie na 7 of 30 dagen.
Prof. dr. Widimsky concludeerde dat deze studie aantoont dat het gebruik van ticagrelor en van prasugrel vergelijkbare resultaten lijkt te geven op het vlak van werkzaamheid en veiligheid in de vroege fase na een acuut coronair syndroom dat behandeld wordt met een primaire angioplastiek.
Prof. dr. Fox (Nethy Bridge, VK) wijst erop dat we voorzichtig moeten zijn met de term 'vergelijkbaar op het vlak van werkzaamheid en veiligheid'. Ticagrelor werd in deze studie niet terugbetaald aan de patiënt. Aangezien dat product door de patiënt moest worden betaald, zijn een aantal patiënten gestopt met ticagrelor en overgeschakeld op clopidogrel. Hij stelt dat de studie naar zijn mening onvoldoende krachtig was om aan te tonen dat beide producten vergelijkbaar zijn. Het totale voorziene aantal patiënten bedroeg 2 600 en de studie werd stopgezet wegens 'futiliteit'. Hij legde uit dat het moeilijk is om aan te tonen dat een studie futiel is. Tot slot werden er in de studie veel patiënten met een laag risico opgenomen (1,3 % sterfgevallen na 30 dagen).
EROSION-studie
Can patients with acute coronary syndromes caused by plaque erosion be treated with anti-thrombotic therapy without stenting? I.-K. Jang (Boston, US)
De drie fenomenen die het vaakst aan de oorzaak liggen van plotse dood zijn ruptuur of scheuren van een atheroomplaat en verkalkte noduli.
Een erosie van een atheroomplaat moet worden vermoed in een zone waar het endotheel verdwenen is en er een vastzittende trombus aanwezig is. In OCT-studies bij acute coronaire syndromen wordt in 25 tot 30 % van de gevallen erosie van atheroomplaten gezien. De hypothese luidt dat de erosie van een atheroomplaat gestabiliseerd kan worden met een anticoagulatiebehandeling alleen, zonder plaatsing van een stent, waardoor complicaties als gevolg van die laatste voorkomen kunnen worden. Het betreft een haalbaarheids- en veiligheidsstudie bij patiënten met een acuut coronair syndroom.
De patiënten krijgen aspirine, ticagrelor en ongefractioneerd heparine voor de katheterisatie. Het gebruik van een glycoproteïne IIb/IIIa-remmer en tromboaspiratie zijn toegestaan. Het heparine werd gedurende 3 dagen gegeven en de patiënten kregen verder een dubbele anticoagulatie met aspirine en ticagrelor. Na 1 maand werd er een controle-OCT uitgevoerd.
Van de 405 patiënten van wie de OCTbeelden evalueerbaar waren, hadden er 103 een erosie van een atheroomplaat. Daarvan werden er 60 opgenomen in de studie en hebben er 55 deelgenomen aan de follow-up (1 overlijden).
Volgens de studie bedraagt het percentage erosie van de atheroomplaat in de populatie 25,4 % (60,7 % ruptuur van de atheroomplaat).
Bij 78,3 % van de patiënten was het volume van de trombus met 50 % afgenomen en bijna 1/3 van de patiënten vertoonde geen trombus meer (figuur 2).
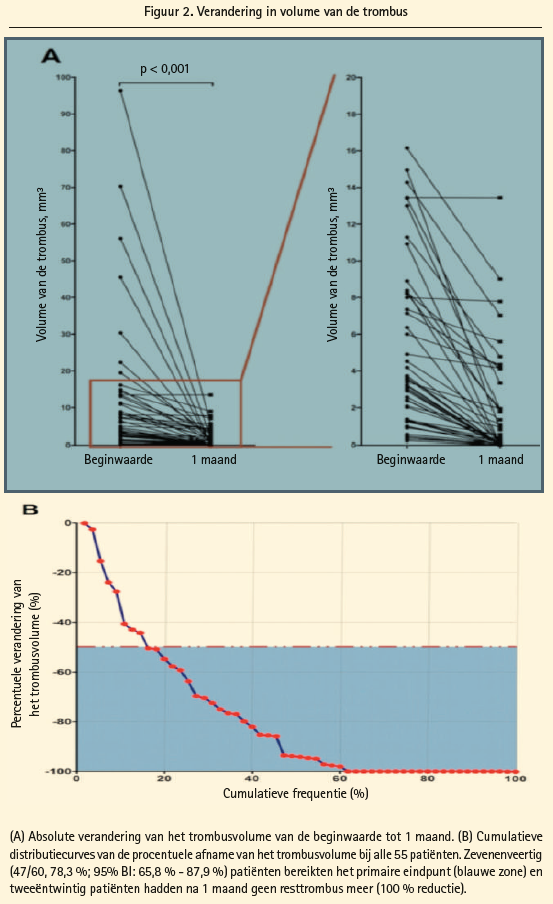
Prof. dr. Jang concludeerde dat een anticoagulatiebehandeling zonder plaatsing van een stent het volume van de trombus verkleint en de bloedstroom verhoogt, zonder tekenen van een recidief van ischemie na 1 maand.
Een vergelijkbaar aandeel (1/4 van de patiënten) van de populatie vertoonde een erosie van de atheroomplaat. Deze verkennende studie moet nu bevestigd worden met gerandomiseerde studies met een evaluatie op langere termijn.
In zijn bespreking wijst prof. dr. Serruys (Rotterdam, NL) op enkele beperkingen, waaronder het feit dat een patiënt in de studie opgenomen kon worden na een zuiver visuele evaluatie van de letsels (stenose < 70 %). Hij betreurt dat de inclusie niet gebaseerd was op het OCTonderzoek maar ook dat 66 % van de patiënten na 1 maand een diameter hadden die de bloedstroom kan beperken in normale omstandigheden (FFR-positief). Deze studie is dus een 'proof of concept' maar er zijn gegevens op lange termijn nodig van een dubbelblinde, gerandomiseerde studie.
BBK II-studie
Culotte versus T-stenting for treatment of coronary bifurcation lesions. M. Ferenc (Bad Krozingen, DE)
Bij een angioplastiek van de bifurcatie moet, om een optimaal resultaat te verkrijgen, in 5 tot 36 % van de gevallen een stent worden geplaatst in een laterale tak. De twee meest gebruikte technieken zijn T-stenting en 'broekstenting'.
Deze studie is de eerste die beide technieken vergelijkt in een populatie van 300 patiënten met een volledige klinische follow-up en een angiografische followup van 91 %.
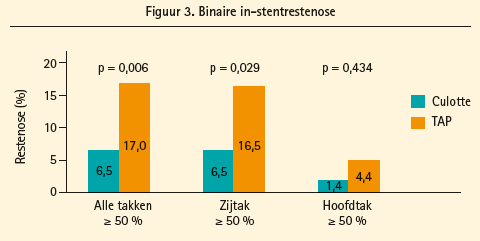
De resultaten tonen aan dat de techniek met broekstenting een beter resultaat geeft dan de T-stenting (gemiddelde diameter van de stenose: 21±20 % versus 27±25 %, p = 0,017) en dat het resultaat afhangt van de diameter van de laterale tak.
Er is ook meer restenose (6,5 % versus 17 %, figuur 3), met opnieuw een verband met een restenose van de laterale tak (6,5 % versus 16,5 %). Er is een trend van een hoger percentage revascularisatie na 1 jaar met T-stenting (6 % versus 12 %, p = 0,069).
Vanuit een klinisch oogpunt is er geen klinisch significant verschil tussen de twee groepen.
Prof. dr. Ferenc concludeerde dat broekstenting gepaard gaat met een significant lager percentage restenose, met een trend tot een lager aantal heringrepen, en dat de resultaten afhankelijk zijn van het resultaat in de laterale tak.
Prof. dr. Morice (Massy, FR) stelde dat de noodzaak tot stenting van de laterale tak een erg subjectief gegeven is maar ook dat er, gezien het kleine aantal patiënten, significante verschillen bestaan in de angiografische kenmerken (zoals de hoek van de bifurcatie) die een invloed kunnen hebben op de resultaten.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.