In deze sessie van de late breaking clinical trials werden de resultaten van enkele belangrijke recente studies rond persistente voorkamerfibrillatie en secundaire cardiovasculaire preventie voorgesteld.
1 CASTLE-AF-studie
Professor Nassir Marrouche van de University of Utah, Salt Lake City, presenteerde de resultaten van de CASTLEAF-studie, een multicentrische gerandomiseerde studie die een behandeling door katheterablatie met de conventionele behandeling bij patiënten met hartfalen en voorkamerfibrillatie (VKF) vergeleek. Ongeveer 30 % van de patiënten met hartfalen zal VKF ontwikkelen en aangezien dit optreden geassocieerd is met een verhoogde mortaliteit,1 is het zeer interessant dat deze studie juist als primair eindpunt het vermogen van katheterablatie om harde klinische eindpunten als mortaliteit en hospitalisatie door hartfalenprogressie te verbeteren onderzocht. Daarnaast werden als secundaire eindpunten o.a. de incidentie van CVA en cardiovasculaire mortaliteit, de verbetering van de linkerventrikelfunctie, en de reductie van de VKF-burden onderzocht. Geïncluceerde patiënten hadden een ernstig verminderde linkerventrikelfunctie (ejectiefractie ≤ 35 %), met symptomatisch hartfalen (NYHA klasse ≥ II) met reeds een ingeplante ICD of CRTD met mogelijkheid tot homemonitoring en verder ofwel paroxismale ofwel (langdurig) persistente VKF met falen of intolerantie van minstens 1 antiaritmicum. In 31 centra in 9 landen werden 397 patiënten gerandomiseerd tussen een behandeling met katheterablatie (n = 179) ofwel met de conventionele behandeling (n = 184). Na een inloopperiode van 5 weken ter optimalisatie van de hartfalenmedicatie, werden in beide groepen meer dan 90 % van de patiënten behandeld met zowel een bètablokker, ACE-inhibitor als spironolacton. In de ablatiearm werd nadien bij alle patiënten een longveneisolatie uitgevoerd, met eventuele bijkomende substraatablatie volgens keuze van de operator en herablatie zo nodig. Bij het merendeel van de geïncludeerde patiënten was het type van VKF persistent (70 %) en bij 20 % zelfs langdurig persistent. Hoewel in de conventionele arm ritmecontrole de voorkeur genoot, werd in de praktijk bij twee derde van deze patiënten enkel frequentiecontrole nagestreefd (60 à 80 in rust en 90 à 115 slagen per minuut bij inspanning).
Tijdens een follow-up van 5 jaar leidde katheterablatie tot een indrukwekkende risicoreductie van 38 % op het samengestelde primaire eindpunt van totalemortaliteit en hospitalisaties voor hartfalenprogressie (HR 0,62, 95 % CI 0,43-0,87, p = 0,007) (figuur 1A). Voor de totale mortaliteit afzonderlijk bedroeg deze risicoreductie 47 % (p = 0,011) (figuur 1B), en voor hospitalisaties voor hartfalen afzonderlijk 44 % (p = 0,004). Wat de cardiovasculaire sterfte betreft, leidde katheterablatie tot een daling van 51 % na 5 jaar (p = 0,008), en ook een reductie van 28 % van het aantal hospitalisaties om cardiovasculaire redenen werd verkregen met ablatie (p = 0,050). Verder reduceerde ablatie de VKF-burden substantieel, met zelfs behoud van sinusritme in 63 % van de patiënten na een periode van 5 jaar. In de ablatiearm werd tevens een stijging van 8 % van de ejectiefractie na 5 jaar waargenomen, terwijl deze onveranderd bleef bij de conventionele behandeling. Hoewel de ontstollingstherapie in beide groepen gelijk was, kwamen CVA en TIA gedurende de gehele studieperiode significant minder voor in de ablatiearm (3,9 vs. 6,7 % in de conventionele arm).
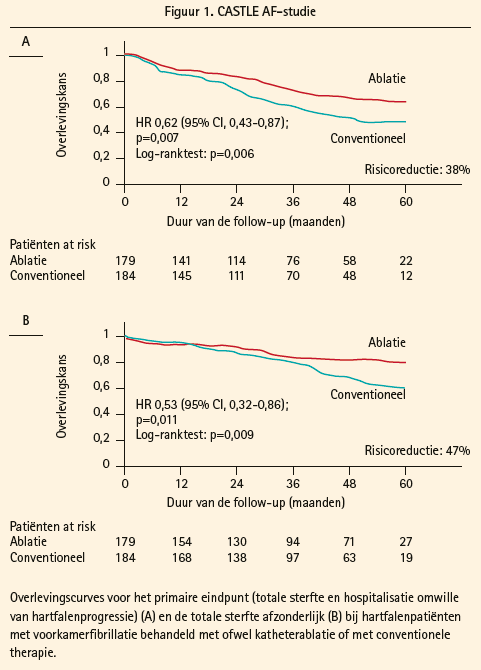
De CASTLE-AF-studie is de eerste studie die als primair eindpunt aantoont dat katheterablatie voor VKF bij patiënten met hartfalen aanleiding geeft tot een daling van de mortaliteit alsook van het aantal ziekenhuisopnames ten opzichte van een conventionele, medicamenteuze behandeling. Op basis van deze resultaten is het dan ook om prognostische redenen aangewezen om bij hartfalenpatiënten met paroxismale of persistente VKF katheterablatie in een vroeg stadium aan te bieden.
2 RACE 3-studie
Professor Isabelle Van Gelder van het Universitair Medisch Centrum Groningen presenteerde de resultaten van de RACE 3-studie. Deze studie onderzocht of een intensieve aanpak van risicofactoren en levensstijlaanpassingen bij patiënten in een vroeg stadium van persistente VKF en hartfalen, tot afremmen van ziekteprogressie en verbetering van ritmecontrole leidde. Succesvolle ritmecontrole bij VKF wordt namelijk bemoeilijkt door een atriale remodellering veroorzaakt door diverse risicofactoren, onderliggende hartaandoeningen, en ook door de ritmestoornis zelf. Een vroegtijdige interventie met aanpak van deze risicofactoren en onderliggende hartaandoeningen, met als doel een gunstige atriale modellering te bereiken (upstreamtherapie), zou progressie van persistente VKF in een vroeg stadium kunnen voorkomen. In deze prospectieve gerandomiseerde superioriteitsstudie werden patiënten geïncludeerd met kortdurende persistente VKF (persistente VKF-duur < 6 maanden) en maximaal 1 elektrische cardioversie in de voorgeschiedenis. Verder mocht de totale VKFvoorgeschiedenis maximaal 5 jaar bedragen en verkeerden deze patiënten in een vroeg stadium van hartfalen. Bij matig systolisch hartfalen (LVEF < 45 %) werden zowel asymptomatische als symptomatische (NYHA-klasse I-III) patiënten geïncludeerd; bij een LVEF ≥ 45 % enkel symptomatische patiënten (NYHA-klasse II-III). Exclusiecriteria waren zuiver paroxismale VKF, eerdere behandeling met antiaritmica, sterk gedilateerde atria (> 50 mm diameter), ernstig verminderde linkerventrikelfunctie (LVEF < 25 %), inname van mineralocorticoïdreceptorantagonisten en onvermogen om deel te nemen aan cardiale revalidatie. Patiënten werden na een eventuele oorzakelijke behandeling van de VKF en hartfalen gerandomiseerd tussen een arm met conventionele behandeling en een arm met risicofactorgedreven upstreamtherapie. In beide groepen werd na 3 weken behandeling een elektrische cardioversie verricht, waarna ritmecontrole en een hartfalenbehandeling volgens de guidelines werden ingesteld. In de upstreamtherapiearm werd daarenboven een behandeling gestart met (1) een mineralocorticoïdreceptorantagonist, (2) een statine, (3) een ACE-inhibitor of sartaan (in maximaal getoleerde dosis, met streefbloeddruk < 120/80 mmHg) en (4) cardiale revalidatie bestaande uit fysieke activeit, dieetmaatregelen en counseling. Fysieke activiteit bestond uit een gesuperviseerde training (9-11 weken, 2-3 x/week). Verder werd om de 6 weken counseling voorzien waarbij patiënten gestimuleerd werden om minstens een half uur per dag, 5 dagen per week te blijven sporten. Tijdens deze counseling werd tevens de nadruk gelegd op medicatiecompliance, dieetmaatregelen bij een BMI 3 27 kg/m2, zoutbeperking en vochtbeperking afhankelijk van de ernst van het hartfalen.
Gedurende een periode van 6 jaar werden in 17 centra 245 patiënten geïncludeerd. Opvallend was het vroege stadium van de geïncludeerde patiënten, waarbij de totale VKF- en de totale persistente VKF-duur respectievelijk gemiddeld slechts 3 en 2 maanden bedroegen. Ook het hartfalen bevond zich in een zeer vroegtijdig stadium, gemiddeld slechts 2 maanden. In de upstreamtherapiearm was er een goede compliance voor de ingestelde medicatie en meer dan 92 % van deze patiënten voltooide ook de cardiale revalidatie. In beide studiearmen werd tijdens het jaar na randomisatie in gelijke mate een nieuwe cardioversie verricht (> 50 %), antiaritmica gestart (45%) of ablatie verricht (slechts 3%).
Na 1 jaar follow-up werd een 7 dagen-Holter verricht, waarop 75 % van de patiënten in de upstreamarm in sinusritme verkeerden, tegenover 63 % in de conventionele arm, een statistisch significant verschil (odds ratio 1,76, p = 0,021) (figuur 2). Verder was de daling in arteriële druk, LDL-cholesterolemie en van NT-pro-BNP-waarden significant hoger in de upstreamarm. Ondanks cardiale revalidatie en counseling voor fysieke activiteit en dieetmaatregelen werd er geen daling van de BMI bereikt.
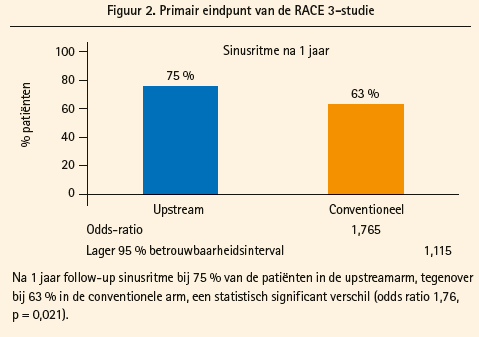
De RACE 3-studie ondersteunt dus de hypothese dat een intensieve aanpak van risicofactoren en levensstijlaanpassingen bijdraagt tot een meer succesvolle ritmecontrole bij patiënten in een vroeg stadium van persistente VKF en hartfalen. In deze patiëntenpopulatie heeft deze upstreamtherapie een plaats in de behandeling naast de klassieke medicamenteuze en interventionele behandelingsmethoden.
3 COMPASS-studie
Professor John Eikelboom van de McMaster Universiteit in Hamilton presenteerde de resultaten van de COMPASS-studie. Deze grootschalige gerandomiseerde studie vergeleek een onderhoudsbehandeling van de combinatie acetylsalicylzuur en rivaroxaban met acetylsalicylzuur in monotherapie in secundaire preventie bij patiënten met stabiel cardiovasculair lijden. Acetylsalicylzuur is wereldwijd de meest ingestelde behandeling in secundaire cardiovasculaire preventie, maar bereikt slechts een relatieve risicoreductie van 19% aan majeure cardiovasculaire events2. Vitamine K-antagonisten (warfarine) in monotherapie of in combinatie met acetylsalicylzuur zijn doeltreffender als secundaire preventie na een myocardinfarct, maar zijn anderzijds geassocieerd met een onaanvaardbaar hoog bloedingsrisico, inclusief voor intracraniële bloedingen, waardoor warfarine voor deze indicatie nooit zijn ingang heeft gevonden. Rivaroxaban daarentegen heeft een beter veiligheidsprofiel dan warfarine, en bij patiënten met een recent acuut coronair syndroom is reeds aangetoond dat een onderhoudsbehandeling met rivaroxaban in lage dosis (2 x 2,5 mg/d) tot een daling van de mortaliteit leidt3. De COMPASS-studie onderzocht of (laaggedosseerde) rivaroxaban in secundaire preventie bij patiënten met stabiel cardiovasculair lijden efficiënter was en in een daling van het primaire samengestelde eindpunt van cardiovasculaire sterfte, beroerte en myocardinfarct resulteerde. Deze studie includeerde patiënten met stabiel coronair- of perifeer arteriëel vaatlijden. Na een inloopfase van 30 dagen acetylsalicylzuurbehandeling werden patiënten die deze therapie verdroegen, gerandomiseerd naar 1 van de volgende 3 onderhoudsbehandelingen: (1) acetylsalicylzuur 100 mg 1 x/d in combinatie met rivaroxaban 2,5 mg 2 x/d, (2) rivaroxaban 5 mg 2 x/d of (3) acetylsalicylzuur 100 mg 1 x/d. Wereldwijd werden in 602 centra in 33 landen 27 295 patiënten geïncludeerd, waarvan 90 % met coronair en 27 % met perifeer vaatlijden. Na een gemiddelde followup van 23 maanden werd de studie vroegtijdig beëindigd, omdat de behandeling met de combinatie van acetylsalicylzuur en rivaroxaban beduidend efficiënter was. Het primaire samengestelde eindpunt van cardiovasculaire sterte, beroerte en myocardinfarct trad in 4,1 % van de patiënten in de combinatiearm op, tegenover in 5,4 % in de acetylsalicylzuur-monotherapiearm (HR 0,76 (0,66-0,86), p < 0,0001) (figuur 3). In de rivaroxaban-monotherapiearm bedroeg de incidentie 4,9 %, wat niet significant beter was dan acetylsalicylzuur. In subgroepanalyse was dit effect consistent voor zowel patiënten met coronair als met perifeer arteriëel vaatlijden. Op de individuele eindpunten afzonderlijk werd met de combinatiearm een significante reductie van de cardiovasculaire mortaliteit (incidentie 1,7 % vs. 2,2 %, HR 0,78 (0,64-0,96), p = 0,02) en van beroerte (incidentie 0,9 vs. 1,6 %, HR 0,58 (0,44-0,76), p < 0,0001) verkregen, maar niet van de incidentie van myocardinfarct afzonderlijk (1,9 vs. 2,2 %, p = 0,14). Anderzijds was combinatie van rivaroxaban en acetylsalicylzuur geassocieerd met een toename van majeure bloedingen (3,1 vs. 1,9 %, p < 0,0001), zonder toename van fatale, intracraniële of andere kritische orgaanbloedingen. Dit leidde tot een netto klinisch benefit in het voordeel van de combinatiebehandeling: de combinatie van het primaire eindpunt en ernstige klinische bloedingen trad op in 4,7 % van de patiënten in de combinatiearm tegenover in 5,9 % in de acetylsalicylzuur-monotherapiearm (HR 0,80 (0,70-0,91), p = 0,005).
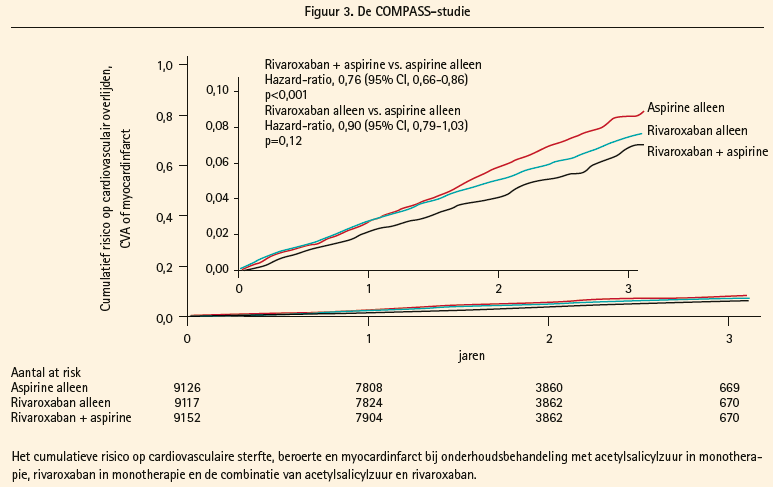
De COMPASS-studie toont dus aan dat bij patiënten met stabiel cardiovasculair lijden, de combinatiebehandeling van acetylsalicylzuur en rivaroxaban 2 x 2,5 mg/d tot een daling van de incidentie van cardiovasculaire sterfte en van herseninfarct leidt. Ondanks een toename van ernstige (zij het niet-fatale, niet-intracraniële) bloedingen, blijft er een netto klinisch voordeel voor deze combinatiebehandeling. Dat was niet het geval voor een lage dosis rivaroxaban (2 x 5 mg/d) in monotherapie. Mogelijk zullen deze gunstige resultaten dan ook de richtlijnen voor secundaire preventie in de toekomst beïnvloeden.
Referenties
- Mamas, M.A., Caldwell, J.C., Chacko, S., Garratt, C.J., Fath-Ordoubadi, F., Neyses, L. A meta-analysis of the prognostic significance of atrial fibrillation in chronic heart failure. Eur J Heart Fail, 2009, 11, 676-683.
- Antithrombotic Trialists' (ATT) Collaboration. Aspirin in the primary and secondary prevention of vascular disease: collaborative meta-analysis of individual participant data from randomised trials. Lancet, 2009, 373, 1849-1860.
- Mega, J.L., Braunwald, E., Wiviott, S.D., Bassand, J.P., Bhatt, D.L., Bode, C., et al. Rivaroxaban in patients with a recent acute coronary syndrome. N Engl J Med, 2012, 366, 9-19.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.