We blijven bijleren over NOACs: nieuwe gegevens leiden tot meer zekerheid
Waar komen deze nieuwe gegevens vandaan? (Professor Zamorano, Madrid)
NOACs zijn al lang niet meer 'nieuw': ze zijn niet meer weg te denken in de behandeling van veneuze trombo-embolie en in het voorkomen van beroerten bij patiënten met voorkamerfibrillatie. Waar de 'N' in 'NOACs' vroeger stond voor 'Nieuwe', spreekt men nu van 'niet- Vitamine K-afhankelijke' Orale Anticoagulantia. In de bijna 10 jaar dat ze getest en gebruikt worden, zijn er wel nog steeds nieuwe gegevens die ons kunnen helpen de NOACs met nog meer zekerheid te gebruiken.
Anticoagulatie voorkomt beroertes en redt levens
Pas in de jaren 90 toonden een reeks kleinere studies aan dat vitamine K-antagonisten (VKAs) patiënten met voorkamerfibrillatie (VKF) konden behoeden voor beroerten (60 % reductie in het risico op beroerte) en zelfs langer konden doen leven. Men moet slechts 10 patiënten voor één jaar behandelen om één extra sterfgeval te voorkomen, wat anticoagulatie bij patiënten met VKF tot een van de meest krachtige manieren maakt om cardiovasculaire sterfte te verminderen. Toch is een behandeling met VKAs vaak moeilijk voor de arts én voor de patiënt, door hun onvoorspelbare effect en de vele interacties met voeding en medicatie. De krachtige voordelen van anticoagulatie bleven dan ook vaak onderbenut, vooral bij die patiënten die er het meeste baat van konden hebben.
De opkomst van de NOACs: van hoop naar eerstelijnsbehandeling
De ontwikkeling van NOACs, die met een vaste dosis zonder nood tot monitoring gebruikt kunnen worden, bracht hoop op een eenvoudigere behandeling voor deze patiënten. De hamvraag was natuurlijk of een vaste dosis van deze nieuwere producten, zonder enige vorm van monitoring, wel even effectief en veilig kon zijn als de vertrouwde VKAs. Om deze vraag te beantwoorden werden tussen 2009 en 2013 vier zeer grote klinische studies uitgevoerd, waarin de vier geregistreerde NOACs (de trombineremmer dabigatran en de factor Xa-inhibitoren apixaban, rivaroxaban, en edoxaban) vergeleken werden met warfarine.
Deze studies, met in totaal meer dan 70 000 patiënten, zijn samengevat in de meta-analyse door Ruff en medewerkers (Lancet, 2013). Samen brengen deze studies een duidelijke boodschap, aldus Zamorano: bij patiënten met VKF bieden NOACs, in een vaste dosis en zonder monitoring, nog méér bescherming tegen beroerten dan de reeds erg krachtige bescherming van warfarine. Bovendien gaat deze superieure bescherming niet ten koste van de veiligheid: een behandeling met een NOAC gaat integendeel gepaard met een lager risico op ernstige bloedingen dan een therapie met warfarine. Belangrijk is dat de sterkste daling in bloedingsrisico te zien is voor fatale en voor intracraniële bloedingen, met een daling van meer dan 60 %. Als groep bieden de NOACs ten slotte nog een bijkomende daling in mortaliteit, bovenop de historisch bekende gunstige effecten van warfarine.
Hoewel de gegevens van deze grote studies grotendeels consistent zijn, zijn er toch enkele verschillen op te merken. Zo wordt de grotere effectiviteit van de NOACs voornamelijk gedreven door apixaban en dabigatran, terwijl het lagere bloedingsrisico grotendeels het gevolg is van de resultaten van apixaban en edoxaban.
Nieuwe data over NOACs leiden tot een betere kennis en meer vertrouwen
Door de superieure effectiviteit, veiligheid, en verlaging van de mortaliteit wordt een NOAC als eerste keuze aanbevolen door de huidige internationale richtlijnen om patiënten met VKF te beschermen tegen beroerten.
Sinds deze grote studies is de kennis over anticoagulatie bij patiënten met VKF echter alleen nog maar verder toegenomen. In dit symposium werd de nieuwe kennis samengevat uit drie verschillende gegevensbronnen (tabel 1).
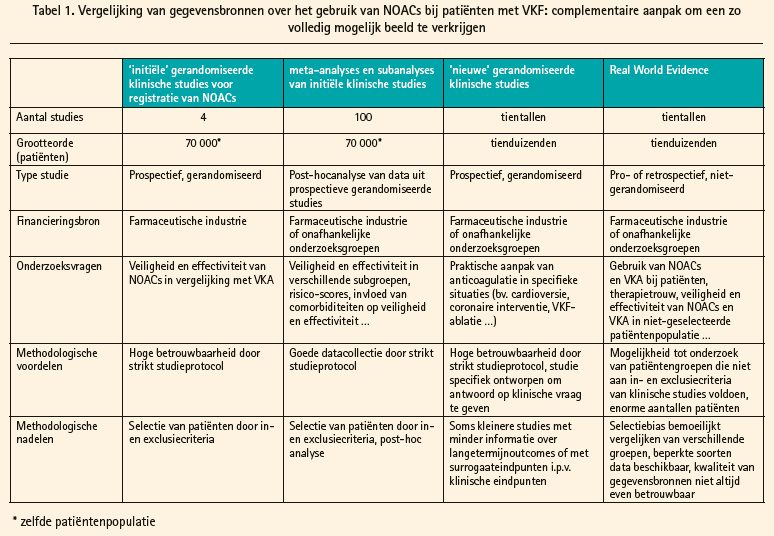
Ten eerste, uit nieuwe analyses van de bovengenoemde vier grote NOAC-studies. Een tweede belangrijke bron van informatie zijn nieuwe klinische studies, opgezet om specifieke vragen te beantwoorden, zoals het gebruik van NOACs bij cardioversie en het gebruik van NOACs bij patiënten met een acuut coronair syndroom (ACS). Ten slotte helpen gegevens uit databanken van verzekeringen en gezondheidszorginstellingen om beter te leren hoe NOACs in de 'echte wereld' gebruikt worden.
In het verleden was er geen andere optie dan VKAs, en hierdoor werden VKAs de standaardbehandeling ongeacht het subtype patiënten. Door de enorme hoeveelheid aan data is er nu méér informatie dan ooit over de behandeling met NOACs, zowel als met VKAs, en kan de arts in zijn dagelijkse praktijk zijn behandelingskeuze ondersteunen met kwaliteitsvolle gegevens.
De kracht van de grote aantallen gecombineerd met de precisie van gerandomiseerde klinische studies: nieuwe inzichten uit de NOACstudies
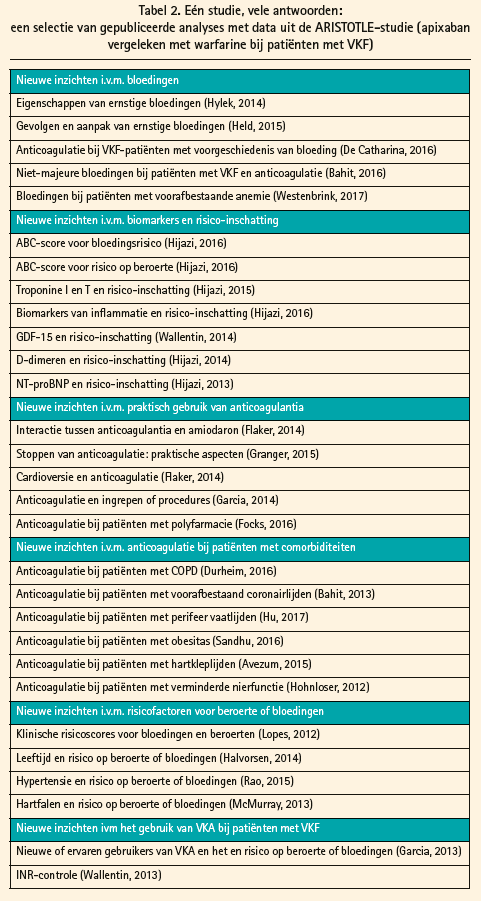
De nauwgezette opvolging van patiënten in een klinische studie laat toe om heel precies gegevens te verzamelen over het type patiënten, het verloop van de behandeling, en de omstandigheden en gevolgen van zowel beroertes als bloedingen. De combinatie van deze precisie met de kracht van het grote aantal patiënten in de fase III-studies biedt een enorme rijkdom aan studiegegevens over een divers spectrum van patiëntensubgroepen. Professor Zamorano gaf een overzicht van de reeds gepubliceerde substudies uit de ARISTOTLE-studie, die apixaban vergeleek met warfarine. In de afgelopen jaren leverde deze databank meer dan 40 nieuwe analyses, die gedetailleerde informatie bieden over het risico op beroerte en op bloedingen bij onder meer oudere patiënten, patiënten met verminderde nierfunctie, met diabetes of met verhoogde bloeddruk, en patiënten met hartfalen, coronairlijden, en nog veel meer. Een selectie van deze studies is weergegeven in tabel 2.
NOACs in specifieke situaties: nieuwe en lopende klinische studies
De registratie en het toenemende gebruik van NOACs betekenden het startschot voor nieuwe klinische studies, die specifiek ontworpen werden om een antwoord te bieden op frequent voorkomende vragen en problemen. Sommige van deze studies werden reeds voorgesteld, terwijl andere studies nog lopende zijn en in de komende jaren voor weer nieuwe inzichten zullen zorgen.
'Real World Data': complementair aan klinische studies
Hoewel klinische studies de gouden standaard zijn om het effect van een nieuwe therapie te beoordelen, zijn er essentiële elementen die per definitie niet in een klinische studie onderzocht kunnen worden. Zo kan een klinische studie geen informatie geven over hoeveel patiënten niet behandeld worden, en de redenen waarom dit zo is. Bovendien geven 'real world data' ook een idee over hoe een behandeling werkt in patiënten die minder nauw geselecteerd en opgevolgd werden dan studiepatiënten. Het introduceren van de NOACs in de klinische praktijk ging gepaard met vele zeer grote populatiestudies, die ook een duidelijk beeld geven van het gebruik, van de effectiviteit, en van de veiligheid van anticoagulatie bij patiënten met VKF.
De andere sprekers van dit symposium vatten samen hoe deze nieuwe gegevens zich vertalen in de dagelijkse behandeling van patiënten.
NOACs: Bescherm de kwetsbare patiënten! (Professor Halvorsen, Oslo)
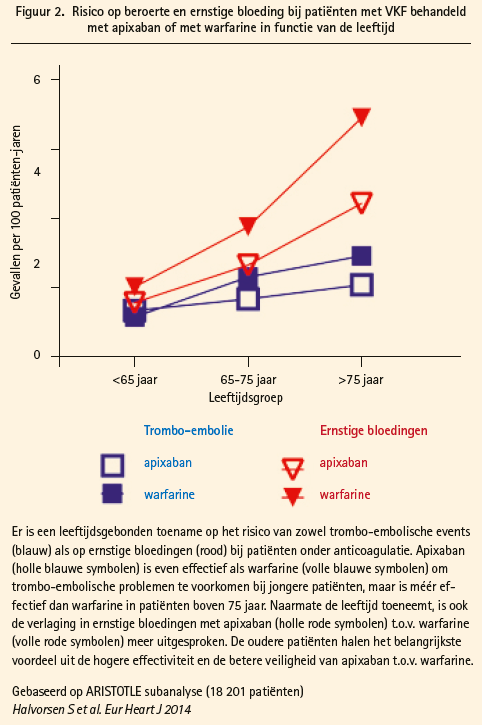
Naarmate de leeftijd toeneemt, is er een fysiologische achteruitgang van de nierfunctie en van de cardiale reserve. Oudere patiënten hebben bovendien vaker één of meerdere andere aandoeningen die voor problemen kunnen zorgen, en worden vaker met meerdere medicaties behandeld. De combinatie van deze risicofactoren zorgt ervoor dat oudere patiënten een hoger risico hebben op zowel beroerten als op bloedingen, legde professor Halvorsen uit. Data uit de ARISTOTLE-studie tonen inderdaad aan dat patiënten boven de leeftijd van 75 jaar een hoger risico hebben op overlijden, beroerte, majeure bloedingen en intracraniële bloedingen.
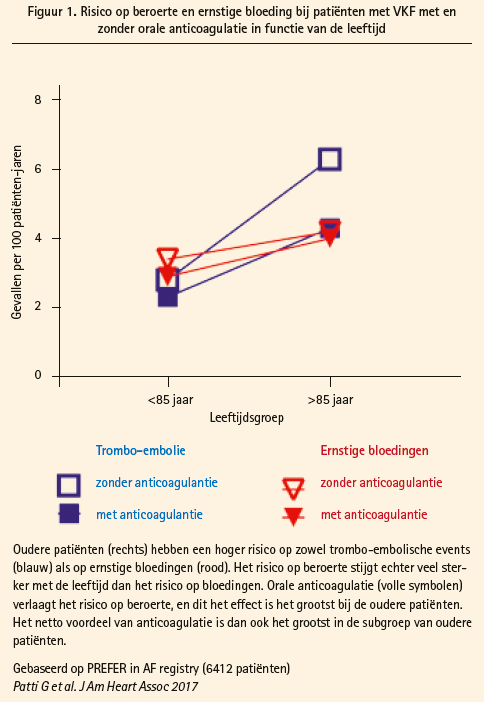
Voor vele artsen is dit risico op bloedingen een belangrijke reden om géén bloedverdunners te geven aan deze kwetsbare groep patiënten. Onterecht, volgens professor Halvorsen: het risico op beroerte bij patiënten met VKF loopt veel sneller op met de leeftijd dan het bloedingsrisico. Dit is niet alleen zo in klinische studies, maar wordt ook ondersteund door 'real world data' uit het PREFER-AF-register. Patiënten boven de 85 jaar die géén anticoagulatie voorgeschreven krijgen hebben een jaarlijks risico op beroerte van 6,3 %, en een jaarlijks risico op ernstige bloedingen van 4,2 %. Wanneer deze oudere patiënten wèl met anticoagulatie behandeld worden, neemt het risico op beroerte af van 6,3 naar 4,3 %, terwijl het risico op bloedingen niet significant verschilt van niet-ontstolde patiënten (4,0 t.o.v. 4,2 %). 'Laat je niet leiden door angst', echoot professor Halvorsen de 'no tinc por' boodschap die op het ESC-congres - en in heel Barcelona - weerklinkt na de aanslag op de Ramblas enkele dagen voordien.
Professor Halvorsen haalt ook haar eigen populatieonderzoek aan uit de Noorse nationale databank, waar meer dan de helft van de VKF-patiënten boven de 75 jaar oud is. Hoewel de kwaliteit van VKA-controle zeer hoog is in Noorwegen, ging bij ouderen een behandeling met dabigatran of apixaban gepaard met 15 tot 28 % minder risico op ernstige bloedingen dan een behandeling met VKA na controle voor mogelijke andere variabelen.
Hoewel ouderen zeker een kwetsbare groep zijn, ondersteunen zowel klinische studies als populatiestudies de voordelen van anticoagulatie in deze groep, en in het bijzonder met NOACs. Professor Halvorsen verwees ten slotte naar de FORTA (Fit for the Aged)-classificatie: dit is een classificatie door 10 onafhankelijke Europese experten die op basis van de beschikbare gegevens medicatie rangschikken volgens hun veiligheid en hun bewezen nut bij ouderen. Een A- of B-score duidt op bewezen voordelen, terwijl producten met een C- of D-score vermoedelijk of zeker te mijden zijn bij ouderen. De meeste NOACs krijgen hier een B-classificatie, met een A-classificatie voor apixaban. Opmerkelijk is dat phenprocoumon, in Vlaanderen de meest gebruikte VKA, een C-rangschikking krijgt en dus afgeraden wordt bij ouderen.
VKF komt zelden alleen: wat bij patiënten met andere cardiale pathologie? (Professor Hohnloser, Frankfurt)
Grote populatiestudies tonen aan dat patiënten met VKF frequent ook aan andere cardiovasculaire aandoeningen lijden. Zo komt hartfalen voor bij bijna de helft van de VKF-patiënten, kleplijden bij bijna twee op de drie patiënten met VKF, en lijdt één derde van de patiënten met VKF ook aan ischemisch hartlijden.
Ischemisch hartlijden: wat na een acute coronaire interventie?
Professor Zamorano gaf in de inleiding al het voorbeeld van de moeilijke, maar vaak voorkomende situatie waarin patiënten met VKF een acute coronaire interventie ondergaan. De afgelopen jaren werden twee studies voorgesteld die een NOAC-gebaseerde strategie vergeleken met een VKA-gebaseerde strategie, en een derde en grootste studie in deze setting is nog steeds lopend. De PIONEER-AF PCI-studie vergeleek het bloedingsrisico na plaatsing van een coronaire stent bij 2200 patiënten die behandeld werden met verschillende combinaties van anticoagulatie en antiplaatjestherapie. In vergelijking met de klassieke combinatie van warfarine en duale antiplaatjestherapie was er een lager bloedingsrisico met zowel de combinatie van rivaroxaban 15 mg per dag en clopidogrel, als met de drievoudige combinatie van rivaroxaban 2 x 2,5 mg per dag, aspirine, en clopidogrel. In de RE-DUAL PCI-studie, een vergelijkbare studie met dabigatran, bleek de combinatie van dabigatran en clopidogrel of ticagrelor minder bloedingen te veroorzaken dan de combinatie van warfarine, clopidogrel, en aspirine. De AUGUSTUS-studie met apixaban is de grootste studie in deze setting: bij bijna 5 000 patiënten met een coronaire interventie worden in totaal vier verschillende combinatie van apixaban of warfarine met één of met twee antiplaatjesmiddelen vergeleken. Deze studie zal in de loop van de komende jaren mee helpen een antwoord te bieden op nog openstaande vragen.
Kleplijden en VKF: zijn NOACs een goede keuze?
Oudere richtlijnen maakten vaak een onderscheid tussen 'valvulaire' en 'nietvalvulaire' VKF. Aangezien de klinische studies met NOACs bij patiënten met 'niet-valvulaire VKF' (NVAF) uitgevoerd werden, zou men verkeerdelijk kunnen interpreteren dat twee derde van de VKF-patiënten die enige kleppathologie hebben niet in aanmerking komen voor deze veilige en effectieve therapie, aldus professor Hohnloser.
De huidige richtlijnen zijn hier duidelijker in: als 'valvulaire' VKF rekent men enkel patiënten met mitraalklepstenose ten gevolge van reumatisch kleplijden, en patiënten met mechanische kunstkleppen. Deze groepen maken een minderheid uit van de patiënten met kleplijden. Professor Hohnloser toont de analyse van Renda en collega's uit 2017 over patiënten met hartkleplijden in de klinische NOAC-studies. In totaal hadden meer dan 12 000 patiënten een vorm van kleplijden, voornamelijk matig tot ernstige mitralisinsufficiëntie en matige tot ernstige aortastenose. In deze groep van patiënten met kleplijden was de effectiviteit van NOACs ten opzichte van warfarine zelfs nog méér uitgesproken dan in patiënten zonder kleplijden, met een 30 % lagere kans om een beroerte of systemische embolie te ontwikkelen (tegenover een 16 % lagere kans bij patiënten zonder kleplijden). Kleplijden had daarentegen géén invloed op het risico op bloedingen.
In de ARISTOTLE-studie was bovendien ook een kleine groep van iets meer dan 100 patiënten met een biologische kunstklep. Hoewel de aantallen te klein zijn om formele statische analyses toe te laten, waren er geen suggesties dat het effect van apixaban bij deze patiënten verschilde van dat van warfarine.
Ten slotte vermeldde professor Hohnloser nog de lopende ATLANTIS-studie, die het gebruik van apixaban bestudeert in de groeiende groep van patiënten die een TAVI-procedure ondergaan.
Hartfalen en VKF: een frequente en gevaarlijke combinatie
Hartfalen en VKF zijn pathofysiologisch aan elkaar gebonden in een vicieuze cirkel: hartfalen en de hiermee gepaard gaande neurohumorale en structurele cardiale veranderingen verhogen het risico op VKF, terwijl chronische VKF de hartfunctie negatief beïnvloedt. De combinatie van hartfalen en VKF is niet alleen frequent, maar is ook een gevaarlijke combinatie die het risico op overlijden, ziekenhuisopnames, en complicaties verhoogt.
Professor Hohnloser overliep de gegevens van de bijna 40 000 patiënten met hartfalen uit de klinische NOAC-studies, gepubliceerd door Xiong en collega's in 2015. Deze data tonen dat NOACs minstens even effectief zijn als VKA's in deze moeilijke patiëntengroep, met zelfs een significante reductie van trombotische complicaties indien patiënten de hogere NOAC-dosis voorgeschreven krijgen. Ook in deze subgroep gingen NOACs gepaard met een significant lager risico op ernstige bloedingen: deze kwamen 30 % minder voor onder NOAC-behandeling dan onder VKA-behandeling. Voor patiënten met hartfalen die nood hebben aan anticoagulatie lijken NOACs dus een veiligere en minstens even effectieve keuze.
'Real world evidence': de beloftes van de klinische studies worden waargemaakt (Professor Lip, Birmingham)
Niemand betwijfelt dat gerandomiseerde klinische studies de sterkste wetenschappelijke basis vormen om een behandeling te behoordelen, begint professor Lip zijn betoog. Toch hebben deze studies een essentieel nadeel: ze kunnen enkel beoordelen of een behandeling werkt in 'ideale' omstandigheden, namelijk in een geselecteerde en homogene patiëntengroep die de behandelingsinstructies nauwgezet opvolgen. Real world evidence (RWE) biedt als enige bron een antwoord op een mogelijk nog veel belangrijkere vraag: wat gebeurt er wanneer deze behandeling op grote schaal gebruikt wordt in niet-geselecteerde patiënten. Ook de vraag welke patiënten niet behandeld worden, en hoe dit komt, kan alleen door RWE-data bestudeerd worden.
Deze kracht van RWE komt wel met een belangrijke limitatie, nuanceert professor Lip. Niet alleen worden data in de praktijk vaak minder nauwgezet verzameld dan in een klinische studie mogelijk is, maar bovendien wordt het moeilijker om groepen te vergelijken: verschillen in behandeling zijn hier namelijk geen gevolg van een randomisatie, maar worden bepaald door bewuste keuzes van de arts. Hierdoor is er steeds een risico op foute interpretaties, die door middel van statistische interventies zo goed mogelijk vermeden moeten worden.
Sinds het gebruik van de NOACs werden vele honderdduizenden patiënten betrokken in onderzoeken op basis van databanken van verzekeringsmaatschappijen, gezondheidszorginstellingen, of onderzoeksinstellingen. Het lijkt dan ook geen sinecure om deze data beknopt samen te vatten. Toch is de boodschap erg eenduidig, vertelt professor Lip. Deitelzweig vatte in een publicatie eerder dit jaar 26 grote populatiestudies samen, en de resultaten van al deze studies zijn verrassend gelijklopend. Ongeacht de bron van de data, het land van de studie, of de financiële bron van de studie lopen de resultaten nagenoeg gelijk met de bevindingen uit de klinische studies. Zo zijn de verschillende NOACs in al deze studies van ongeselecteerde patiënten minstens even effectief of zelfs effectiever dan VKAs. Dit wordt bevestigd in een studie uit de Verenigde Staten, waar apixaban het risico op beroerte met 30 % en op ernstige bloedingen met 40 % verlaagde ten opzichte van warfarine.
Een Duitse studie door professor Hohnloser van meer dan 35 000 patiënten is in het bijzonder interessant voor ons land, omdat deze studie rivaroxaban, apixaban, edoxaban, en dabigatran vergeleek met phenprocoumon, de meest gebruikte VKA in België. Deze enorme studie toont een gelijkaardig risico op ernstige bloedingen van dabigatran en rivaroxaban ten opzichte van phenprocoumon, en een lager bloedingsrisico van apixaban ten opzichte van phenprocoumon. Er moet wel opgemerkt worden dat hoewel het totale aantal ernstige bloedingen gelijk was, het risico op gastro-intestinale bloedingen wel verhoogd was bij patiënten die met rivaroxaban behandeld werden.
Meer data, meer vertrouwen
Anticoagulatie bij patiënten met VKF is een van de meest effectieve interventies om de cardiovasculaire sterfte te reduceren en het risico op invaliderende beroertes te verkleinen. De eerste klinische studies met NOACs bevestigden niet alleen de hoop dat deze bekende voordelen bereikt konden worden met een patiënt- en artsvriendelijke, eenvoudige therapie, maar toonden aan dat deze nieuwe behandelingen nog effectiever en vooral nog veiliger waren. Door deze studies werden NOACs de eerste keuze werden voor de meerderheid van patiënten met VKF. Sinds deze studies is er een nooit eerder geziene rijkdom aan data geweest over het gebruik van VKA zowel als van NOACs bij patiënten met VKF in uiteenlopende situaties en met uiteenlopende risicoprofielen. Deze nieuwe data zijn consistent met de klinische studies, en bevestigen de voordelen van NOACs bij kwetsbare patiënten, bij patiënten die procedures ondergaan, en bij patiënten met andere aandoeningen, inclusief hartfalen en kleplijden.
Verdere analyses van deze rijkdom aan gegevens, en de resultaten van de nog lopende klinische studies zullen in de komende jaren nog helpen om de ontbrekende vragen op te lossen.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.