Het tweede deel van de sessie begon met een presentatie van een klinische casus die we allemaal kunnen tegenkomen in de dagelijkse praktijk door prof. Pierard Sophie van de Cliniques Universitaires St.-Luc, Brussel: een 57-jarige patiënte met een supraventriculaire ritmestoornis bij wie een ASD ontdekt wordt.
Pro: Een ASD moet gesloten worden. Waarom? Wanneer?
Prof. Gewillig Marc, Universitair ziekenhuis Leuven
Professor Gewillig begon zijn presentatie met de indicaties voor sluiting van een atriumseptumdefect (ASD):
volumeoverbelasting van het rechterhart,
groeivertraging en recidiverende luchtweginfecties bij kinderen,
cyanose in rust of bij inspanning
preventie van recidief van CVA (cerebrovasculair accident).
Wat migraine betreft, herinnerde hij eraan dat er wel een correlatie bestaat, maar dat sluiting van een ASD louter en alleen wegens migraine niet wordt aangeraden.
Percutane sluiting van een ASD gaat met zeer weinig complicaties gepaard op korte en lange termijn en is de beste behandeling geworden (klasse IC in de richtlijnen van de Europese Vereniging voor Cardiologie).1 Percutane sluiting van een ASD wordt dan ook aanbevolen als deze techniek beschikbaar is.
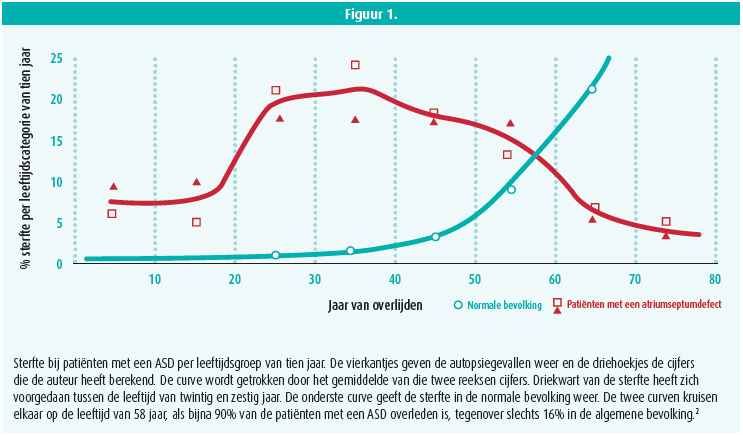
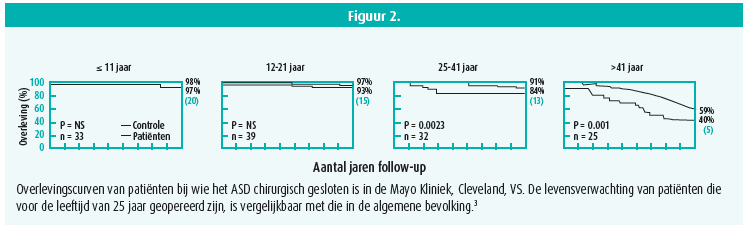
Zonder behandeling is de sterfte bij patienten met een ASD vrij laag in de kinderjaren, maar stijgt significant vanaf de leeftijd van tien jaar (figuur 1).2 Als het ASD gesloten wordt voor de leeftijd van 25 jaar, is de overleving vergelijkbaar met die in de algemene bevolking (figuur 2).3 Als het ASD echter laat gesloten wordt, is er een risico op optreden van pulmonale arteriële hypertensie, zelfs jaren later, wegens progressieve histologische afwijkingen van de longslagaders, die soms nog verergeren ondanks sluiting van het ASD.4
Het effect van sluiting van het ASD op de druk in de longslagaders is soms moeilijk te voorspellen. Er worden verschillende methoden gebruikt om de evolutie van de pulmonaaldruk en de vaatweerstand na sluiting te voorspellen: de verhouding tussen het longdebiet en het systemische debiet (Qp/Qs) (om het shuntvolume te meten), een proef sluiting met een ballonnetje en farmacologische tests (toediening van zuurstof of stikstofoxide). Naargelang de resultaten kan het ASD volledig of gedeeltelijk gesloten worden. Je kunt een partiële sluiting uitvoeren door het device voor sluiting van het ASD vóór de inplanting te doorboren met een stent, om een ontlastingsshunt te behouden.5 Als een sluiting gecontra-indiceerd is, kun je geneesmiddelen overwegen die inwerken op de longcirculatie.
Ook als de druk normaal is bij sluiting, kan er toch nog pulmonale hypertensie optreden op korte of lange termijn. Je kunt dan de shunt opnieuw openen door een gat te boren in het interatriale septum of door aanleggen van een omgekeerde Potts-shunt6 volgens het model van persisterende open ductus Botalli. Dit laatste wordt beter verdragen dan een ASD omdat er minder cyanose optreedt in het onderste gedeelte van het lichaam.
Professor Gewillig beëindigde zijn presentatie met de volgende boodschappen:
De behandeling moet aangepast worden volgens de pulmonale vaatweerstand:indien pulmonale vaatweerstand < 5 Wood-eenheden en Qp/Qs > 1,5: volledige sluiting van het ASD,
bij intermediaire gevallen: partiële sluiting of medische behandeling.
Pulmonale arteriële hypertensie kan optreden jaren na sluiting van het ASD, waardoor een medische of interventionele behandeling vereist kan zijn (fenestratie van het interatriale septum of omgekeerde Potts-shunt).
Contra: niet alle shunts hoeven gesloten worden: 'de advocaat van de duivel?'
Dr. Morissens Marielle, UVC Brugmann, Brussel
Percutane sluiting van een ASD is een doeltreffende, weinig invasieve behandeling, die dus aantrekkelijk is bij bejaarden die een operatief risico lopen. Er zijn evenwel geen klinische studies uitgevoerd bij mensen ouder dan 70-75 jaar. We beschikken alleen over extrapolatie van gegevens verkregen bij vrij jonge patiënten van 40-50-60 jaar. Er zijn evenwel verschillen.
Bij geriatrische patiënten voorspellen de complicaties van een aangeboren aandoening de sterfte niet, maar is de verworven comorbiditeit duidelijk belangrijker.7
Bij bejaarden zijn de incidentie van atriumfibrillatie en van cerebrovasculair accident identiek, ongeacht of het ASD al dan niet gesloten is.8
We stellen vast dat sommige bejaarde patiënten niet verbeteren na sluiting van het ASD. In de weinige studies die daaromtrent uitgevoerd zijn (retrospectieve of cohortonderzoeken), bedroeg het percentage non-responders 20-35%: geen verbetering van de functionele NYHA-klasse bij 26% en verergering van de mitralisinsufficiëntie bij 37 %.9
Een van de mogelijke verklaringen voor het niet-verbeteren van de symptomen is het bestaan van diastolische disfunctie. De leeftijd en/of de comorbiditeit kunnen immers een negatieve invloed hebben op de diastolische functie en het ASD wordt dan een 'uitlaatklep' voor de hoge vullingsdrukken links. Een proefsluiting van het ASD met een ballonnetje kan nuttig zijn om een eventuele intolerantie voor sluiting op te sporen, maar dat is maar een momentopname die daarom nog niet de evolutie op lange termijn weerspiegelt.10
Dr. Morissens gaf de volgende boodschappen mee:
Sluiting van het ASD bij bejaarden heeft geen invloed op de sterfte, de incidentie van atriumfibrillatie en die van CVA, maar kan een positieve invloed hebben op de cardiale remodelling en de symptomen. Hou echter voor ogen dat er 'non-responders' zijn.
Het is moeilijk te voorspellen wie niet op de sluiting zal reageren. Je kunt een proefsluiting uitvoeren, maar je moet bedacht zijn op een restrictief mitralisklepprofiel, symptomen van een andere aandoening en een klein ASD zonder rechterhartfalen.
De sessie werd afgesloten met een discussie met de sprekers.
Referenties
- Baumgartner, H., Bonhoeffer, P., De Groot, N.M., de Haan, F., Deanfield, J.E., Galie, N. et al. ESC Guidelines for the management of grown-up congenital heart disease (new version 2010). Eur Heart J, 2010, 31 (23), 2915-2957.
- Campbell, M. 'Natural history of atrial septal defect' Br Heart J, 1970, 32 (6), 820-826.
- Webb, G., Gatzoulis, M.A. Atrial Septal Defects in the Adult, Circulation, 2006, 114, 1645-1653.
- Heath, D., Edwards, J.E. The Pathology of Hypertensive Pulmonary Vascular Disease, Circulation, 1958, 18, 533-547.
- Troost, E., Delcroix, M., Gewillig, M., Van Deyk, K., Budts, W. A modified technique of stent fenestration of the interatrial septum improves patients with pulmonary hypertension. Catheter Cardiovasc Interv, 2009, 73 (2), 173-179.
- Schranz, D., Kerst, G., Menges, T., Akintürk, H., van Alversleben, I., Ostermayer, S., Apitz, C., Moysich, A. Transcatheter creation of a reverse Potts shunt in a patient with severe pulmonary arterial hypertension associated with Moyamoya syndrome. EuroIntervention, 2015, 11 (1), 121.
- Afilalo, J., Therrien, J., Pilote, L., Ionescu-Ittu, R., Martucci, G., Marelli, A.J. Geriatric Congenital Heart Disease: Burden of Disease and Predictors of Mortality, JACC, 2011, 58, 1509-1515.
- Nyboe, C., Olsen, M.S., Nielsen-Kudsk, J.E., Hjortdal, V.E. Atrial fibrillation and stroke in adult patients with atrial septal defect and the long-term effect of closure. Heart, 2015, 101 (9), 706-711.
- Nakagawa, K., Akagi, T., Taniguchi, M., Kijima, Y., Goto, K., Kusano, K.F. et al. Transcatheter closure of atrial septal defect in a geriatric population. Catheter Cardiovasc Interv, 2012, 80 (1), 84-90.
- Ewert, P., Berger, F., Nagdyman, N., Kretschmar, O., Dittrich, S., Abdul-Khaliq, H., Lange, P. Masked left ventricular restriction in elderly patients with atrial septal defects: a contraindication for closure? Catheter Cardiovasc Interv, 2001, 52 (2), 177-180.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.