Spontane coronaire arteriële dissectie (SCAD) is een niet-iatrogene, niet-atherosclerotische dissectie van een coronaire arterie die veroorzaakt wordt door een spontane scheur of bloeding in de wand van deze arterie. Hierdoor wordt bloed opgestapeld in het valse lumen, wat leidt tot variabele compressie van het echte lumen. Er zijn dan ook verschillende klinische presentaties mogelijk: ST-elevatie-myocardinfarct, niet-ST-elevatie-myocardinfarct en plotse dood. Bijzonder is dat deze vorm van acuut coronair syndroom (ACS) hoofdzakelijk (90 %) voorkomt bij jonge vrouwen en vrouwen van middelbare leeftijd (gemiddeld 52 jaar oud) met weinig of geen cardiovasculaire risicofactoren.
Hoewel een eerste geval al in 19311 beschreven werd bij een jonge vrouw tijdens een postmortaal onderzoek is het pas in het laatste tiental jaar duidelijk geworden dat dit type infarct vaker voorkomt dan initieel gedacht. Enkele patiëntes en hun behandelende cardiologen vroegen zich namelijk af waarom gezonde jonge vrouwen een hartinfarct of hartstilstand krijgen. Bovendien is de diagnostiek verbeterd dankzij een betere kennis van de aandoening, het gebruik van hoogsensitieve troponines en het gebruik van geavanceerde intracoronaire beeldvorming. Deens epidemiologisch onderzoek uit 2009 vond een prevalentie voor SCAD van 0,2 % tijdens coronarografie voor ACS2. Maar bij routinematige evaluatie van de coronaire wand met optische coherentietomografie (OCT) kon men coronaire dissectie aantonen bij 4 % van de patiënten3. Intussen is ook duidelijk geworden dat SCAD verantwoordelijk is voor 1 op de 4 van de ACS-gevallen bij vrouwen < 50 jaar4. Dit aantal loopt op naarmate de vrouwen minder risicofactoren hebben, zo vonden wij dat SCAD verantwoordelijk is voor 38,7 % van de ACS-gevallen bij patiëntes < 60 jaar met een laag cardiovasculair risicoprofiel.5
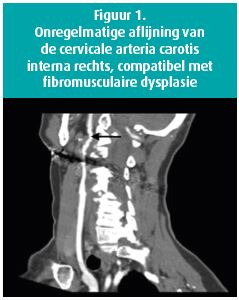
Men vermoedt dat SCAD optreedt als gevolg van een onderliggende arteriopathie al dan niet in combinatie met een trigger6 (tabel 1). Initieel dacht men dat ongeveer 1/3 van de SCAD-gevallen optrad in de peripartumperiode, maar in de recente reeksen is zwangerschap slechts verantwoordelijk voor een minderheid van de SCAD-gevallen (< 5 %). SCAD is wel de belangrijkste oorzaak van een ACS tijdens of net na de zwangerschap en het moet dus zeker in de differentiaaldiagnose opgenomen worden bij thoracale pijn die tijdens of kort na de zwangerschap optreedt7. Naast erfelijke bindweefselziekten en inflammatoire systeemziekten, die slechts verantwoordelijk zijn voor een klein aantal van de SCAD-gevallen (samen < 10 %) werd de laatste jaren een duidelijke link beschreven met een andere zeldzame arteriopathie die eveneens hoofdzakelijk bij vrouwen voorkomt, namelijk fibromusculaire dysplasie (FMD). Dit is een aandoening waarbij één of meerdere middelgrote slagaders (voornamelijk ter hoogte van de hersenen, hals, nieren of liezen) aangetast zijn met verzwakkingen, uitzettingen, vernauwingen en soms ruptuur van deze bloedvaten als gevolg (figuur 1). Een dissectie ter hoogte van een halsslagader als gevolg van FMD is bijvoorbeeld een van de oorzaken van beroerte. Heel recent werd aangetoond dat een bepaalde genetische variant bij patiënten met FMD gepaard gaat met een mild verhoogd risico op coronaire dissectie8. Hoe belangrijk dit is voor onze patiënten is nog niet helemaal duidelijk. In ieder geval is een screening naar FMD aangewezen bij een onverklaarde SCAD: daarvoor is een 'brain to pelvis' CT-angiografie met visualisatie van de hersenen, halsbloedvaten, renale vaten en iliacale vaten het meest geschikte onderzoek9.

Voor de diagnostiek is in de eerste plaats een goede klinische evaluatie nodig. De diagnose van een hartinfarct bij vrouwen verloopt soms moeilijker dan bij mannen. Hoewel een hevig drukkende pijn op de borst het meest frequente symptoom is, kunnen vrouwen ook andere klachten hebben, zoals pijn aan de kaak, hals of rug, zweten, onpasselijkheid, pijn in een of beide armen, kortademigheid en duizeligheid. Bovendien zijn we als artsen opgeleid met de wetenschap dat de kans op een hartinfarct bij een jonge vrouw zonder klassieke risicofactoren zo goed als nihil is en dat in die groep overbodige onderzoeken vermeden moeten worden. Vrouwen maken het ons ook niet altijd gemakkelijk. Zo klinkt het vaak nogal eens verontschuldigend: 'Het zal wel niets zijn'. Of ze probeert zelf een verklaring te geven voor de klachten, zoals stress, terwijl stress net een belangrijke trigger van SCAD kan zijn.
De gouden standaard voor de diagnose is een invasieve coronaire angiografie met aanvullende intracoronaire beeldvorming, zo nodig. Er worden drie belangrijke radiografische types beschreven:
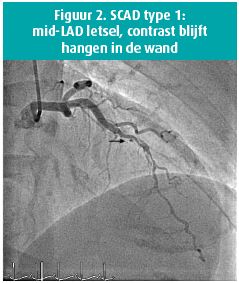
- Type 1: multipele radiolucente lumina, contrast dat blijft hangen in de wand. Dit type ziet men bij ongeveer 1/3 van de SCAD-patiënten en is pathognomonisch voor SCAD (figuur 2).
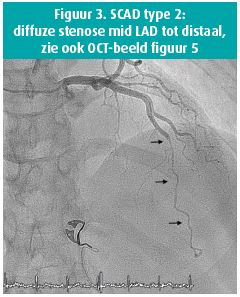
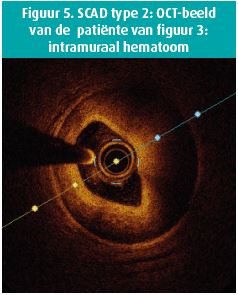
- Type 2: diffuse vernauwing van verschillende lengte als gevolg van intramuraal hematoom (figuur 3 en 5).
- Type 3: focale of tubulaire stenose die atherosclerose nabootst. Dit type komt zelden voor (< 5 %) en is moeilijk te differentiëren van een atherosclerotisch letsel.
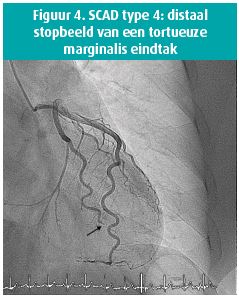
- Een recent document van de SCAD-studiegroep van de Europese Vereniging voor Cardiologie beschrijft ook nog een vierde type. Dit type bestaat uit een volledige occlusie, doorgaans in het distale deel van de coronaire arterie9 (figuur 4).
Hoewel de meeste SCAD-gevallen dus radiografisch herkend kunnen worden door een getraind oog is soms aanvullende intracoronaire beeldvorming noodzakelijk, zeker bij een type 3-presentatie. Zowel intravasculaire echocardiografie (IVUS) als OCT (figuur 5) geven een beeld van de coronaire wand en laten toe om een hematoom van plaque te onderscheiden en kunnen in sommige gevallen de intimascheur visualiseren. De resolutie van OCT is veel beter terwijl IVUS vooral toelaat om de uitgebreidheid van de dissectie te visualiseren. Doordat bij OCT een contrastinjectie onder hoge druk nodig is, gaat dat theoretisch gepaard met een verhoogd risico op progressie van de dissectie wat in de praktijk wel minimaal blijkt te zijn.
Qua acute behandeling is het de laatste jaren duidelijk geworden dat een conservatieve behandeling zo mogelijk de voorkeur geniet omdat aangetoond is dat spontane heling optreedt in de meerderheid van de gevallen en dat interventies gepaard gaan met een hoog risico op complicaties. Daarom raden experten interventie met PTCA of CABG (in functie van de ernst en de uitgebreidheid van de letsels) enkel aan voor patiënten met ernstig gecompromitteerde flow (TIMI < 2) aanhoudende ischemie of hemodynamische instabiliteit.9, 10
Op medicamenteus vlak zijn er nog heel wat onduidelijkheden. Sommige experten raden aan om enkel duale antiplatjestherapie (DAPT) te geven in geval van coronaire stenting met voorkeur voor clopidogrel in plaats van de nieuwere P2Y12-antagonisten. Voor conservatief behandelde patiënten is er nog controverse: sommigen raden DAPT aan voor een korte periode (vanwege de trombus die in de acute fase aanwezig kan zijn) terwijl anderen acetylsalicylzuur in monotherapie voorstellen9, 10. Dit wordt best op individuele basis geëvalueerd. Ook omtrent statines is er onduidelijkheid. De etiologie is namelijk niet-atherosclerotisch en een klein retrospectief onderzoek van 87 patiënten toonde een hogere kans op recidief bij patiënten die een statine namen. Daarom raadt men aan statines te reserveren voor patiënten met conventionele indicaties onafhankelijk van de SCAD. Er is consensus om alle SCAD-patiënten met een bètablokker te behandelen. Er bestaat namelijk een kans op recidief SCAD in tot meer dan 10 % van de gevallen. In een recente retrospectieve reeks werd aangetoond dat onvoldoende bloeddrukcontrole dat risico verhoogt terwijl de inname van een bètablokker beschermt tegen recidief11. De psychologische impact van een infarct bij jonge personen mag niet onderschat worden. Het is belangrijk om de nodige ondersteuning te bieden. Ideaal is een aangepast hartrevalidatieprogramma dat enerzijds vertrouwen geeft om weer fysieke inspanningen te leveren en anderzijds voorziet in psychologische ondersteuning en te leren omgaan met stress. Men raadt aan om te trainen aan een streefhartslag van 50-70 % van de reserve en een systolische bloeddruk < 130 mmhg. Heffen van zware lasten wordt afgeraden12.
Omdat er nog veel vragen blijven omtrent het hoe en waarom van een SCAD start het EURObservational Research Programme (EORP) van de European Society of Cardiology dit jaar een Europees register (EORP-SCAD-registry). Dat zal bestaan uit een retrospectief luik (tot 10 jaar terug) en een prospectief luik (5 jaar opvolging). Men hoopt dat de analyse van een grote reeks patiënten zal leiden tot meer inzicht in de onderliggende pathologie, de uitlokkende factoren en het natuurlijke verloop van de ziekte. Het helpt ook om collega's meer bewust te maken van deze aandoening. Momenteel hebben 11 Belgische centra hun deelname bevestigd. Wie interesse heeft om actief deel te nemen aan het register kan de auteur van dit artikel contacteren.
Referenties
- Pretty, H.C. Dissecting aneurysm of coronary artery in a woman aged 42: rupture. Brit Med J, 1931, 1, 667.
- Mortensen, K.H., Thuesen, L., Kristensen, I.B. et al. Spontaneous coronary artery dissection: a Western Denmark Heart Registry Study. Cath Cardiovasc Interv, 2009, 74 (5), 710-717.
- Nishiguschi, T., Tanaka, A., Ozaki, Y. et al. Prevalence of spontaneous coronary artery dissection in patients with acute coronary syndrome. Eur Heart J Acute Cardiovasc Care, 2016, 5 (3), 263-270.
- Saw, J., Aymong, E., Mancini, G.B.J. et al. Non atherosclerotic coronary artery disease in young women. Can J Cardiol, 2014, 30, 814-819.
- Gadeyne, A., De Backer, T., Gevaert, S. et al. Spontaneous Coronary Artery Dissection: not so rare! 38th BSC annual congress 2019, best poster.
- Vandamme, M., De Backer, J., De Backer, T. et al. The spectrum of spontaneous coronary artery dissection: illustrated review of the literature. Acta Cardiol, 2017, 72 (6), 599-609.
- Elkayam, U., Jalnapurkar, S., Barakkat, M.N. et al. Pregnancy-associated acute myocardial infarction: a review of contemporary experience in 150 cases between 2006 and 2011. Circulation, 2014, 129 (16), 1695-1702.
- Adlam, D., Olson, T.M., Combaret, N. et al. Association of the PHACTR1/EDN1 genetic locus with spontaneous coronary artery dissection. J Am Coll Cardiol, 2019, 73, 58-66.
- Adlam, D., Alfonso, F., Maas, A. et al. European Society of cardiology, acute cardiovascular care association, SCAD study group: a position paper on spontaneous coronary artery dissection. Eur Heart J, 2018, 39 (36), 3353-3368.
- Hayes, S., Kim, E., Saw, J. et al. AHA scientific statement: Spontaneous Coronary artery dissection: current state of the science. Circulation, 2018, 137 (19), e523-557.
- Saw, J., Humphries, K., Aymong, E. et al. Spontaneous Coronary artery dissection: clinical outcomes and risk of Recurrence. J Am Coll Cardiol, 2017, 70 (9), 1148-1158.
- Chou, A., Prakash, R., Rajala, J. et al. The first dedicated cardiac rehabilitation program for patients with spontaneous coronary artery dissection: description and initial results. Can J Cardiol, 2016, 32, 554-560.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.