ESC-congresverslag
Het doel van dit symposium was cardiologen bewust te maken van het verband tussen een slechte therapietrouw en een slechte controle van de bloeddruk bij de patiënten, met als gevolg daarvan een significante toename van de cardiovasculaire complicaties. Een van de mogelijke oplossingen voor dat probleem zijn combinaties in één tablet, die de behandeling kunnen vereenvoudigen.
Inleiding
Karen Sliwa - Kaapstad, Zuid-Afrika
De voorbije 30 jaar is de prevalentie van hypertensie (HT) toegenomen. Dat geldt zowel voor behandelde HT als voor behandelde maar ongecontroleerde HT, gediagnosticeerde maar onbehandelde HT en niet-gediagnosticeerde HT (figuur 1).
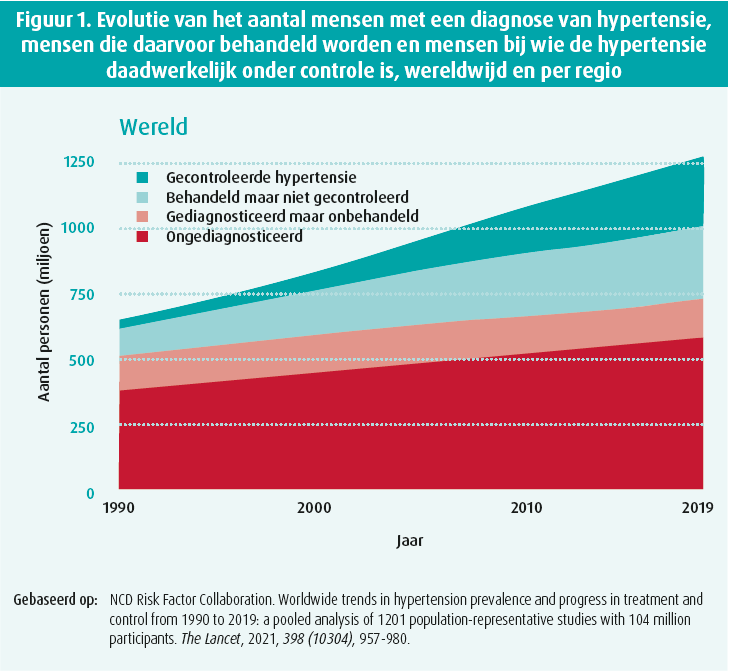
Ook de komende 30 jaar zal de prevalentie van HT naar verwachting stijgen, als gevolg van de geleidelijke toename van de wereldbevolking en van de vergrijzing, maar ook door de evolutie van de levensstijl (zittend leven, voeding enz.). De helft van de patiënten met hypertensie vertoont trouwens ook andere aandoeningen: hartfalen, diabetes, AF, coronaire hartziekte, TIA/CVA, depressie, dementie enzovoort.
Het is belangrijk om aandacht te hebben voor het verband tussen een slechte therapietrouw en het gebrek aan werkzaamheid van de behandelingen, en dat probleem aan te pakken. Die factoren verhogen immers het aantal complicaties van HT, het aantal opnames in het ziekenhuis en de kostprijs van de behandeling.
Als we iets willen doen aan de slechte therapietrouw, vergt dat een multidisciplinaire aanpak. Het gaat om een complex probleem dat meerdere oorzaken heeft: de afwezigheid van symptomen, het feit dat patiënten niet overtuigd zijn van het nut van de behandeling, bijwerkingen, sociaal-economische factoren (kostprijs van de behandeling), tabletten die vergeten worden, overbelaste artsen, gebrek aan communicatie enzovoort. Zo zijn sommige patiënten ervan overtuigd dat HT na verloop van tijd geneest en verdwijnt, zoals een longontsteking.
Is adherence the biggest elephant in the cardiovascular room?
Michel Burnier - Lausanne, Zwitserland
Michel Burnier verwees in de titel van zijn presentatie naar Engelse beeldspraak om aan te geven hoe belangrijk therapietrouw is bij de behandeling van HT: iedereen kent het probleem van slechte therapietrouw maar niemand vermeldt het of wil erover praten … Het is een onderwerp dat boosheid opwekt (figuur 2).
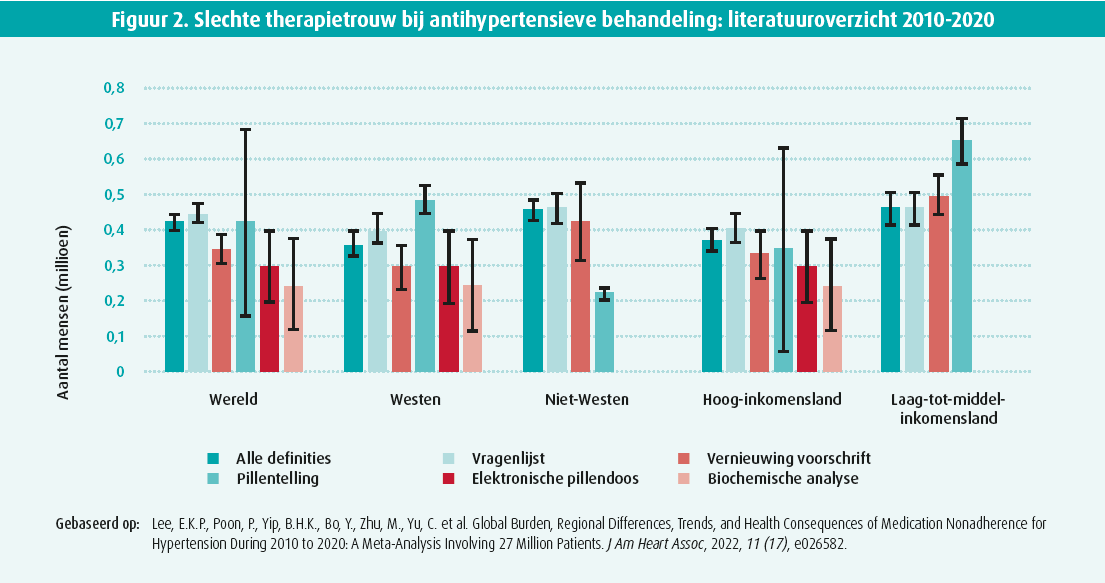
Slechte therapietrouw vormt bij alle chronische aandoeningen een probleem, en dat is wereldwijd het geval. Een zeer aanzienlijk deel van de patiënten neemt zijn behandeling niet goed in: de behandeling wordt afgebroken, wordt slechts af en toe ingenomen, met een foute dosering, enz. Zeer vaak hebben de patiënten ook nog tal van andere aandoeningen, die vaak van cardiovasculaire aard zijn (diabetes, hyperlipidemie, coronaire insufficiëntie, hartfalen), en nemen ze nog veel andere geneesmiddelen in, wat hun therapietrouw nog meer in het gedrang brengt.
Er bestaan verschillende methoden om precies na te gaan of de patiënt zijn behandeling correct inneemt: de anamnese zou in slechts 50 % van de gevallen werkelijk bijdragen, maar het tellen van de ingenomen pillen (een van de taken van de apotheker) heeft veel meer impact. Ook de plasmaspiegel van de geneesmiddelen kan worden bepaald, maar in de dagelijkse praktijk is dat erg moeilijk. Tot slot kan ook digitale geneeskunde een uitkomst bieden.
Een studie die de ESH samen met de SIHA (Senior International Health Association) uitgevoerd heeft bij 2 750 patiënten in vijf landen heeft uitgewezen dat er niet één maar meerdere redenen zijn voor het feit dat patiënten hun behandeling niet regelmatig innemen. In 44 % van de gevallen gaat het om vergetelheid. Andere redenen zijn dat de patiënt zonder geneesmiddelen komt te zitten (14 % van de gevallen), bijwerkingen (12 % van de gevallen), het feit dat de patiënt zich goed voelt zonder behandeling (10 % van de gevallen), maar ook onvoldoende voorschriften, te veel geneesmiddelen die ingenomen moeten worden, negatieve informatie, gebrek aan effect, kostprijs, ...
Op de vraag 'Vertelt u aan uw arts dat u met uw behandeling gestopt bent?' antwoordt slechts 20 % van de patiënten met een slechte therapietrouw bevestigend. De overige 80 % haalt verschillende redenen aan voor hun stilzwijgen: ze zien er onder andere het nut niet van in om hun arts in te lichten of ze willen hem of haar 'niet lastigvallen of boos maken'. Gezien de vermelde oorzaken van een slechte therapietrouw moeten artsen die de therapietrouw van hun patiënten willen verbeteren anders met hen gaan communiceren, door meer tijd te nemen en de obstakels te identificeren. Zo willen veel patiënten graag een eenvoudigere behandeling. In dat geval kan de arts proberen om het aantal pillen per dag te verlagen en de behandeling te vereenvoudigen door voor één enkele pil te kiezen: als ze minder pillen moeten innemen, voelen patiënten zich minder ziek en zeggen ze de behandeling beter te volgen. Ook andere factoren spelen een rol bij de therapietrouw, zoals kleine pillen met een betere smaak enzovoort. Een meta-analyse van 44 studies door Parati die in 2021 gepubliceerd is in het tijdschrift Hypertension heeft uitgewezen dat inname van één enkele tablet (single pill combination of SPC) de therapietrouw en de controle van de systolische/diastolische bloeddruk aanzienlijk verbetert. Afhankelijk van de gezondheidszorgstructuren in elk land zou die methode in de toekomst zelfs kostenbesparend kunnen zijn.4, 5, 6, 9
Single-pill combinations - key levers to improve outcomes of patients with hypertension
Single-pill combinations - key levers to improve outcomes of patients with hypertension Andrea Brandao - Rio de Janeiro, Brazilië
Ondanks de internationale aanbevelingen die al jarenlang bestaan, worden veel gevallen van HT nog altijd niet vastgesteld: maar liefst 51 % bij mannen en 41 % bij vrouwen. Daar komt bij dat de HT slechts goed onder controle is bij 18 % van de mannen en 23 % van de vrouwen. Dat heeft meerdere oorzaken: slechte therapietrouw, therapeutische inertie, onjuiste of onvoldoende voorschriften, moeilijke toegang tot de gezondheidszorg, ... (figuur 3).10
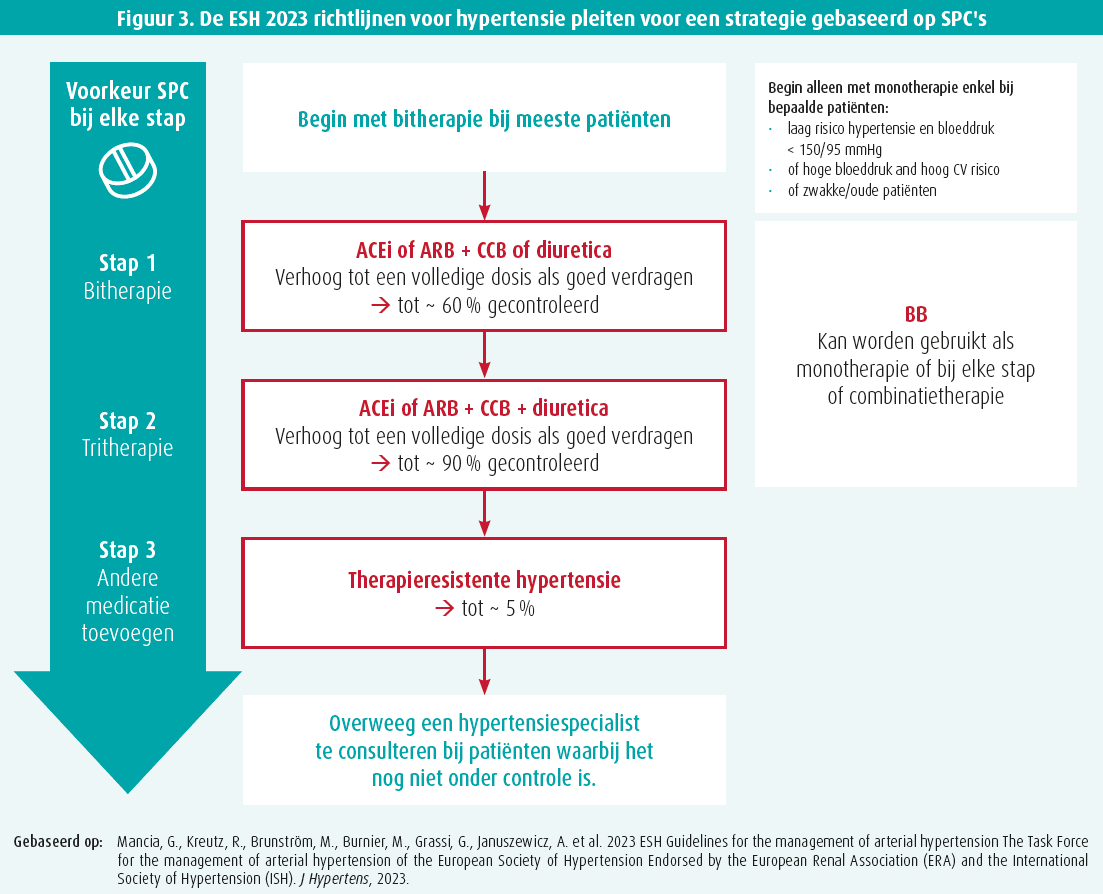
In de richtlijnen wordt aanbevolen om te beginnen met bitherapie in één tablet bevat (ACE-remmer of sartan + diureticum of calciumantagonist), en vervolgens over te schakelen op een tritherapie in één tablet (ACE-remmer of sartan + diureticum + calciumantagonist). Bètablokkers kunnen als monotherapie worden gegeven of aan elke stap worden toegevoegd.
Een tablet die meerdere componenten bevat heeft verschillende voordelen: betere therapietrouw, minder bijwerkingen en cardiovasculaire bescherming. Bovendien worden met dat type van behandeling duidelijk minder coronaire en cerebrovasculaire complicaties waargenomen.
In de START-studie, die uitgevoerd is door Schmieder en in 2023 gepubliceerd is in het tijdschrift Hypertension, werden de verschillende behandelingsstrategieën bij HT met elkaar vergeleken in vijf landen. Daaruit bleek dat behandeling met een SPC betere resultaten gaf dan die met meerdere tabletten. Het verdient dus een aanbeveling om één enkel geneesmiddel toe te dienen en de dosering geleidelijk te verhogen (figuur 4).
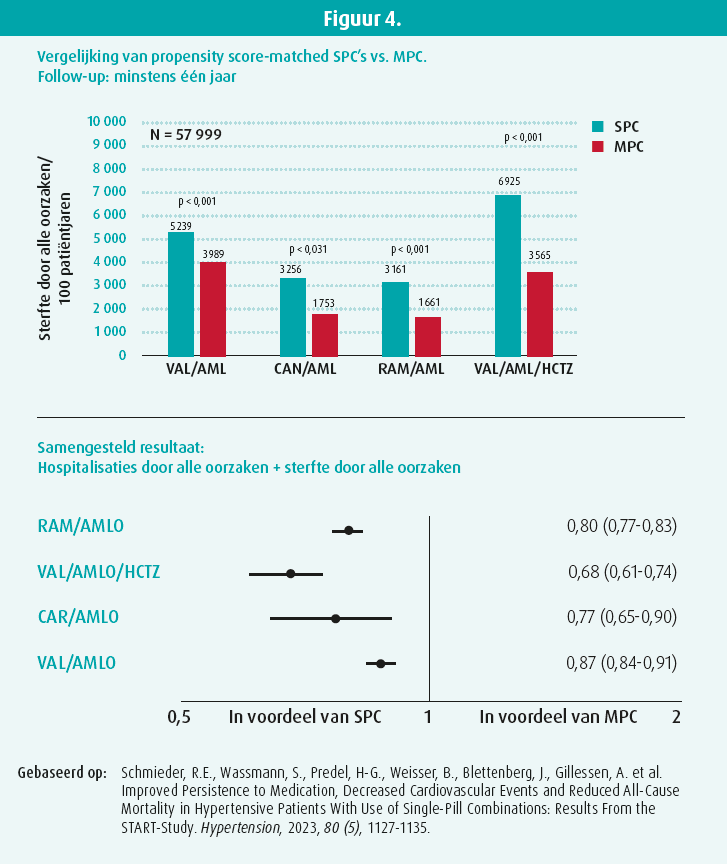
Toediening van een SPC aan patiënten met hypertensie zou in de dagelijkse praktijk de algemene mortaliteit en het aantal ziekenhuisopnamen dus significant verlagen. Omgekeerd neemt de therapietrouw af en stijgt de mortaliteit naarmate er meer pillen voorgeschreven worden.
De werkzaamheid van de monotherapie is lager dan die van bitherapie in één tablet, die op haar beurt een lagere werkzaamheid heeft dan tritherapie. In de groep die de tritherapie (perindopril + indapamide + amlodipine) kreeg, waren het aantal opnamen in het ziekenhuis en de kosten ook lager dan in de groep die dagelijks twee pillen innam.
In de meeste aanbevelingen en door de Wereldgezondheidsorganisatie wordt SPC momenteel beschouwd als een standaardbehandeling (figuur 5).

We onthouden dus de volgende punten uit deze presentatie; om te beginnen is HT bij de meeste patiënten slecht onder controle, en dat is in de eerste plaats toe te schrijven aan een slechte therapietrouw. Die therapietrouw is evenwel hoger in de groepen met SPC dan in groepen die meerdere geneesmiddelen innemen, waardoor het aantal cardiovasculaire complicaties significant afneemt. Dankzij de tritherapie hoeven artsen ook minder geneesmiddelen voor te schrijven. Als gevolg daarvan wordt SPC dan ook in tal van richtlijnen aanbevolen. Tot slot vermelden we nog dat de tritherapie met perindopril + indapamide + amlodipine de HT significant verlaagt, een betere cardiovasculaire bescherming biedt, de therapietrouw verhoogt en kostenbesparend werkt.
Conclusie
Alta Schutte - Sydney, Australië
“Geneesmiddelen werken niet bij patiënten die ze niet innemen.” (C. Everett Koop, 1985)
Dit citaat van de chirurg dr. C. Everett Koop illustreert waarom een slechte therapietrouw een onderschatte bijkomende risicofactor is.
Er zijn meerdere factoren die invloed hebben op dat gebrek aan therapietrouw, en die dus optreden tussen de diagnose en het voorschrift van het geneesmiddel door de arts. Dat hangt uiteraard af van het gezondheidszorgsysteem in elk land, maar niet uitsluitend. We moeten ook rekening houden met de beschikbaarheid van de behandeling, de kostprijs voor de patiënt en het aantal pillen dat de patiënt dagelijks moet innemen. Zo weten we dat overschakeling van twee op drie pillen per dag het percentage slechte therapietrouw al verdubbelt (figuur 6).
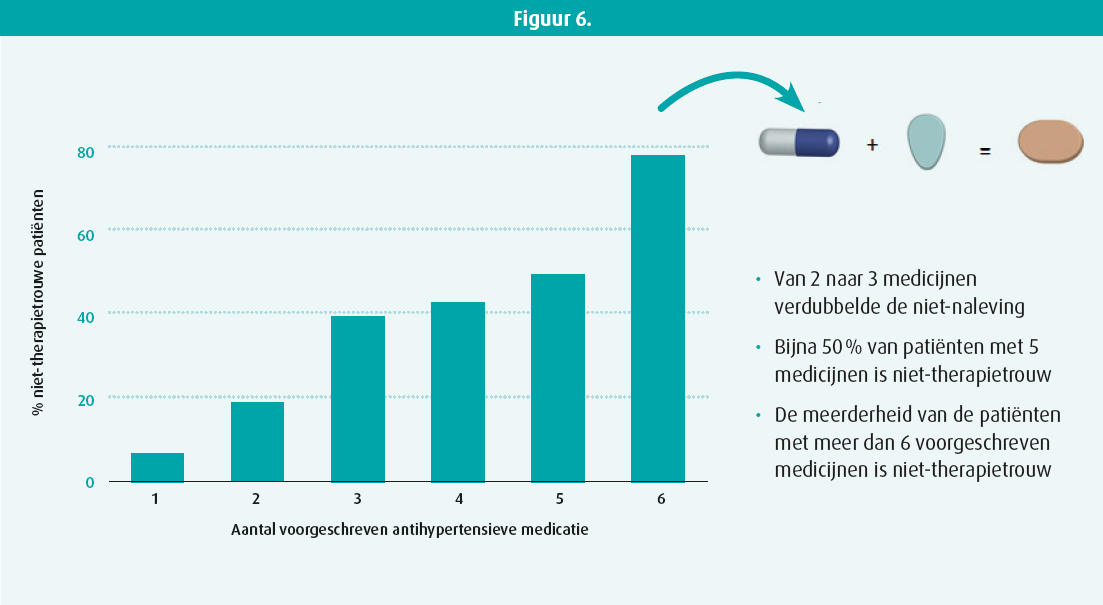
Andere factoren die de therapietrouw beïnvloeden zijn de beschikbaarheid van de arts en het medische korps, de educatie van de patiënt (en zijn of haar inzicht in de gevolgen van een slechte therapietrouw) en de bijwerkingen van de behandelingen.
Als conclusie kunnen we stellen dat er erg werkzame behandelingen beschikbaar zijn voor hypertensie, maar dat bijna 45 % van de patiënten met hypertensie de behandeling niet goed volgt. Als we dat cijfer willen verlagen, moeten we alle factoren van het systeem aanpakken: de patiënt, de zorgverlener en het gezondheidszorgsysteem. Een van de nuttige hulpmiddelen die artsen daarvoor tot hun beschikking hebben, is de therapie in één enkele tablet, die niet alleen de therapietrouw verbetert, maar ook het aantal cardiovasculaire complicaties verlaagt en een betere kosten-batenverhouding heeft.
Referenties
- NCD Risk Factor Collaboration, Worldwide trends in hypertension prevalence and progress in treatment and control from 1990 to 2019: a pooled analysis of 1201 population-representative studies with 104 million participants. The Lancet, 2021, 398 (10304), 957-980.
- Lee, E.K.P., Poon, P., Yip, B.H.K., Bo, Y., Zhu, M., Yu, C. et al. Global Burden, Regional Differences, Trends, and Health Consequences of Medication Nonadherence for Hypertension During 2010 to 2020: A Meta-Analysis Involving 27 Million Patients. J Am Heart Assoc, 2022, 11 (17), e026582.
- Khatib, R., Marshall, K., Silcock, J., Forrest, C., Hall, A.S. et al. Adherence to coronary artery disease secondary prevention medicines: exploring modifiable barriers. Open Heart, 2019, 6 (2), e000997.
- Khunti, K., Seidu, S., Kunutsor, S., Davies, M. Association Between Adherence to Pharmacotherapy and Outcomes in Type 2 Diabetes: A Meta-analysis. Diabetes Care, 2017, 40 (11), 1588-1596. / Gomes, M.B., Rathmann, W., Charbonnel, B., Khunti, K., Kosiborod, M., Nicolucci, A. et al. Treatment of type 2 diabetes mellitus worldwide: Baseline patient characteristics in the global DISCOVER study. Diabetes Res Clin Pract, 2019, 151, 20-32.
- Olsen, M.H., Angell, S.Y., Asma, S., Boutouyrie, P., Burger, D., Chirinos, J.A. et al. A call to action and a lifecourse strategy to address the global burden of raised blood pressure on current and future generations: the Lancet Commission on hypertension. The Lancet, 2016, 388 (10060), 2665-2712. / Mills, K.T., Bundy, J.D., Kelly, T.N., Reed, J.E., Kearney, P.M., Reynolds, K. et al. Global Disparities of Hypertension Prevalence and Control: A Systematic Analysis of Population-Based Studies From 90 Countries. Circulation, 2016, 134 (6), 441-450.
- Chowdhury, R., Khan, H., Heydon, E., Shroufi, A., Fahimi, S., Moore, C. et al. Adherence to cardiovascular therapy: a meta-analysis of prevalence and clinical consequences. Eur Heart J, 2013, 34 (38), 2940-2948.
- Gitt, A.K., Drexel, H., Feely, J., Ferrières, J., Gonzalez-Juanatey, J.R., Thomasen, K.K. et al. Persistent lipid abnormalities in statin-treated patients and predictors of LDL-cholesterol goal achievement in clinical practice in Europe and Canada. Eur J Prev Cardiol, 2012, 19 (2), 221-230.
- McDonagh, T.A., Metra, M., Adamo, M., Gardner, R.S., Baumbach, A., Böhm, M. et al. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J, 2021, 42 (36), 3599-3726.
- Parati, G. Kjeldsen, S., Coca, A., Cushman, W., Wang, J. Adherence to Single-Pill Versus Free-Equivalent Combination Therapy in Hypertension: A Systematic Review and Meta-Analysis. Hypertension, 2021, 77 (2), 692-705.
- Mancia, G., Kreutz, R., Brunström, M., Burnier, M., Grassi, G., Januszewicz, A. et al. 2023 ESH Guidelines for the management of arterial hypertension The Task Force for the management of arterial hypertension of the European Society of Hypertension Endorsed by the European Renal Association (ERA) and the International Society of Hypertension (ISH). J Hypertens, 2023.
- Gupta, P., Patel, P., Štrauch, B., Lai, F.Y., Akbarov, A., Gulsin, G.S. et al. Biochemical Screening for Nonadherence Is Associated With Blood Pressure Reduction and Improvement in Adherence. Hypertension, 2017, 70 (5), 1042-1048.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.