BSC-congresverslag - sessie 11
Doing an echo on a newborn: what to look for?
Thomas Salaets UZ Leuven
Een echocardiografie van een pasgeborene is een hele klus voor cardiologen die niet gespecialiseerd zijn in kinderen. Thomas Salaets heeft aan het begin van zijn presentatie uitgelegd dat het belangrijk is om hoge frequenties te gebruiken voor een betere beeldkwaliteit en specifieke echografische vensters te kiezen, met name de subcostale invalshoek voor een volledige evaluatie. Hij heeft uitgelegd wat een segmentale benadering inhoudt: de situs en de oriëntatie van het hart definiëren en de verschillende segmenten en hun verbindingen beschrijven.
Thomas Salaets is vervolgens ingegaan op de cardiovasculaire fysiologie bij pasgeborenen. Hij heeft een overzicht gegeven van de belangrijkste oorzaken van cyanose, waaronder pulmonale hypertensie van de pasgeborene. Dat is meestal een voorbijgaand probleem, maar toch moet een aangeboren hartziekte worden uitgesloten. Een van de oorzaken van hartfalen bij pasgeborenen is linkerventrikeldisfunctie door sepsis of coarctatio aortae. Bij de differentiële diagnose van een hartgeruis bij een pasgeborene moet er ook worden gezocht naar een stenose van de longtakken naast de klassieke aandoeningen zoals ventrikelseptumdefect, aortaklepstenose, pulmonalisklepstenose en tetralogie van Fallot.
Verontrustende echografische bevindingen bij een pasgeborene zijn: een onevenwichtigheid tussen de ventrikels (hypoplasie, dilatatie), ventrikeldisfunctie en pulmonale hypertensie. Het is belangrijk het foramen ovale en de ductus arteriosus in beeld te brengen. De doorgankelijkheid en de zin van de shunt kunnen belangrijke hemodynamische informatie geven en kunnen leren welke behandeling wenselijk is.
Tot slot heeft Thomas Salaets de theorie geïllustreerd met enkele klinische gevallen aangevuld met tips om goede echografische beelden te maken.
ACHD for the cardiologist: getting a call from … the dentist: endocarditis prophylaxis and risk of endocarditis
Laurent Demulier UZ Gent
Laurent Demulier heeft een overzicht gegeven van de profylaxe van infectieuze endocarditis voor tandheelkunde. Het is weliswaar een zeldzame aandoening, maar veroorzaakt een hoge sterfte en treft hoofdzakelijk oudere patiënten met tal van comorbiditeiten. Patiënten met een aangeboren hartziekte lopen een bijzonder hoog risico op endocarditis (cumulatieve incidentie 8,5 %, veel hoger dan in de algemene bevolking). Een analyse van de gegevens van het recente EURO-ENDO-register leert dat streptokokken in die populatie even frequent zijn als stafylokokken.
Onderzoekers onder wie Thornhill et al. in 2023 hebben aangetoond dat tandextractie het risico op infectieuze endocarditis verhoogt. Omgekeerd stijgt het risico op endocarditis niet significant na verwijdering van tandsteen of ingrepen op het tandvlees (figuur 1).
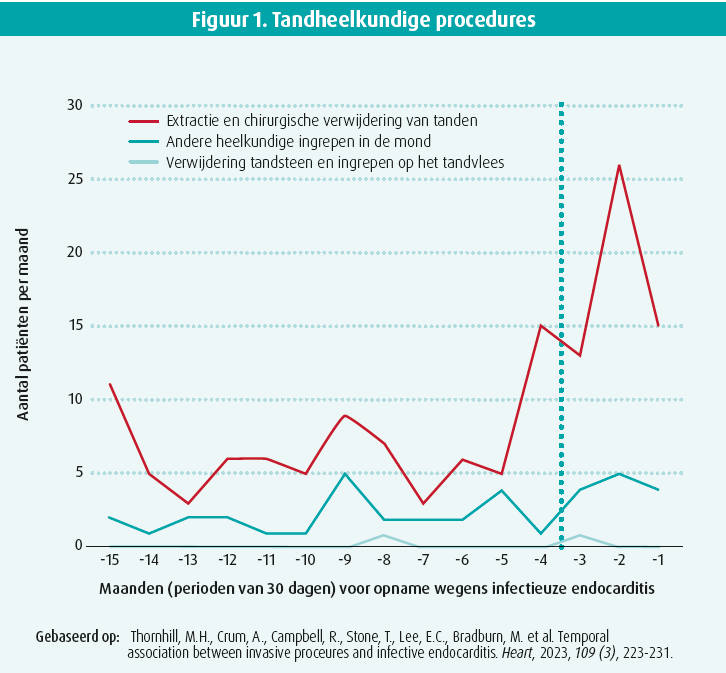
In 2008 hadden Lockhart et al. al een hogere incidentie van bacteriëmie gerapporteerd na tandextractie zonder profylactische toediening van antibiotica en ook na het tandenpoetsen. In dat laatste geval was de bacteriëmie echter duidelijk minder ernstig en duurde ze minder lang (figuur 2).
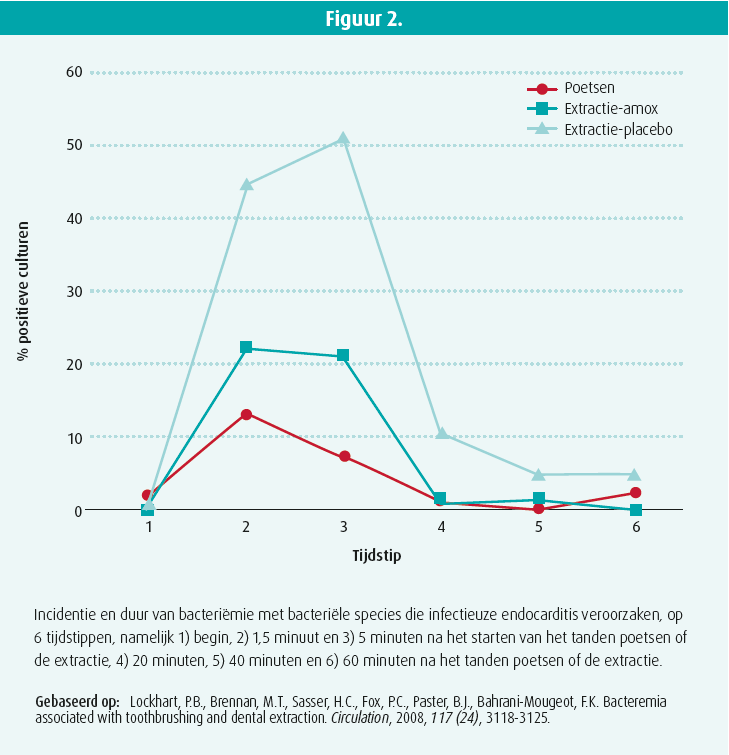
De ESC, het NICE en de AHA raden geen systematische profylactische toediening van antibiotica aan bij alle patiënten, enkel bij patiënten die een hoog risico lopen, namelijk patiënten met een voorgeschiedenis van infectieuze endocarditis, patiënten met een kunstklep en patienten met een onbehandelde cyano gene aangeboren hartziekte. De ESC raadt die profylaxe aan bij tandextractie, mondchirurgie en alle interventies op het tandvlees en de periapicale regio van de tanden.
Er bestaan geen gerandomiseerde studies ad hoc. De richtlijnen zijn gebaseerd op cohortonderzoeken die hebben aangetoond dat de incidentie van endocarditis significant hoger is bij hoogrisicopatiënten die geen profylaxe met antibiotica krijgen bij tandheelkunde, en dat de sterfte hoger is bij patiënten met een cyanogene aangeboren hartziekte of een residuele shunt.
Tot slot heeft Laurent Demulier benadrukt dat hoogrisicopatiënten geïnformeerd moeten worden over de preventieve maatregelen tegen endocarditis en over het belang van een goede mond- en tandhygiëne.
Getting a call from the obstetrician …
Sophie Pierard - Cliniques Universitaires Saint-Luc, Brussel
Wereldwijd wordt tot 10 % van de zwanger schappen gecompliceerd met hypertensie, wat het overlijdensrisico verhoogt en complicaties zoals CVA en trombo-embolie bij de moeder en groeiachterstand, vroeggeboorte en mors in utero bij de foetus veroorzaakt. Vrouwen van Afrikaanse origine en vrouwen ouder dan 45 jaar zijn bijzonder vatbaar.
Hypertensie tijdens de zwangerschap wordt gedefinieerd als een systolische bloeddruk van 140 mmHg of hoger en/of een diastolische bloeddruk van 90 mmHg of hoger bij twee metingen met een pauze van minstens vier uur. Zwangerschapshypertensie wordt gedefinieerd als hypertensie die wordt vastgesteld na de 20e zwangerschapsweek. Zo niet spreken we van chronische hypertensie.
Sophie Pierard heeft ook gesproken over pre-eclampsie, zijnde een verhoogde bloeddruk plus proteïnurie (figuur 3). Het is belangrijk om pre-eclampsie en eclampsie te voorkomen. Daarvoor moeten matig belangrijke tot belangrijke risicofactoren worden opgespoord zoals een voorgeschiedenis van hypertensie, diabetes, nierinsufficiëntie, een eerste zwangerschap, een hogere leeftijd en een hoge BMI. De screening omvat een bloedonderzoek, meting van de bloeddruk en een doppler van de baarmoeder tijdens de echografie van het eerste trimester.
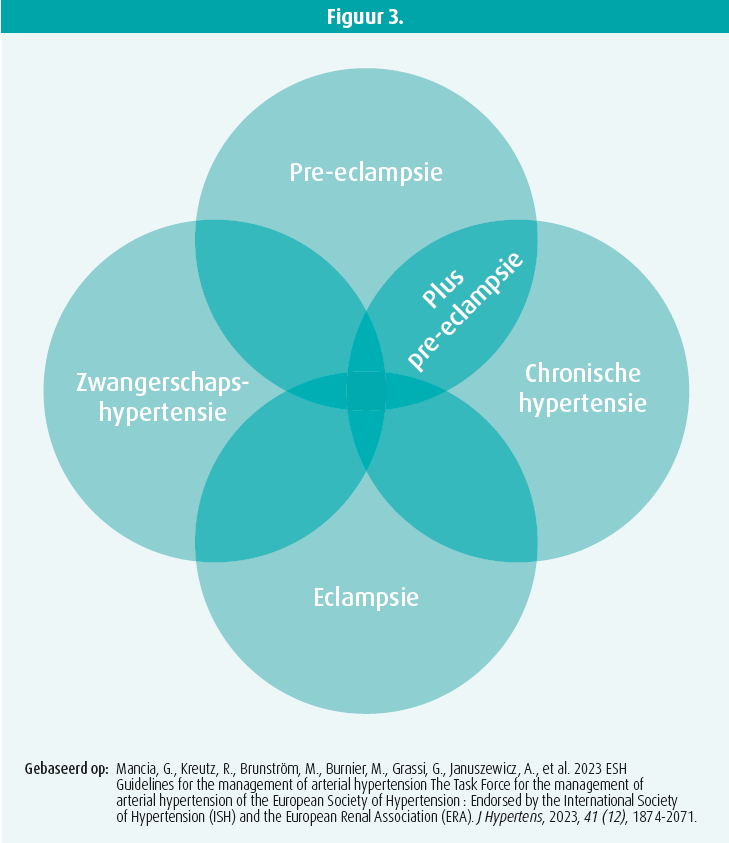
Bij patiënten die een hoog risico op pre-eclampsie lopen, wordt preventieve toediening van aspirine aanbevolen vanaf de 11e week tot de 36e week van de zwangerschap. Ook lichaamsbeweging en zoutarme voeding moeten worden aangeraden.
Een bloeddrukverlagende behandeling is geïndiceerd als de bloeddruk hoger is dan 140/90 mmHg. De diastolische bloeddruk mag echter niet zakken tot minder dan 80 mmHg. De eerstelijnstherapie bestaat in labetalol en alfamethyldopa; indien nodig is nifedipine een alternatief.
Een patiënte met pre-eclampsie moet in het ziekenhuis worden opgenomen voor een geschikte behandeling. Bij een ernstige pre-eclampsie is een bevalling de enige oplossing. Postpartale follow-up is cruciaal, want pre-eclampsie kan nog vier weken na de bevalling optreden.
Bij vrouwen met hypertensie tijdens de zwangerschap moet magnesiumsulfaat gedurende 12-24 uur worden voorgeschreven. Ook moet rekening worden gehouden met borstvoeding bij de keuze van de bloeddrukverlagende behandeling in het postpartum. Sommige bètablokkers, calciumantagonisten en ACE-remmers worden veilig geacht voor zuigelingen. Diuretica zijn dan weer te mijden omdat ze de lactatie afremmen (figuur 4).
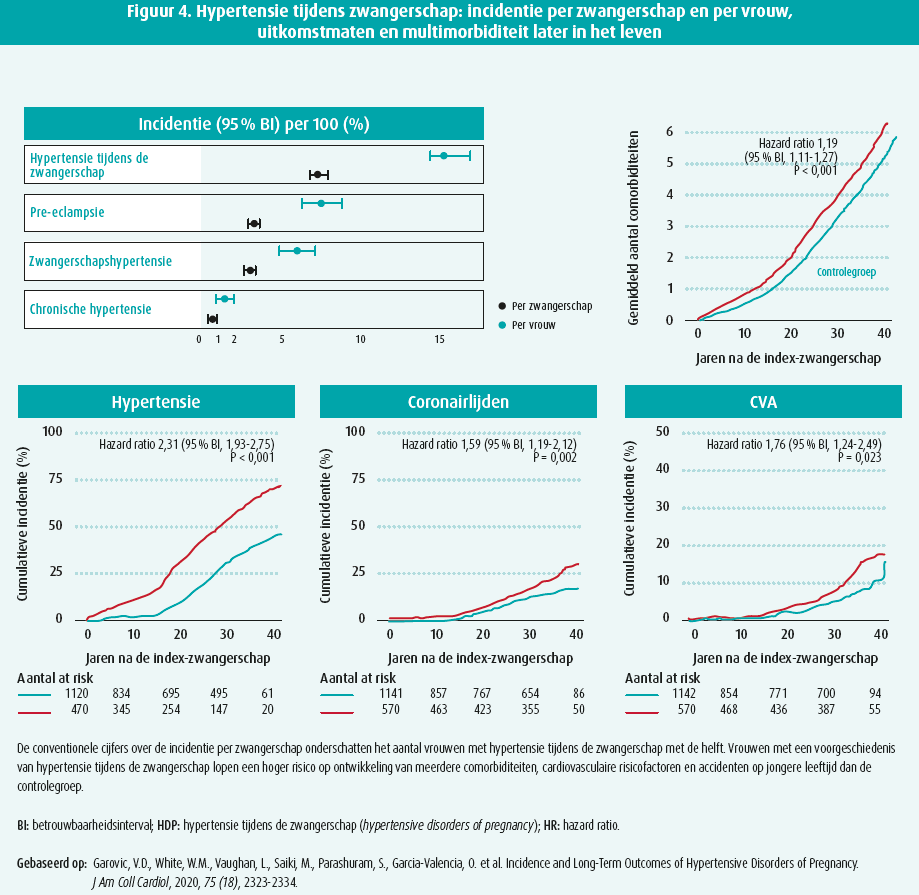
Sophie Pierard heeft tot slot benadrukt dat vrouwen met hypertensie tijdens de zwangerschap een tweemaal hoger risico lopen op vroege cardiovasculaire accidenten. Als de bevalling plaatsvindt voor de 34e week, is het risico acht- tot tienmaal hoger. Daarom is een aandachtige follow-up na de bevalling en bij latere zwangerschappen zo belangrijk.
Transition with a heart: A nurse-led multi-component transition program for adolescents with congenital heart disease - the quantitative evaluation
Michèle de Hosson, Best Abstract presentation
Michèle de Hosson heeft de effecten onderzocht van een overgangsprogramma (Transition With a Heart, TWAH) dat specifiek is ontworpen om adolescenten met een matig ernstige tot ernstige aangeboren hartziekte te begeleiden tijdens de overgang van de kindergeneeskunde naar de geneeskunde voor volwassenen.
Het TWAH-programma omvat meerdere sleutelcomponenten: de adolescent komt alleen op spreekuur (wat bevorderlijk is voor zijn onafhankelijkheid); er is een communicatieformulier om de dialoog tussen de adolescent en de gezondheidswerkers te vergemakkelijken; de informatie over de overgang is op maat, en er is een gezamenlijke transferconsultatie door de kindercardioloog en de cardioloog voor volwassenen om de continuïteit van de zorg te verzekeren.
De onderzoekster heeft een longitudinale studie uitgevoerd om de werkzaamheid van TWAH te evalueren. De patiënten werden gedurende meerdere jaren gevolgd om de effecten van het programma op meerdere indicatoren te evalueren. De adolescenten die het programma hebben gevolgd, wisten significant meer over hun ziekte en hadden een positievere ervaring van de overgang. Die verbetering is essentieel, want ze versterkt de autonomie van de adolescenten bij de aanpak van hun eigen gezondheid en zorgt voor een vlottere overgang naar de zorg voor volwassenen.
De complexiteit van aangeboren hartziektes blijft echter een belangrijke determinant van de levenskwaliteit, en daar heeft het TWAH-programma geen invloed op.
De studie die Michèle de Hosson heeft gepresenteerd, beschrijft tot slot de significante positieve effecten van het TWAH-programma voor adolescenten met een aangeboren hartziekte en de uitdagingen bij de aanpak van complexe medische aandoeningen. Ze pleit voor een gepersonaliseerde totaalaanpak bij het opstellen van een overgangsprogramma. Daarbij moet niet alleen rekening worden gehouden met de medische aspecten, maar ook met de psychosociale en educatieve noden van jonge patiënten. Ze moeten voorbereid worden om volwassenen te worden die geïnformeerd zijn over en verantwoordelijk zijn voor hun eigen gezondheid.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.