Ces dernières années, on s'est posé d'importantes questions au sujet de la durée optimale d'une double thérapie antiagrégante plaquettaire (DAPT) après un syndrome coronarien aigu (SCA). Cette session, organisée durant le 35ème congrès de la Société Belge de Cardiologie, a essayé dans ce cadre de donner un aperçu des études pertinentes et des recommandations afin de parvenir, en 2016, à un consensus au sujet de la durée optimale de la DAPT après un SCA. Lors de cette session, le Dr Beauloye (Bruxelles) et le Dr Valgimigli (Berne) ont analysé la littérature consacrée respectivement à une DAPT plus courte (< 1 an) versus une DAPT plus longue (> 1 an).
Nous savons depuis longtemps qu'il persiste un risque résiduel de nouvel événement cardiovasculaire après un SCA. L'étude PROSPECT (Stone et al.) a démontré que ces nouveaux événements n'étaient liés à la lésion responsable (culprit) initiale que dans la moitié des cas. Ceci souligne la nécessité d'un traitement systémique, d'une part au moyen de statines, mais également d'une double thérapie antiagrégante plaquettaire (DAPT).
La recommandation actuelle préconisant d'administrer une DAPT pendant 12 mois après un SCA est surtout basée sur la littérature datant de la fin des années 90 et du début des années 2000. L'étude CURE1 a randomisé des patients ayant été victimes d'un SCA (AI ou NSTEMI) vers AAS ou AAS + clopidogrel. Elle a montré une réduction significative du risque de MACE (en l'occurrence mortalité CV - IM - AVC) au bout d'un an (HR: 0,80, IC 95 %: 0,72-0,90), surtout suite à une réduction significative des récidives d'infarctus myocardiques (< 6,7 % dans le groupe AAS vs 5,2 % dans le groupe clopidogrel + AAS; HR 0,77). Cet avantage était non seulement enregistré au cours de la phase aiguë suivant un SCA, mais il persistait également entre 1 mois et 1 an après le SCA, et concernait tous les sous-groupes. Tant chez les patients bénéficiant d'un traitement médicamenteux (à souligner: 63 %!) que dans le groupe PCI (21 %) et dans le groupe CABG (16,5 %), on a noté une réduction significative du risque chez les patients traités par clopidogrel. Il y avait toutefois un revers, à savoir une augmentation de la fréquence d'hémorragies majeures et mineures dans le groupe clopidogrel (3,7 % vs 2,7 %, RR: 1,38, IC 95 % 1,13-1,67, p < 0,001), toutefois sans augmentation significative des hémorragies fatales, des hémorragies nécessitant une intervention chirurgicale ou des AVC hémorragiques. L'avènement des DES de première génération et les inquiétudes relatives aux thromboses tardives des stents ont conduit les cliniciens à envisager d'administrer une DAPT plus longtemps (voire à vie) après l'implantation d'un DES. Sur ce plan, les stents médicamenteux plus récents donnent cependant des résultats beaucoup plus rassurants.
Ci-dessous, nous passerons tout d'abord en revue les études et les arguments concernant une DAPT plus courte (< 12 mois) après un SCA. Ensuite, nous analyserons les données relatives à une DAPT plus longue (> 12 mois), pour aboutir en fin de compte à un consensus pour 2016.
DAPT post-ACS: Let's go shorter (< 12 months)
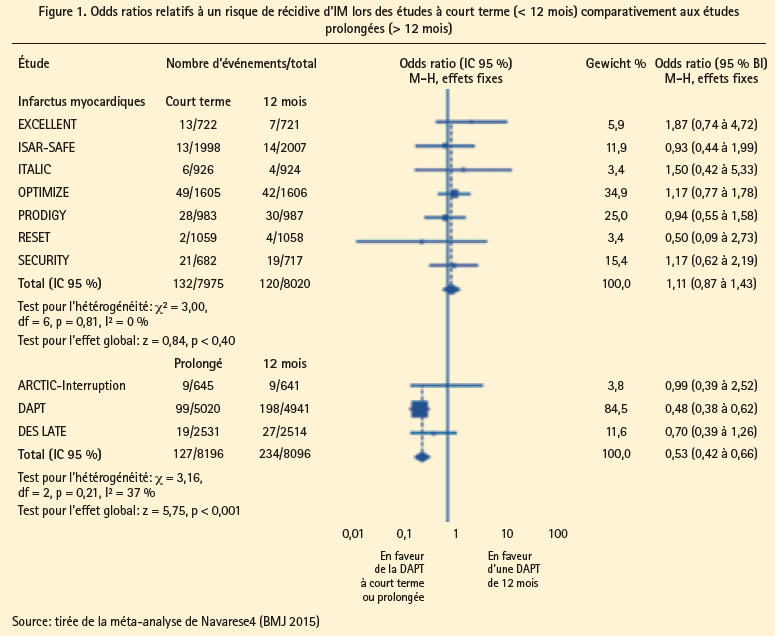
Plusieurs études (ISAR-SAFE 2014, ITALIC 2014, SECURITY 2014, OPTIMIZE 2014, PRODIGY 2012, RESET 2012 et EXCELLENT 2012) ont comparé une DAPT plus courte (3 ou 6 mois), essentiellement chez des patients souffrant de maladies coronariennes (MC) stables (et donc pas après un SCA) par rapport à 12 mois de DAPT. Dans ces études, la plupart des patients étaient traités au moyen d'un DES de deuxième génération, et toutes ces études étaient neutres (figure 1). Il ressort donc de ceci qu'il est possible de raccourcir la durée de l'administration de la DAPT (< 12 mois). Une méta-analyse2 de Giustino et al. n'a pas révélé de bénéfices d'une DAPT de 12 mois, comparativement à une DAPT plus courte (3 à 6 mois). Il faut toutefois formuler des remarques importantes: aucune de ces études n'avait la puissance nécessaire pour pouvoir détecter une différence significative sur le plan du critère d'évaluation primaire. En outre, toutes les études, hormis l'étude PRODIGY, avaient essentiellement inclus des patients à faible risque (MC stables, pas de SCA) et l'inhibiteur des récepteurs P2Y12 utilisé était le clopidogrel. Ceci nous permet seulement de conclure qu'une DAPT plus courte (3 ou 6 mois) est possible chez les patients souffrant de MC stables, pour autant qu'on utilise des DES de dernière génération, surtout en cas de risque hémorragique élevé (p. ex. en cas d'administration concomitante d'ACO) et/ou en cas de faible risque de récidive d'ischémie. Sur ce plan, l'étude LEADERS FREE - parue en novembre 2015 dans le New England Journal of Medicine - vaut également la peine d'être mentionnée. Cette étude a comparé une PCI avec un stent actif sans polymère à l'umirolimus par rapport à un BMS, dans tous les cas (PCI électives et SCA), chez des patients courant un risque hémorragique élevé. Elle a montré un bénéfice significatif sur le plan des MACE au bout d'un an (9,4 % vs 12,9 %, HR 0,71), alors que les deux groupes n'avaient reçu une DAPT (à base de clopidogrel) que durant 1 (!) mois.
Qu'en est-il alors de la durée optimale de la DAPT avec les inhibiteurs 'plus récents' des récepteurs P2Y12 (prasugrel et ticagrelor)? L'étude TRITON (13 000 patients, PCI après un SCA) a montré une réduction encore plus importante du risque de MACE à 1 an dans le groupe prasugrel par rapport au groupe clopidogrel (12,1%vs 9,9%, RR 0,81, IC95%: 0,73-0,90, p < 0,001), essentiellement imputable à une diminution du risque de récidives d'IM et des TVR (target vessel revascularization), toutefois moyennant une augmentation importante du risque d'hémorragies majeures en cas de CABG (13,4 % avec le prasugrel vs 3,2 % avec le clopidogrel, HR 4,73). L'étude PLATO (18 000 patients, tous les SCA, toutes les stratégies de revascularisation) a montré un bénéfice significatif sur le plan des MACE (9,8 % vs 11,7 %, HR 0,84, p < 0,001) dans le groupe ticagrelor comparativement au groupe clopidogrel, tant sur le plan de la mortalité cardiovasculaire que des récidives d'IM, et ce, tant au cours de la période 0-31 jours qu'au cours de la période 1 mois-12 mois. Ce bénéfice concernait tous les sous-groupes (PCI/CABG/traitement médicamenteux), et n'était pas associé à une augmentation significative du nombre d'hémorragies majeures (11,6 % vs 11,2 %, p = 0,43).
DAPT post-ACS: Let's go longer (> 12 months)
L'autre extrémité du spectre est constituée par les études récentes portant sur une DAPT plus longue après un SCA. L'étude PROSPECT, déjà évoquée, a montré que le risque de survenue de MACE atteignait 20 % au cours des 5 premières années suivant un SCA. L'étude AtheroRemo-IVUS a pu identifier quelques facteurs de risque à cet égard: âge > 65 ans, diabète, insuffisance rénale, antécédent d'IM, MVD (multi vessel disease).
L'étude PEGASUS a randomisé des patients présentant un antécédent d'infarctus (survenu 1-3 ans auparavant) vers ticagrelor versus un placebo. Elle a montré un bénéfice dans le groupe ticagrelor, en ce qui concerne lesMACE (HR 0,85; p = 0,008), toutefois au détriment d'une augmentation des hémorragies majeures selon les critères TIMI. L'étude DAPT,3 qui a inclus 9 900 patients ayant subi une PCI et les a randomisés vers 18 mois de DAPT supplémentaires après un traitement de 12 mois, versus un placebo (donc, 12 mois de DAPT versus 30 mois), a montré une réduction significative des MACE (4,3 % vs 5,9 %; HR 0,71; p < 0,001), principalement due à une diminution des récidives d'IM (2,1 % vs 4,1 %). Dans cette étude, la DAPT prolongée était toutefois associée à une augmentation de la mortalité toutes causes (2,0 % vs 1,5 %, p = 0,05) et à une augmentation des hémorragies modérées à sévères (2,5 % vs 1,6 %, p = 0,001).
Les autres études4 (ARCTIC, DESLATE) portant sur une DAPT plus longue (> 12 mois) ont également révélé une augmentation de la mortalité toutes causes en cas de DAPT prolongée (HR 1,30; IC 95%: 1,02-1,66) (figure 2). Une exception est constituée par l'étude PEGASUS (la seule conduite avec du ticagrelor), qui a précisément montré une tendance en faveur de la réduction des décès CV, sans augmentation de la mortalité toutes causes (HR 0,94, IC 95%: 0,82-1,08).

Conclusion
Il n'existe pas de durée idéale pour la DAPT chez les patients ayant été victimes d'un SCA, et la durée du traitement dépend du patient individuel.
Une DAPT plus courte (3-6 mois) peut clairement être envisagée en toute sécurité, surtout chez les patients courant un risque hémorragique élevé, notamment en cas de nécessité d'un traitement concomitant par anticoagulants oraux. à cet égard, les conditions sont l'utilisation de DES de dernière génération et l'absence de PCI à haut risque (LMCA, …). Si possible, il faut y réfléchir lorsqu'on programme la PCI.
Une durée de traitement prolongée (> 12 mois) réduit davantage le risque ischémique. Outre le risque hémorragique accru qui y est logiquement associé, il s'avère toutefois qu'on note également une tendance à une augmentation de la mortalité toutes causes. Une DAPT prolongée ne peut donc être envisagée que chez les patients courant un risque ischémique élevé couplé à un risque hémorragique faible, et moyennant un suivi attentif.
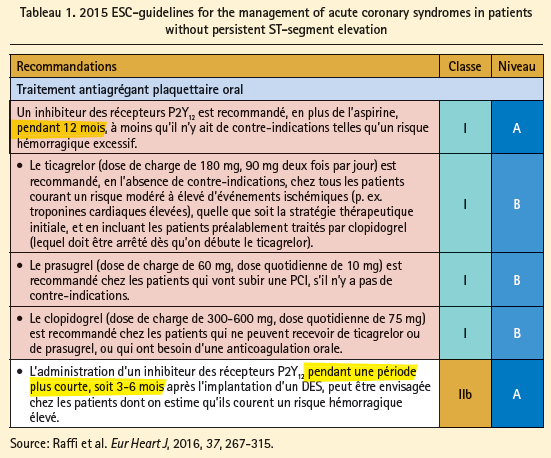
Les recommandations de l'ESC (2015) préconisent l'ajout d'un inhibiteur des récepteurs P2Y12 à l'aspirine, pour une période de 12 mois, sauf en cas de contre-indications telles qu'un risque hémorragique accru (tableau 1).
Références
- CURE-trial: Effects of Clopidogrel in Addition to Aspirin in Patients with Acute Coronary Syndromes without ST-Segment Elevation. N Engl J Med, 2001, 345, 494-502.
- Giustino, G., Baber, U., Sartori, S., Mehran, R., Mastoris, I., Kini, A.S. et al. Duration of dual antiplatelet therapy after drug-eluting stent implantation. Systematic review and meta-analysis of RCT's. JACC, 2015, 65, 1298-1310.
- Mauri, L., Kereiakes, D.J., Yeh, R.W., Driscoll-Shempp, P., Cutlip, D.E., Steg, P.G. et al. Twelve of 30 months of dual antiplatelet therapy after drug-eluting stents. N Engl J Med, 2014, 371, 2155-2166.
- Navarese, E.P., Andreotti, F., Schulze, V., Kołodziejczak, M., Buffon, A., Brouwer, M. et al. Optimal duration of dual antiplatelet therapy after percutaneous coronary intervention with drug eluting stents: meta-analysis of randomised controlled trials. BMJ, 2015, 350, h1618.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.