Le 28 mai 2016, pour la troisième année consécutive, l'hôpital universitaire d'Anvers (Edegem, Belgique) a accueilli l'événement collaboratif unique entre la Mayo Clinic (Rochester) et l'hôpital universitaire d'Anvers. Une fois de plus, une éminente université a présenté des mises à jour state-of-the-art sur des questions d'actualité dans le domaine des cardiopathies ischémiques et valvulaires ainsi que de l'insuffisance cardiaque. La session finale, 'Exploring the unknown', a consisté en une série d'intéressants exposés consacrés à des cas cliniques. Ci-dessous, nous vous présentons une sélection de sujets choisis parmi les 20 exposés présentés. Le symposium interactif s'adressait à des cardiologues du Benelux.
I. Cardiopathies ischémiques
1 Coronary artery disease (CAD): no longer what it used to be
Le symposium a été inauguré par le Prof. Veronique Roger (Mayo), qui a traité de l'évolution des CAD au cours des 2 dernières décennies, à partir de données issues d'études communautaires. Ces études ont utilisé une approche systématique pour mesurer les maladies coronariennes validées, afin de comprendre les tendances et les évolutions dans la population, où des critères constants sont utilisés à travers le temps, les lieux et les personnes (ARIC,Worcester Heart Attack Study, MONICA, Olmsted County Study). Les principales questions que cela soulève pour la pratique clinique réelle sont: 1) Comment le syndrome coronarien aigu (SCA) a-t-il évolué au fil du temps? 2) Qu'est-ce que cela signifie pour la pratique clinique? 3) Qu'est-ce que cela signifie pour l'éducation et la recherche?
Il semble que l'incidence de l'infarctus myocardique (IM) ne se soit pas modifiée dans la population générale, entre le milieu des années 80 et les années 90. Une diminution chez les hommes a été compensée par une augmentation chez les femmes, et une diminution des IM avec onde Q a été compensée par une augmentation des IM sans ondeQ. On a également observé une augmentation de l'âge des patients présentant l'IM et des sujets qui y ont survécu. Les principaux facteurs responsables de l'amélioration de la survie étaient les stratégies préventives (arrêt du tabac et instauration des statines) et la très large disponibilité de la reperfusion aiguë.
L'étendue de la CAD angiographique est un indicateur d'insuffisance cardiaque (IC) post-IM, quel que soit le type d'IC, et indépendamment d'une récidive de l'IM.
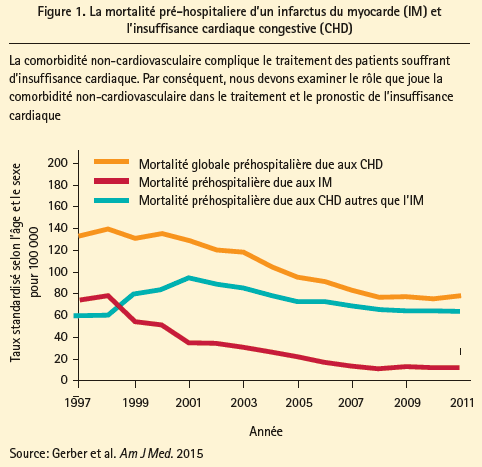
La dernière décennie révèle d'autres manifestations de la mortalité, avec une augmentation de la mortalité préhospitalière due à des cardiopathies congestives (CHD) autres que l'IM (figure 1). L'oratrice a par ailleurs précisé que la multimorbidité est fréquente en cas d'IC, avec l'épidémie massive d'obésité et l'incidence croissante du diabète. On note des différences de cooccurrence des affections selon le type d'IC et le sexe, et cela souligne la nécessité d'une meilleure compréhension des conséquences cliniques des affections chroniques multiples chez les patients souffrant d'IC.
2 A requiem to stress-ECG
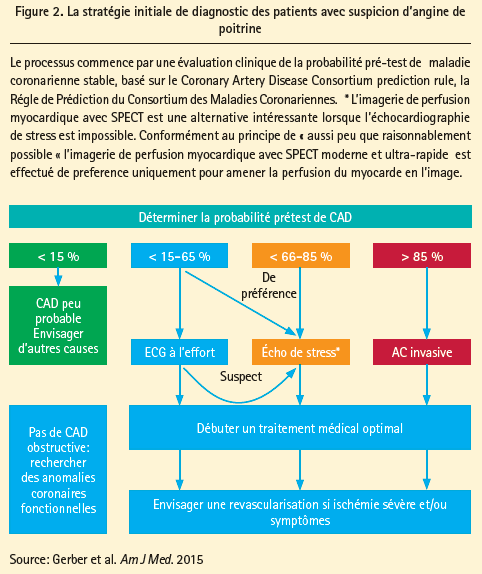
Le Prof. Christiaan Vrints (UZA) nous a rappelé que,malgré notre arsenal de plus en plus développé pour évaluer les CAD, l'ECG à l'effort (ex-ECG) est toujours l'examen le plus largement utilisé pour le diagnostic de l'angor. Les recommandations de 2013 de l'ESC, au sujet de la prise en charge des CAD stables, privilégient l'utilisation de l'imagerie fonctionnelle par rapport à l'ECG à l'effort en cas de risque élevé à intermédiaire (66-90%, selon l'estimation du CAD consortium),1 alors que les recommandations les plus récentes de l'AHA/ACC (2012) préconisent l'utilisation de l'ECG à l'effort comme examen de première ligne chez tous les patients ayant une probabilité prétest faible à intermédiaire (20-70 %), qui sont capables de fournir un effort physique et n'ont pas de modifications ST-T significatives au repos. La figure 2 résume la prise en charge diagnostique initiale des patients présentant une suspicion d'angor.
3 Imaging for evaluation of CAD in the emergency department
Le Prof. Bharati Shivalkar (UZA) a fait remarquer que la plupart des visites aux urgences (ED, emergency department) sont motivées par des douleurs thoraciques ou abdominales (entre 9-11 % chacune). Environ 35 % de ces patients sont hospitalisés ou transférés vers des unités spécialisées pour exclure un infarctus myocardique, alors que seuls 13 % d'entre eux souffrent véritablement d'un syndrome coronarien aigu. Après le triage initial, l'exclusion d'un infarctus myocardique chez ces patients génère des coûts très élevés. Dès lors, les patients à faible risque souffrant de douleurs thoraciques pourraient être vus par un médecin généraliste qui pourrait déterminer si un bilan complémentaire est nécessaire, en fonction de la situation du patient. Bien que la valeur diagnostique et pronostique de l'échocardiographie de stress soit prouvée, aucun des tests à l'effort ne peut détecter une CAD non obstructive susceptible de provoquer des événements impliquant un risque accru de mortalité. Plus récemment, 4 études randomisées ont montré que l'angiographie CT coronaire était supérieure à la prise en charge habituelle en termes de délai pour poser le diagnostic, de durée de l'hospitalisation, des coûts aux urgences et des coûts hospitaliers, et ce, même en ces temps où on dose la troponine ultrasensible. L'angiographie CT coronaire a entraîné moins d'examens ambulatoires et a permis de réduire les coûts directs totaux. L'angiographie CT coronaire figure en bonne place dans une récente recommandation au sujet de l'utilisation appropriée de l'imagerie cardiovasculaire chez des patients admis aux urgences pour douleurs thoraciques.2 En outre, les nouvelles recommandations NICE, dont la publication est prévue en septembre 2016, préconisent l'angiographie CT coronaire comme test diagnostique de première ligne chez les patients à risque intermédiaire à élevé, souffrant d'angor stable, mais sans CAD confirmée. En fin de compte, le principe ALARA devrait toujours être respecté lorsqu'il s'agit de décider du test à utiliser, bien que la disponibilité locale et l'expertise soient les principaux déterminants.
4 Role of viability testing in endstage ischemic heart disease
La viabilité myocardique influence le pronostic. Le Prof. Dr Grace Lin (Mayo) a traité de la justification du testing de la viabilité en cas d'insuffisance cardiaque ischémique, au moyen de l'échocardiographie de stress à la dobutamine, de la tomographie par émission monophotonique (SPECT), de la tomographie par émission de positrons et de la résonance magnétique cardiaque, en se basant sur plusieurs études de cas. À ce jour, plusieurs études observationnelles ont montré que le testing de la viabilité a évalué l'amélioration de la fonction et l'amélioration de la capacité fonctionnelle, qui sont associées à une amélioration de la survie après la revascularisation. Cependant, des études prospectives randomisées telles que la sous-étude STICH et l'étude PARR-2 ont montré que la viabilité n'influençait pas la survie. Cependant, ces études comportaient plusieurs limitations, la principale étant le manque de puissance, dû au très faible nombre de patients sans viabilité. Les recommandations de l'ACC/AHA au sujet de l'insuffisance cardiaque ischémique attribuent une recommandation de classe IIa au testing de la viabilité. Une sélection adéquate des patients permettra de tirer le meilleur profit du testing de la viabilité.
II Cardiopathies valvulaires
1 Where do we stand today?
Le Prof. Maurice Sarano (Mayo) a littéralement captivé les auditeurs avec son exposé state-of-the-art. Avons-nous des raisons d'être pessimistes quant aux maladies valvulaires (VHD, valvular heart disease)? La prévalence de toutes les VHD augmente exponentiellement après la 5e décennie et, suite au vieillissement accroissant actuel de la population, 6,6millions de personnes dans le monde souffriront de maladies valvulaires aortiques et mitrales (4,0 millions de cas de régurgitation mitrale et 2,6 millions de cas de sténose valvulaire aortique). La surveillance active des cardiopathies rhumatismales par échocardiographie dans les régions endémiques a montré que la prévalence est 10-15 fois plus élevée chez les enfants et les adolescents, comparativement au dépistage clinique.3 Au Cambodge et au Mozambique, p. ex., la prévalence atteint respectivement 22 et 30 cas pour 1 000 enfants, alors que la prévalence rapportée en Inde et en Nouvelle-Zélande est de 50 et 45 cas pour 1 000 enfants, respectivement. Les caractéristiques démographiques ont montré que 14 à 30 % des enfants étaient en classe fonctionnelle NYHA III-IV, les tableaux cliniques présentés étant fibrillation auriculaire, hypertension pulmonaire, insuffisance cardiaque congestive et AVC. Le Global Rheumatic Heart Disease Registry (étude REMEDY) a montré que la régurgitation mitrale est plus fréquente chez les sujets très jeunes (< 10 ans) et qu'on trouve une valvulopathie mixte (aortique et mitrale) chez jusqu'à 60%des patients âgés de 10 à 70 ans. Actuellement, 500 millions de personnes dans le monde et 25 millions de résidents américains souffrent de VHD, et ces chiffres augmentent parallèlement au vieillissement de la population. La prévalence de VHD hémodynamiquement significatives est élevée, 2,5 % des sujets souffrant de prolapsus valvulaire mitral, 1,4 % de bicuspidie aortique et 1,3 % de régurgitation tricuspide modérée à significative. D'autres causes de VHD incluent la VHD postradique, l'endocardite, la VHD induite par un pacemaker ou la VHD iatrogène, due p. ex. aux alcaloïdes de l'ergot. Les données de l'étude Olmsted County indiquent que la survie est significativement moindre (RR 1,75) chez les patients souffrant de VHD, comparativement à la survie attendue. En ce qui concerne la sténose valvulaire aortique (SA), la présentation reste un défi, en particulier dans la population âgée, en raison de l'existence de comorbidités, et 55 % des patients souffrant de SA sévère ne se voient jamais proposer d'intervention chirurgicale. Des preuves provenant de plusieurs sources indiquent qu'une surface valvulaire aortique < 1,0 cm2 semble être le meilleur élément prédictif de la survie. En ce qui concerne la régurgitation mitrale (RM) isolée, les données provenant d'études communautaires indiquent que seuls 15 % des sujets se voient proposer un traitement chirurgical (consistant en une réparation dans 75 % des cas et en un remplacement dans 25 % des cas), et que la survie sans traitement est significativement moindre (RR 2,23) que la survie attendue. Il semble que les perspectives au sujet des VHD soient sombres parce que le fardeau des VHD est énorme, que ces pathologies ont un impact majeur sur la survie et qu'elles sont sérieusement sous-traitées. Par ailleurs, il n'existe pas de modèles animaux standardisés pour la plupart des VHD et, à ce jour, la médecine régénérative offre peu de bénéfices en cas de VHD.
De manière plus positive, le Dr Sarano a déclaré, lors de la suite de son exposé, que 'nous devrions en fait être optimistes' au sujet des VHD, en raison des nombreuses nouvelles possibilités que la médecine nous a offertes ces dernières années, en l'occurrence.
1 New and expanded objective VHD assessment
- Quantification de la régurgitation au moyen de la méthode PISA pour déterminer l'orifice régurgitant effectif (ERO). Un ERO ≥ 0,4 mm² en cas de RM et de RT structurelles et ≥ 0,2 mm² en cas de RM fonctionnelle est associé à un mauvais pronostic.
- Un index de volume auriculaire gauche ≥ 60 ml/m² prédit également un mauvais pronostic.
- L'utilisation de la technologie en 3D a favorisé l'évaluation mécanistique précise pour faciliter la correction chirurgicale, de la compréhension théorique à la planification de la réparation, ainsi qu'en termes d'assistance peropératoire.
- Utilisation de technologies complémentaires telles que la tomographie computérisée cardiaque, pour évaluer et quantifier les calcifications valvulaires aortiques. Des calcifications valvulaires aortiques sévères sont prédictives d'une piètre survie, indépendamment du gradient.
- Il s'est avéré que des biomarqueurs tels que le peptide natriurétique de type B sont des marqueurs objectifs de VHD sévères.
- Développements plus récents au niveau des sciences fondamentales, avec de nouvelles plates-formes pour la compréhension de la biologie fondamentale des cellules valvulaires et des mutations génétiques en tant que causes de VHD, comme le prolapsus valvulaire mitral. Ceci permettrait une meilleure compréhension et pourrait contribuer à corriger les déséquilibres provoquant les maladies valvulaires.
2 New approaches to treatment of VHD
- Techniques percutanées telles que le TAVR (transcatheter aortic valve replacement), avec des résultats à 5 ans prometteurs; clipping percutané des feuillets mitraux et annulopastie percutanée.
- De nouvelles approches chirurgicales pour le traitement des VHD minimisent l'invasivité de la chirurgie, sans compromettre la qualité, comme les techniques Port-access avec la chirurgie robotique.
Il a terminé son exposé en déclarant que, bien que le fardeau des VHD soit considérable, croissant et associé à de nombreux défis, on enregistre des progrès notables avec de nouvelles approches sur le plan de la recherche, de nouvelles techniques d'imagerie, de nouveaux biomarqueurs et de nouveaux dispositifs thérapeutiques.
2 Aperçu sur l'imagerie échocardiographique en 3D
Le Prof.Dr Sorin Pislaru (Mayo) a donné un excellent aperçu illustré, agrémenté de plusieurs exemples montrant comment l'imagerie échocardiographique en 3D peut compléter l'imagerie en 2D, surtout lorsque l'orientation est difficile en cas d'anatomie complexe, et il a souligné que la technologie pâtit toujours d'une fréquence d'images faible (frame rate) et que la courbe d'apprentissage est importante. Il a terminé son exposé avec plusieurs trucs et astuces sur la manière d'améliorer l'imagerie en 3D.
3 TAVR: challenges and solutions
L'exposé suivant de cette session, intitulé 'TAVR: challenges and solutions', a été présenté par le Prof. Johan Bosmans (UZA). Il a expliqué comment une meilleure sélection des patients grâce à une approche pluridisciplinaire incluant la fragilité et l'évaluation gériatrique multidimensionnelle améliore les résultats à 1 an. D'autres éléments prédictifs d'évolutions défavorables semblent être une augmentation de la largeur de distribution des globules rouges (variation importante de la taille, avec risque accru de destruction), un antécédent de fibrillation auriculaire, des complications cardiovasculaires majeures et un antécédent de CABG. De récents développements indiquent que le tronc brachiocéphalique constitue une voie d'accès non fémorale alternative, et démontrent également l'utilité de la simulation en 3D pour le calcul des dimensions et le positionnement du dispositif ainsi que la valeur de l'échocardiographie post-TAVR, respectivement pour prédire et évaluer le pronostic d'une régurgitation aortique postprocédurale significative. Il a terminé son exposé en suggérant que les indications pour la procédure de TAVR pourraient s'étendre à la dégénérescence de bioprothèses et aux patients à risque intermédiaire.
4 L'association entre la fibrillation auriculaire (FA) non permanente (paroxystique et/ou persistante) et permanente
Le Prof. Marc Claeys (UZA) a présenté un intéressant exposé sur l'association entre la fibrillation auriculaire (FA) non permanente (paroxystique et/ou persistante) et permanente et les effets à long terme sur la régurgitation mitrale (RM) et tricuspide (RT), ou le problème de l'oeuf et de la poule. La progression vers un degré de régurgitation modéré à sévère est significativement plus élevée chez les patients souffrant de FA permanente. Les éléments prédictifs indépendants de la progression vers un degré de régurgitation modéré à sévère sont l'âge (par décennie, OR 1,89), l'hypertension (OR 2,08), la FA permanente (OR 5,21), l'index de volume auriculaire gauche (OR 1,15) et la dimension de l'anneau de l'oreillette gauche (OR 8,39). De plus amples études interventionnelles (ablation de FA) sont nécessaires pour établir le lien causal entre la FA et la RM/RT.
5 The Forgotten Valve
Le Prof. Vuyisile Nkomo (Mayo) a présenté un remarquable exposé sur 'The Forgotten Valve', en l'occurrence la valve tricuspide. À l'aide d'exemples cliniques, il a élucidé les causes et les mécanismes de la RT fonctionnelle et primaire (valvulopathie intrinsèque), a expliqué comment évaluer la sévérité de la RT, ainsi que le moment optimal pour une intervention. Il a résumé son exposé en soulignant que la RT est fréquente, qu'on la reconnaît de plus en plus comme un élément prédictif indépendant de la survie, que la RT primaire est associée à la FA, que la chirurgie pour RT est sous-utilisée, et qu'une évaluation échocardiographique détaillée s'avère impérative.
6 Can all valves be repaired?
L'exposé suivant, 'Can all valves be repaired', présenté par le Dr Dina De Bock (UZA), a donné un aperçu détaillé au sujet de la réparation de la valve mitrale, en se centrant principalement sur les affections dégénératives de la valve mitrale. C'est ainsi qu'elle a déclaré que toutes les valves peuvent être réparées, bien que la technique puisse différer légèrement en fonction de facteurs inhérents au patient (âge, comorbidités, anatomie valvulaire) et au chirurgien (technique préférée). Il est important d'évaluer la faisabilité de la réparation et de créer une « feuille de route » des lésions à corriger en se basant sur le statut fonctionnel du patient et les données objectives révélées par l'échocardiographie pré- et périopératoire. Elle a expliqué la différence entre la déficience fibroélastique et la maladie de Barlow, et a analysé les techniques de réparation établies qui visent à supprimer la RM. Une récidive de RM après la chirurgie est associée à une moins bonne survie. Les facteurs associés au remplacement valvulaire sont les patients âgés, les symptômes marqués (NYHA III-IV), les calcifications valvulaires mitrales et un prolapsus antérieur ou un prolapsus de 2 feuillets - des caractéristiques qui ne sont pas typiques de la plupart des patients souffrant de RM dégénérative.
III. Insuffisance cardiaque
1 Implantable devices for heart failure
Le Prof. Peter Brady (Mayo) a présenté un exposé remarquable au sujet des 'Implantable devices for heart failure', lors duquel il s'est concentré sur les causes les plus importantes de non-réponse au TRC, en se basant sur la checklist suivante qui a été abordée à l'aide d'exemples cliniques. 1) La sonde du sinus coronaire est-elle en position optimale? (la position latérale basale étant meilleure que la position apicale inférieure) 2) Y a-t-il > 98 % de pacing biventriculaire? 3) Y a-t-il un dysfonctionnement de sonde? 4) Y a-t-il une arythmie (FA ou extrasystoles) qui réduit le pourcentage de pacing biventriculaire?
2 LVAD indications in Heart failure
Le Prof. Inez Rodrigus (UZA) a traité des 'LVAD indications in Heart failure'. Elle a donné un aperçu historique des LVAD passés et actuels, avec une évolution vers une miniaturisation et vers la durabilité. Elle a ensuite montré l'évolution de l'utilisation des LVAD dans le monde, depuis 2006, et a expliqué la situation belge à cet égard, où le LVAD ne constitue pas encore le traitement définitif. Par la suite, elle a traité plus en détail des recommandations au sujet des dispositifs et de la sélection des patients pour les LVAD, qui sont actuellement les mêmes que pour la transplantation cardiaque. Son exposé a également inclus l'expérience de l'UZA avec les LVAD et les BIVAD, et les problèmes et défis posés par ces dispositifs. Les LVAD améliorent la classe fonctionnelle et la survie chez des patients sélectionnés, souffrant d'insuffisance cardiaque avancée, mais l'insuffisance cardiaque droite postchirurgicale reste fréquente et difficile à prédire.
3 Imaging for LVAD
Le Prof. Grace Lin (Mayo) a également présenté un excellent exposé consacré à l''Imaging for LVAD'. L'exposé, basé sur des cas cliniques, a inclus plusieurs éléments, notamment les critères de sélection des candidats présentant des complications potentielles. Le rôle de l'échocardiographie sur le plan de l'évaluation valvulaire pré-LVAD, le rôle et de l'échocardiographie de surveillance post-LVAD (l'optimisation de la fonction de pompe, l'évaluation des thromboses de pompe, les alarmes, le débit cardiaque et le diagnostic des anomalies et autres problèmes).
4 End of life and use of palliative care in heart failure
Le Prof. Veronique Roger (Mayo) a présenté un exposé intitulé 'End of life and use of palliative care in heart failure'. Elle a traité de l'importance des soins palliatifs en cas d'insuffisance cardiaque terminale pour offrir lameilleure qualité de vie aux patients et à leur famille. Ceci ne hâte ni ne retarde le décès, promeut la vie et considère la mort comme un processus normal. Les bénéfices des soins palliatifs sont une meilleure prise en charge des symptômes et une amélioration de la satisfaction des patients et de leur famille. Les patients ont plus de chances de décéder chez eux, en devant subir moins de procédures et de séjours aux soins intensifs, ce qui réduit les coûts.
IV Exploring the unknown
1 The ECG never lies
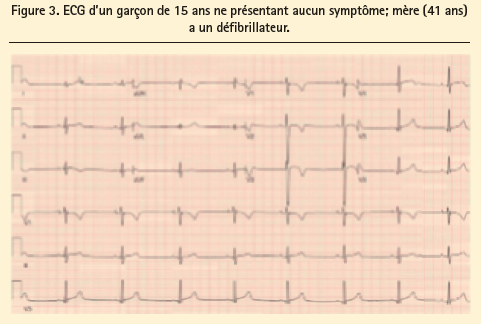
Lors de cette passionnante session de casuistique, très didactique, Prof. Dr Peter Brady (Mayo) a expliqué que l'ECG ne ment jamais ('The ECG never lies'). Il a montré l'ECG d'un garçon asymptomatique âgé de 15 ans (figure 3), dont la mère âgée de 41 ans avait bénéficié de l'implantation d'un défibrillateur (AICD) suite à des palpitations. Le public a dû choisir le diagnostic le plus probable parmi les options suivantes: 1) dystrophie myotonique, 2) cardiomyopathie hypertrophique, 3) syndrome de Brugada, 4) CAVD et 5) ischémie de la paroi antérieure. Pour chacune de ces options, il a montré les ECG les plus typiques et a expliqué les mécanismes en jeu.
2 SUDS: Is it really sudden and unexplained
Le sujet suivant, 'SUDS: Is it really sudden and unexplained', a été présenté par deux orateurs, le Prof. Dr Bart Loeys (UZA) et le Prof. Dr Johan Saenen (UZA). La mort subite cardiaque inexpliquée, si elle se produit après 45 ans, est probablement associée à une cardiopathie ischémique, sauf preuve du contraire. En dessous de 45 ans, elle est sans doute également associée à une cardiopathie ischémique, sauf preuve du contraire, mais avec jusqu'à 80 % de causes héréditaires. Les orateurs ont présenté un aperçu détaillé des implications du testing cardiogénétique. De plus, 3 cas de SUDS ont été décrits, pour illustrer en quoi une approche intégrée (notion d'antécédents familiaux, symptômes préalables, autopsie médicolégale) associée à une analyse génétique/moléculaire peut aider à éclaircir le mystère et avoir des implications préventives pour les autres membres de la famille.
3 Les derniers aperçus
Les remarquables cas cliniques suivants ont été présentés par le Prof. Dr Steven Haine (UZA), qui a traité de la 'progressive suffocation' en cas d'hypertension pulmonaire et d'atteinte multiorganique due à une maladie veino-occlusive. Le Prof. Dr Sorin Pislaru (Mayo) a présenté 'Tale of 2 patients', où 2 cas virtuellement identiques de maladies valvulaires mitrales ont évolué de manière totalement différente après l'intervention. Il a montré de manière très élégante comment l'imagerie préopératoire de la déformation peut prédire les résultats. Le Dr An Van Berendoncks (UZA) a présenté un cas inhabituel, intitulé 'A young woman with syncope', à propos d'une léiomyomatose intraveineuse avec extension cardiaque, et a donné un excellent aperçu de cette maladie rare. Enfin, le Prof. Dr Vuyisile Nkomo (Mayo) a montré un cas peropératoire de remplacement valvulaire mitral, 'The small heart lesson', dans lequel l'orientation anatomique et l'orientation des languettes de la valve mécanique peuvent entraîner une instabilité hémodynamique. Il a également montré comment l'ETO 3D peut aider à détecter les problèmes.
Références
- Genders, T.S.S., Steyerberg, E.W., Alkadhi, H. et al. A clinical prediction rule for the diagnosis of coronary artery disease: validation, updating, and extension. Eur Heart J, 2011, 32, 1316-1330.
- Rybicki, F.J., Udelson, J.E., Peacock, F.W. et al. 2015 ACR/ACC/AHA/AATS/ACEP /ASNC/NASCI/SAEM/ SCCT/SCMR/SCPC/SNMMI/STR/STS Appropriate Utilization of cardiovascular Imaging in Emergency Department PatientsWith Chest Pain. J AmColl Cardiol, 2016, 67 (7), 853-879.
- Marijon, E., Phalla, O., Celermajer, D.S. et al. Prevalence of rheumatic heart disease detected by echocardiographic screening. N Engl J Med, 2007, 375, 470-476.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.