Choc cardiogénique: définition, physiopathologie et épidémiologie
Historiquement, l'état de choc a été défini par une hypotension artérielle systolique inférieure à 90 mmHg, ne répondant pas au remplissage intravasculaire, d'une durée d'au moins 60 minutes et nécessitant un support vasopresseur et/ou inotrope pour maintenir la tension artérielle au-dessus de 90 mmHg. En fonction de l'étiologie, on distingue le choc cardiogénique, hémorragique, obstructif (embolie pulmonaire) et circulatoire (septique ou toxique). Le choc cardiogénique (CC) est caractérisé en outre par une diminution du débit cardiaque (index cardiaque ≤ 2,2 L/min/m2) et une élévation des pressions de remplissage (pression capillaire artère pulmonaire ≥ 15 mmHg). Le CC est accompagné de signes de dysfonction d'organes secondaires liés à l'hypoperfusion: insuffisance rénale oligo-anurique, insuffisance hépatique (insuffisance hépatique hypoxique ou foie de choc), altération de l'état de conscience et hypoperfusion tissulaire périphérique (marbrures cutanées et acidose lactique).
La dysfonction ventriculaire gauche secondaire à un infarctus aigu du myocarde (IDM) est la principale étiologie du CC (80 % des cas). Les autres cas sont secondaires aux complications mécaniques de l'infarctus (13%des cas) comme la rupture de pilier mitral, communication interventriculaire et rupture myocardique. Plus rarement, le CC est lié à des myocardites, cardiomyopathies toxiques (chimiothérapie …) ou des valvulopathies.1
L'incidence du CC a diminué au cours des deux dernières décennies. Le CC est actuellement rencontré dans 5-8 % des IDM. Il est plus fréquent dans les IDM STEMI (8-10%) que lesNSTEMI (3 %), les IDMde localisation antérieure, le sexe féminin, les patients diabétiques ou insuffisants cardiaques.2-5
Parmi les patients qui souffrent d'un CC suite à un IDM, seuls 20-30 % présentent ce tableau à l'admission. Les autres le développent dans les heures qui suivent l'hospitalisation.4,5 Ceci s'explique par la physiopathologie du CC. L'instabilité hémodynamique est liée non seulement à la dysfonction contractile du ventricule gauche au stage aigu de l'IDMet au bas débit cardiaque, mais aussi à la réponse inflammatoire systémique observée après la reperfusion. Connu sous le nom de syndrome d'ischémie/reperfusion, ce phénomène contribue à une part importante de la nécrose myocardique et à une vasodilatation médiée par la NO synthase endothéliale et inductible, et des médiateurs systémiques comme l'IL-6, le TNF-α.6, 7
Le CC est la forme de présentation la plus sévère d'insuffisance cardiaque aiguë. La mortalité hospitalière rapportée dans la littérature dans les années '90 était de 60-70 %. La mortalité semble avoir diminuée entre 1995 et 2005, mais stagne aux alentours de 30-50 % depuis la dernière décennie.3-5, 8, 9
Prise en charge du CC en 2016
La base du traitement du CC repose sur les résultats de l'étude SHOCK qui en 1999 a démontré une amélioration de la survie des patients bénéficiant d'une revascularisation précoce en cas d'IDM par rapport à une prise en charge conservatrice. 10 L'angioplastie primaire donne de meilleurs résultats que la fibrinolyse dans leCC.D'autres ont confirmé ultérieurement qu'il existe une relation linéaire entre la mortalité hospitalière et le délai de revascularisation.11 C'est l'adoption de cette stratégie invasive précoce qui a permis d'améliorer le pronostic début des années 2000.
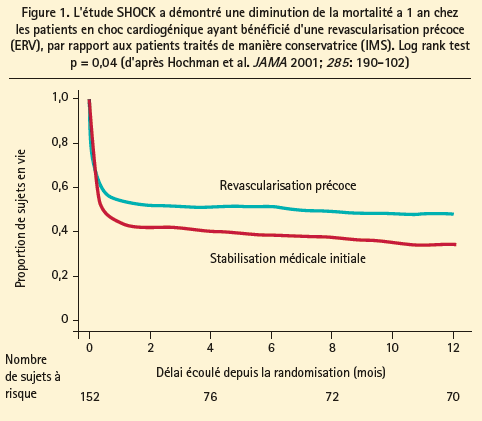
Dans SHOCK-I, 54,6%des patients du groupe revascularisation avaient bénéficié d'une angioplastie coronaire (PCI) contre 37,5 % de revascularisation chirurgicale (CABG). La survie était similaire, indépendamment de la stratégie de revascularisation.12 Plus tard, les améliorations techniques dans le domaine de la PCI (e.a. les stents pharmacoactifs et l'accès par voie radiale) ont augmenté la proportion de revascularisation percutanée. Dans SHOCK-II, 95 % des patients ont été traités par PCI versus 2,5 % de CABG.13, 14 En cas de d'IDM compliqué de CC, la probabilité de maladie multi-tronculaire est importante. La stratégie de revascularisation dans ce cas reste débattue. Il semble y avoir un bénéfice en faveur de PCI multiples dans certaines petites séries,15, 16 par rapport à la PCI de la lésion culprit, mais ceci devrait être confirmé dans des études prospectives randomisées. La chirurgie cardiaque garde une place dans la revascularisation, de même dans la correction des complications mécaniques des infarctus.
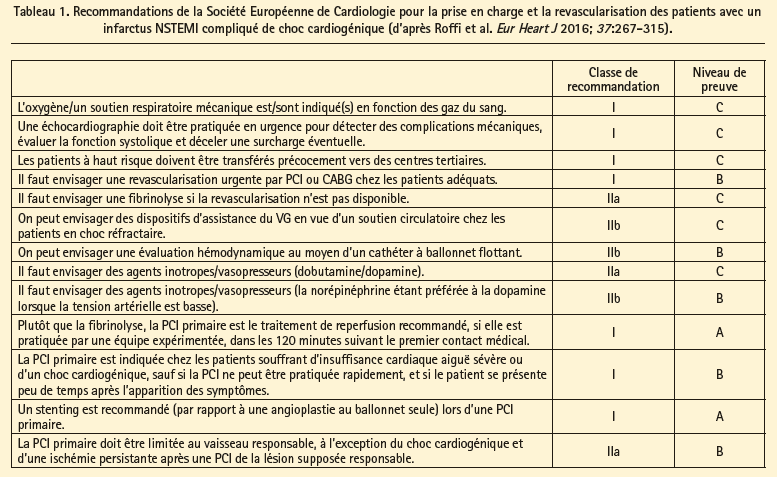
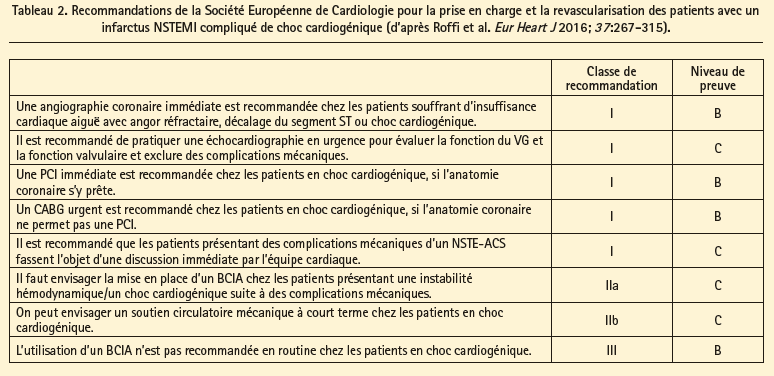
Les recommandations de la Société Européenne de Cardiologie pour la prise en charge des patients en choc cardiogénique sont résumées dans les tableaux 1 et 2.
À côté du traitement causal, les patients atteints de CC nécessitent souvent un traitement supportif visant à soutenir la fonction des différents organes défaillants en attente de la récupération cardiaque. C'est le cas par exemple de la ventilation mécanique en cas d'oedème pulmonaire ou de l'épuration extrarénale en cas d'insuffisance rénale. Les supports médicamenteux inotropes et/ou vasopresseurs (dobutamine, milrinone, levosimendan, noradrénaline) n'ont dans aucune étude démontré de bénéfice de survie. Il existait dans l'étude SHOCK un trend en faveur de l'utilisation d'un support par ballon de contrepulsion intra-aortique (IABP). Ceci a malheureusement été infirmé dans l'étude IABP-SHOCK-II qui n'a montré aucun bénéfice à l'utilisation de l'IABP dans un mode de prise en charge invasive.14 Dès lors, l'IABP est progressivement abandonnée à la faveur de l'utilisation d'autres techniques d'assistances circulatoires mécaniques (MCS).17 Ces techniques permettent d'assurer une perfusion adéquate des organes pendant la période de bas débit cardiaque. De nombreuses MCS paracorporelles sont testées dans le choc cardiogénique mais aucune étude prospective randomisée n'est actuellement disponible.
Moyens nécessaires à la prise en charge du CC
La mortalité du CC étant directement liée au délai de revascularisation, les patients en CC devraient donc être prioritairement admis dans des centres d'angioplastie primaire. Le transfert secondaire vers un hôpital bénéficiant de possibilités de PCI est malheureusement associé à un délai de prise en charge prolongé.18 De même, l'échec de PCI est associé au volume du centre d'admission.19 Ceci plaide pour une concentration de ces cas difficiles dans des centres à haut volume d'activité. Plusieurs publications ont rapporté une relation inverse entre la mortalité et le volume du centre d'admission des patients en CC.20 La Société Européenne de Cardiologie recommande l'admission des patients en CC dans les centres tertiaires. Ces centres, appelés parfois Cardiogenic Shock Centers par analogie au Trauma Centers disposent de moyens de revascularisation percutanée, mais aussi de chirurgie cardiaque et de soins intensifs spécialisés. La détection précoce des patients à risque, la revascularisation précoce et l'adhésion aux recommandations internationales sont des éléments-clés dans le pronostic du CC. En cas de CC réfractaire, l'accès à des techniques particulières comme les assistances circulatoires mécaniques implantables ou la transplantation cardiaque offrent des possibilités thérapeutiques supplémentaires.21
Conclusion
Le CC est un tableau sévère d'insuffisance cardiaque aiguë, grevé d'une importante mortalité. Il est le plus souvent lié à un infarctus aigu du myocarde ou une complication mécanique d'un infarctus. La revascularisation précoce réduit la mortalité du CC. La complexité des cas et le recours à des techniques spécialisées justifient l'admission de ces patients dans des centres tertiaires spécialisés.
Références
- Hochman, J.S., Buller, C.E., Sleeper, L.A. et al. Cardiogenic shock complicating acute myocardial infarction--etiologies, management and outcome: a report from the SHOCK Trial Registry. SHould we emergently revascularize Occluded Coronaries for cardiogenic shocK? JAmCollCardiol, 2000, 36, 1063-1070.
- Goldberg, R.J., Spencer, F.A., Gore, J.M. et al. Thirtyyear trends (1975 to 2005) in the magnitude of, management of, and hospital death rates associated with cardiogenic shock in patients with acute myocardial infarction: a population-based perspective. Circulation, 2009, 119, 1211-1219.
- Aissaoui, N., Puymirat, E., Tabone, X. et al. Improved outcome of cardiogenic shock at the acute stage of myocardial infarction: a report from the USIK 1995, USIC 2000, and FAST-MI French nationwide registries. Eur Heart J, 2012, 33, 2535-2543.
- Awad, H.H., Anderson, F.A., Jr., Gore, J.M. et al. Cardiogenic shock complicating acute coronary syndromes: insights fromthe Global Registry of Acute Coronary Events. AmHeart J, 2012, 163, 963-971.
- Babaev, A., Frederick, P.D., Pasta, D.J. et al. Trends in management and outcomes of patients with acute myocardial infarction complicated by cardiogenic shock. JAMA, 2005, 294, 448-454.
- Thiele, H., Allam, B., Chatellier, G. et al. Shock in acute myocardial infarction: the Cape Horn for trials? Eur Heart J, 2010, 31, 1828-1835.
- Lejay, A., Fang, F., John, R. et al. Ischemia reperfusion injury, ischemic conditioning and diabetes mellitus. J Mol Cell Cardiol, 2016, 91, 11-22.
- Shah, R.U., de Lemos, J.A., Wang, T.Y. et al. Post- Hospital Outcomes of Patients With AcuteMyocardial Infarction With Cardiogenic Shock: Findings From the NCDR. J AmColl Cardiol, 2016, 67, 739-747.
- Wayangankar, S.A., Bangalore, S., McCoy, L.A. et al. Temporal Trends and Outcomes of Patients Undergoing Percutaneous Coronary Interventions for Cardiogenic Shock in the Setting of Acute Myocardial Infarction: A Report From the CathPCI Registry. JACC Cardiovasc Interv, 2016, 9, 341-351.
- Hochman, J.S., Sleeper, L.A., Webb, J.G. et al. Early revascularization in acute myocardial infarction complicated by cardiogenic shock. SHOCK Investigators. Should We Emergently Revascularize Occluded Coronaries for Cardiogenic Shock. N Engl J Med, 1999, 341, 625-634.
- Zeymer, U., Vogt, A., Zahn, R. et al. Predictors of in-hospital mortality in 1333 patients with acute myocardial infarction complicated by cardiogenic shock treated with primary percutaneous coronary intervention (PCI); Results of the primary PCI registry of the Arbeitsgemeinschaft Leitende Kardiologische Krankenhausarzte (ALKK). Eur Heart J, 2004, 25, 322-328.
- White, H.D., Assmann, S.F., Sanborn, T.A. et al. Comparison of percutaneous coronary intervention and coronary artery bypass grafting after acute myocardial infarction complicated by cardiogenic shock: results from the Should We Emergently Revascularize Occluded Coronaries for Cardiogenic Shock (SHOCK) trial. Circulation, 2005, 112, 1992- 2001.
- Bernat, I., Abdelaal, E., Plourde, G. et al. Early and late outcomes after primary percutaneous coronary intervention by radial or femoral approach in patients presenting in acute ST-elevation myocardial infarction and cardiogenic shock. Am Heart J, 2013, 165, 338-343.
- Thiele, H., Zeymer, U., Neumann, F.J. et al. Intraaortic balloon support for myocardial infarction with cardiogenic shock. N Engl J Med, 2012, 367, 1287-1296.
- Mylotte, D.,Morice,M.C., Eltchaninoff, H. et al. Primary percutaneous coronary intervention in patients with acute myocardial infarction, resuscitated cardiac arrest, and cardiogenic shock: the role of primary multivessel revascularization. JACCCardiovasc Interv, 2013, 6, 115-125.
- Park, J.S., Cha, K.S., Lee, D.S. et al. Culprit or multivessel revascularisation in ST-elevation myocardial infarction with cardiogenic shock. Heart, 2015, 101, 1225-1232.
- Acharya, D., Loyaga-Rendon, R.Y., Pamboukian, S.V. et al. Ventricular Assist Device in Acute Myocardial Infarction. J AmColl Cardiol, 2016, 67, 1871-1880.
- Jeger, R.V., Tseng, C.H., Hochman, J.S. et al. Interhospital transfer for early revascularization in patients with ST-elevation myocardial infarction complicated by cardiogenic shock--a report from the SHould we revascularize Occluded Coronaries for cardiogenic shocK? (SHOCK) trial and registry. Am Heart J, 2006, 152, 686-692.
- Dauerman, H.L., Bates, E.R., Kontos, M.C. et al. Nationwide Analysis of Patients With ST-Segment- Elevation Myocardial Infarction Transferred for Primary Percutaneous Intervention: Findings Fromthe AmericanHeart Association Mission: Lifeline Program. Circ Cardiovasc Interv, 2015, 8 (5), pii: e002450. doi: 10.1161/CIRCINTERVENTIONS.114.002450.
- Shaefi, S., O'Gara, B., Kociol, R.D. et al. Effect of cardiogenic shock hospital volume on mortality in patients with cardiogenic shock. J Am Heart Assoc, 2015, 4: e001462.
- El-Banayosy, A., Cobaugh, D., Zittermann, A. et al. A multidisciplinary network to save the lives of severe, persistent cardiogenic shock patients. Ann Thorac Surg, 2005, 80, 543-547.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.