Résumé
Lors du congrès de l'ESC (European Society of Cardiology) à Barcelone, le Pr Dr Cannon a présenté l'étude RE-DUAL PCI, dans laquelle le profil de sécurité de la bithérapie associant le dabigatran (110 mg et 150 mg) et un inhibiteur du récepteur P2Y12 a été comparé à celui de la trithérapie classique incluant la warfarine, un inhibiteur de P2Y12 et l'acide acétylsalicylique (1 ou 3 mois). Comparée à la trithérapie à base de warfarine, la bithérapie a montré une réduction significative du risque hémorragique, associée à une non-infériorité au niveau des événements thromboemboliques regroupés. La bithérapie par dabigatran peut donc être envisagée en toute sécurité dans le traitement de la fibrillation auriculaire chez les patients en phase post-PCI. L'étude a été présentée lors de la session 'Late-Breaking Science in PCI' et publiée dans le New England Journal of Medicine.1
Contexte
La trithérapie par warfarine associée à une double thérapie antiagrégante plaquettaire (DAPT - Dual Antiplatelet Therapy) incluant l'acide acétylsalicylique et un inhibiteur de P2Y12 constitue le traitement standard pour les patients atteints de fibrillation auriculaire soumis à une intervention coronarienne percutanée (PCI - percutaneous coronary intervention).2 Nous savons à cet égard que la DAPT a prouvé son utilité dans la prévention de la thrombose intra-stent et de la mort cardiovasculaire précoce. Par ailleurs, lorsqu'un patient est atteint de fibrillation auriculaire associée à un score CHADS-VASc ≥ 2, il est nécessaire de le protéger contre des complications thromboemboliques, telles qu'un AVC ischémique et des embolies systémiques. Récemment encore, la trithérapie antithrombotique par warfarine et DAPT était recommandée pour cette sous-population, alors qu'elle l'exposait à un risque hémorragique deux à trois fois plus élevé.3
Pour réduire le risque hémorragique, un anticoagulant du type antagoniste de la vitamine K (NOAC - Non-vitamin k antagonist Oral Anti-Coagulants) peut être utilisé à la place de la warfarine. Tant pour le dabigatran (110 mg 2 x/jour) que le rivaroxaban (20 mg/jour), l'apixaban (5 mg 2 x/jour) et l'edoxaban (60 et 30 mg/jour), un risque hémorragique plus faible a été démontré par rapport à la warfarine dans un contexte de prévention thromboembolique dans le cadre de la fibrillation auriculaire.4,5,6,7
L'étude WOEST (What is the optimal antiplatelet and anticoagulant therapy in patients with oral anticoagulation and coronary stenting) a introduit un concept important, justifiant le retrait de l'acide acétylsalicylique de la trithérapie classique par warfarine et clopidogrel.8 En effet, dans le groupe recevant la bithérapie par warfarine et clopidogrel, un nombre nettement plus faible d'hémorragies a été observé (19,4 % vs 44,4 %, HR 0,36, IC à 95 % 0,26-0,50, p < 0,0001) par rapport au groupe recevant la trithérapie, et ce, sans augmentation des complications thrombotiques.
Une deuxième étude intéressante, baptisée PIONEER AF-PCI (Open-Label, randomized, controlled, multicenter study exploring two treatment strategies of rivaroxaban and a dose-adjusted oral vitamin K antagonist treatment strategy in subjects with atrial fibrillation who undergo percutaneous coronary intervention), a introduit l'utilisation d'un NOAC (rivaroxaban 15 mg 1 x/jour et rivaroxaban 2,5 mg 2 x/jour) associé au clopidogrel/ticagrelor. L'étude a comparé ce schéma thérapeutique par rapport à la trithérapie classique par warfarine et DAPT, chez des patients présentant une fibrillation auriculaire nécessitant une PCI.9 Les auteurs ont constaté une réduction cliniquement significative des hémorragies cliniquement significatives dans les deux groupes bithérapie comparativement au groupe bénéficiant de la trithérapie, et ce, sans différence significative dans le nombre d'événements thrombotiques. Il est important de noter qu'il n'existe pas de données relatives à la dose réduite de rivaroxaban dans la prévention des événements thromboemboliques en cas de fibrillation auriculaire avec fonction rénale normale, du moins pas pour la dose de 2,5 mg 2 x/jour (dans l'essai ROCKET-AF, seule la posologie à 20 mg de rivaroxaban avait été étudiée).5 En pratique, l'intention serait en principe de prescrire du rivaroxaban 20 mg en association avec du clopidogrel, mais nous ne disposons pas de données sur une éventuelle augmentation du risque hémorragique qui résulterait de ce traitement. Il est également important de signaler que ni l'étude WOEST ni l'étude PIONEER AF-PCI n'avaient été conçues pour permettre l'évaluation des complications thrombotiques, ce qui nuit quelque peu à la sécurité des deux groupes bithérapie.
Étude RE-DUAL PCI
L'étude RE-DUAL PCI a évalué le risque hémorragique lié à la bithérapie par dabigatran (110 mg ou 150 mg 2 x/jour) en association avec un inhibiteur de P2Y12 (clopidogrel ou ticagrelor), par rapport à la trithérapie classique à base de warfarine et de DAPT. L'étude a inclus 2 725 patients ayant subi une PCI et nécessitant une anticoagulation thérapeutique par voie orale dans le cadre d'une fibrillation auriculaire non valvulaire. Les principaux critères d'exclusion concernaient les patients porteurs d'une valve artificielle biologique ou mécanique, les patients atteints d'insuffisance rénale sévère (clairance de la créatinine < 30 ml/min), les patients ayant présenté un choc cardiogénique au cours de l'hospitalisation de référence ou ayant subi un AVC ou des hémorragies majeures 1 mois avant l'hospitalisation de référence. Les patients ont été inclus dans les 120 minutes suivant la PCI. Dans le groupe recevant la trithérapie, l'acide acétylsalicylique a été arrêté respectivement après 1 mois ou après 3 mois, en fonction de l'implantation d'un stent nu ou d'un stent médicamenteux. L'objectif était de parvenir à un INR de 2,0-3,0, lequel a été atteint dans 64 % des cas durant la période d'étude. Le score CHA2DS2-VASc moyen était de 3,7 et 3,3 et le score HAS-BLED moyen de 2,7 et 2,6, respectivement pour les groupes bithérapie à 110 mg et à 150 mg. Chez 50,2 % des patients, l'indication pour la PCI était un syndrome coronarien aigu. Dans 82,6 % des cas, les stents implantés étaient des stents médicamenteux. Le ticagrelor n'a été administré que chez 12 % des patients.
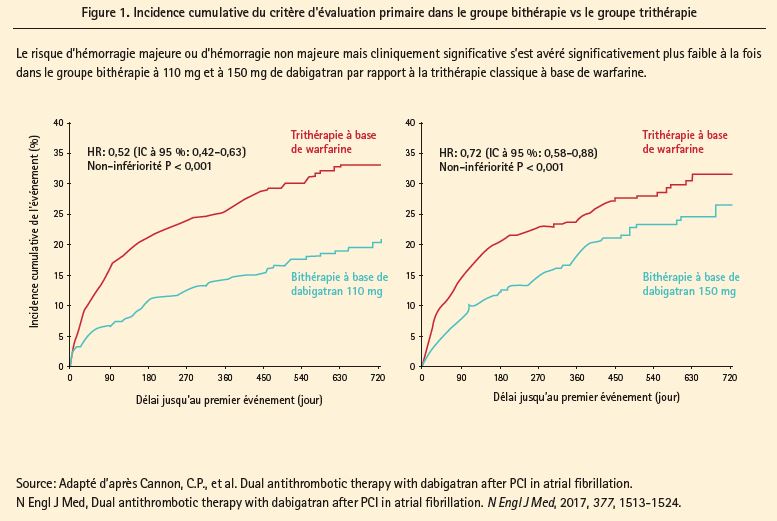
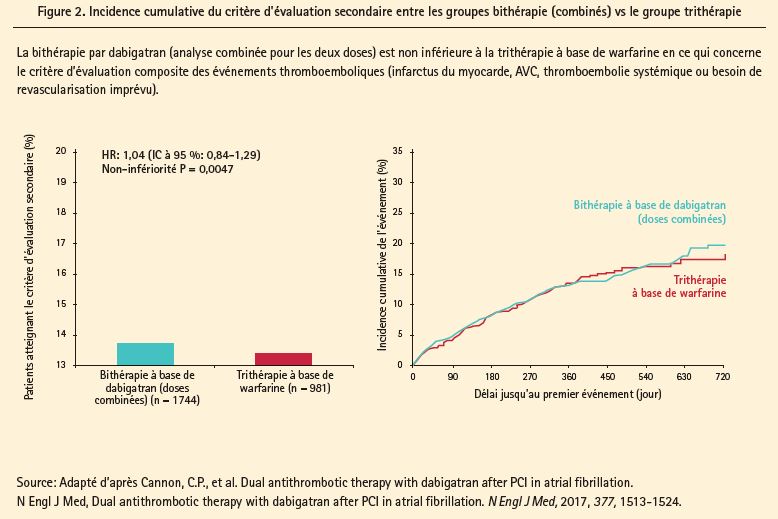
Le critère d'évaluation primaire de l'étude était le délai jusqu'au premier cas de ISTH (International Society on Thrombosis and Hemostasis) hémorragie majeure ou d'hémorragie non majeure mais cliniquement significative (non-inférioriteé). Le critère d'évaluation secondaire était la non-infériorité des deux groupes bithérapie combinés en termes d'événements thromboemboliques (infarctus du myocarde, AVC, embolie systémique) ou de besoin imprévu de revascularisation.
L'étude a montré une incidence du critère d'évaluation primaire dans 15,4 % des cas dans le groupe dabigatran à 110 mg vs 26,9 % dans le groupe trithérapie (HR 0,52, IC à 95 % 0,42-0,63, p < 0,001 pour la non-infériorité), et dans 20,2 % des cas dans le groupe dabigatran à 150 mg vs 25,7 % dans le groupe trithérapie (HR 0,72, IC à 95 % 0,58-0,88, p < 0,001 pour la non-infériorité), pour une période de traitement d'environ 12 mois. Par ailleurs, une réduction significative du risque n'a été observée que pour les hémorragies majeures, ainsi qu'une diminution - toutefois non statistiquement significative - du risque d'hémorragies intracrâniennes dans les deux groupes bithérapie (respectivement 0,3 % et 0,1 %) par rapport au groupe trithérapie (1,0 %).
En ce qui concerne le critère de sécurité secondaire (tous les événements thromboemboliques ou le besoin imprévu de revascularisation), les auteurs ont conclu à la non-infériorité après compilation des données des deux groupes bithérapie par rapport à la trithérapie classique (13,7 % vs 13,4 %, HR 1,04, IC à 95 % 0,84- 1,29, p = 0,005 pour la non-infériorité). L'étude n'a pas été conçue de manière à permettre une comparaison individuelle des événements thromboemboliques des deux groupes bithérapie avec ceux observés dans le groupe trithérapie correspondant, mais il faut noter qu'une augmentation non significative du risque thromboembolique a été constatée dans le groupe recevant le dabigatran à 110 mg (15,2 % vs 13,4 %, HR 1,13, IC à 95 % 0,90-1,43, p = 0,30), ainsi qu'une diminution non significative dans le groupe recevant le dabigatran à 150 mg (11,8 % vs 12,8 %, HR 0,89) IC à 95 % 0,67- 1,19, p = 0,44). C'est surtout en ce qui concerne le risque d'infarctus du myocarde dans le groupe bithérapie à 110 mg (4,5 % vs 3 %, HR 1,51, IC à 95 % 0,94- 2,41, p = 0,09) et le risque de thrombose de stent (1,5 % vs 0,8 %, HR 1,86, IC à 95 % 0,79-4,40) qu'une augmentation du risque est apparue - tout au moins numériquement - par comparaison à la trithérapie.
En guise de conclusion, il est suggéré que la bithérapie par dabigatran 110 mg montre une réduction importante du risque hémorragique, ce qui corrige l'augmentation non significative du nombre d'événements thromboemboliques. Par ailleurs, la bithérapie par dabigatran 150 mg montre à la fois une réduction significative du risque hémorragique et une réduction non significative des événements thromboemboliques, par comparaison à la trithérapie à base de warfarine. En ce sens, l'étude RE-DUAL PCI confirme le concept présenté dans l'étude WOEST, qui encourageait à utiliser une bithérapie après une PCI chez les patients nécessitant un traitement anticoagulant oral dans le contexte d'une fibrillation auriculaire.
Caractéristiques pratiques
Contrairement à l'étude PIONEER AF-PCI, l'étude RE-DUAL PCI teste à la fois la dose normale (150 mg) et la dose réduite (110 mg). La bithérapie par 150 mg de dabigatran, en tant que premier NOAC, prouve sa non-infériorité en termes de risque hémorragique et comporte aussi un avantage non significatif en termes de risque thrombotique par rapport à la trithérapie à base de warfarine. Il convient également de signaler que, dans l'étude RE-LY, la posologie à 150 mg a été la seule administration de NOAC montrant une supériorité prouvée par rapport à la warfarine sur le plan de la prévention de l'AVC ischémique et de la thromboembolie systémique.4
En intégrant les résultats de l'étude RE-DUAL PCI dans la pratique, il est possible de proposer un traitement plus individualisé en fonction de l'évaluation des risques hémorragiques et thrombotiques de chaque patient. Encore une fois, il convient de souligner que le groupe bithérapie à 110 mg de dabigatran a cependant comporté une augmentation non significative du risque sur le plan des événements thrombotiques. En pratique, cette observation doit nous retenir de prescrire systématiquement la dose réduite pour protéger le patient contre les hémorragies. Trouver un bon équilibre entre le risque hémorragique et le risque thromboembolique reste de toute façon un défi.
Par ailleurs, nous nous demandons si la fonction rénale moyenne rapportée pour la population étudiée reflète vraiment de manière adéquate la situation réelle en pratique quotidienne. Une clairance de la créatinine moyenne de 76,3 ml/ min et de 83,7 ml/min, respectivement dans les groupes bithérapie à 110 mg et à 150 mg, parait déjà éloignée de la réalité, si on tient compte de la clairance rénale à 80 % du dabigatran.
Une méta-analyse informelle des études WOEST, PIONEER AF-PCI et RE-DUAL PCI a d'ores et déjà démontré qu'avec la bithérapie, le risque d'hémorragies majeures et mineures est réduit environ de moitié par rapport au risque lié à la trithérapie (OR 0,49, IC à 95 % 0,34-0,72, p < 0,001, I2 = 82,06), sans augmentation du risque thrombotique (en tenant compte de l'importante hétérogénéité entre les différentes études).10 Il semble dès lors peu probable que la trithérapie demeure à l'avenir le traitement standard pour cette population de patients. Mais quelle association de NOAC et d'inhibiteur de P2Y12 est à privilégier? Et comment allons-nous tester ces stratégies combinées?
Avenir
Nous attendons avec impatience les résultats de l'étude ENTRUST-AF PCI dans laquelle, à l'instar de l'étude RE-DUAL PCI, une bithérapie par edoxaban 60 ou 30 mg en association avec un inhibiteur de P2Y12 est comparée pendant 1 à 12 mois à la trithérapie classique à base de warfarine, d'un inhibiteur de P2Y12 et d'acide acétylsalicylique.11
De même, nous sommes dans l'attente des résultats de l'étude AUGUSTUS, une étude de phase 4 comparant la sécurité de l'apixaban à celle de la warfarine chez les patients soumis à une PCI.12 Les deux groupes recevront un inhibiteur de P2Y12, avec de l'acide acétylsalicylique ou un placebo. Dans cette étude, le risque hémorragique lié à une bithérapie (apixaban 5 ou 2,5 mg avec un inhibiteur de P2Y12, ou warfarine avec un inhibiteur de P2Y12) sera comparé directement au risque lié à une trithérapie par un schéma basé sur l'apixaban ou sur la warfarine. Cette étude nous donnera des informations importantes pour déterminer si la trithérapie a encore sa place après une PCI et une fibrillation auriculaire non valvulaire, compte tenu notamment des hémorragies excessives observées au cours des trois premiers mois dans le groupe trithérapie classique dans l'étude RE-DUAL PCI.
Références
- Cannon, C.P., Bhatt, D.L., Oldgren, J., Lip, G.Y.H., Ellis, S.G., Kimura, T., et al. Dual antithrombotic therapy with dabigatran after PCI in atrial fibrillation. N Engl J Med, 2017, 377, 1513-1524.
- Lip, G.Y., Windecker, S., Huber, K., Kirchhof, P., Marin, F., Ten Berg, J.M., et al. Management of antithrombotic therapy in atrial fibrillation patients presenting with acute coronary syndrome and/or undergoing percutaneous coronary or valve interventions: a joint consensus document of the European Society of Cardiology Working Group on Thrombosis, European Heart Rhythm Association (EHRA), European Association of Percutaneous Cardiovascular Interventions (EAPCI) and European Association of Acute Cardiac Care (ACCA) endorsed by the Heart Rhythm Society (HRS) and Asia-Pacific Heart Rhythm Society (APHRS). Eur Heart J, 2014, 35, 3155-3179.
- Andrade, J.G., Deyell, M.W., Khoo, C., Lee, M., Humphries, K., Cairns, J.A. Risk of bleeding on triple antithrombotic therapy after percutaneous coronary intervention/stenting: a systematic review and meta- analysis. Can J Cardiol, 2013, 29, 204-212.
- Connolly, S.J., Ezekowitz, M.D., Yusuf, S., Eikelboom, P.J., Oldgren, J., Parekh, A., et al. Dabigatran versus warfarin in patients with atrial fibrillation. N Engl J Med, 2009, 361, 1139-1151.
- Patel, M.R., Mahaffey, K.W., Garg, J., Pan, G., Singer, D.E., Hacke, W., et al. Rivaroxaban versus warfarin in nonvalvular atrial fibrillation. N Engl J Med, 2011, 365, 883-91.
- Granger, C.B., Alexander, J.H., McMurray, J.J.V., Lopes, R.D., Hylek, E.M., Hanna, M., et al. Apixaban versus warfarin in patients with atrial fibrillation. N Engl J Med, 2011, 365, 981-992.
- Giugliano, R.P., Ruff, C.T., Braunwald, E., Murphy, S.A., Wiviott, S.D., Halperin, J.L., et al. Edoxaban versus warfarin in patients with atrial fibrillation. N Engl J Med, 2013, 369, 2093-2104.
- Dewilde, W.J., Oirbans, T., Verheugt, F.W., Kelder, J.C., De Smet, B.J., Herrlan, J.P., et al. Use of clopidogrel with or without aspirin in patients taking oral anticoagulant therapy and undergoing percutaneous coronary intervention: an open-label, randomised, controlled trial. Lancet, 2013, 381, 1107-1115.
- Gibson, C.M., Mehran, R., Bode, C., Halperin, J., Verheugt, F.W., Wildgoose, P. et al. Prevention of bleeding in patients with atrial fibrillation undergoing PCI. N Engl J Med, 2016, 375, 2423-2434.
- Piccini, J.P., Jones, W.S. Triple therapy for atrial fibrillation after PCI. N Engl J Med, 2017, 377, 1580-1582.
- ClinicalTrials.gov identifier NCT02866175.
- ClinicalTrials.gov identifier NCT02415400.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.