Dans le cadre du traitement de la fibrillation auriculaire (FA), l'ablation par cathéter joue un rôle important parmi les stratégies thérapeutiques disponibles pour le contrôle des symptômes, si on tend au rétablissement du rythme sinusal (contrôle du rythme). Parallèlement à ceci, l'importance de la prévention des AVC en cas de FA est bien décrite dans les recommandations actuelles, et on dispose de schémas de stratification du risque pour informer correctement les patients de l'opportunité - ou non - d'utiliser des anticoagulants oraux. Paradoxalement, durant la période périprocédurale d'ablation par cathéter, il existe une fenêtre de risque élevé d'AVC ischémique résultant de plusieurs facteurs, parmi lesquels l'interruption temporaire des anticoagulants, pour pouvoir réaliser la procédure, semble au moins jouer un rôle. Des preuves croissantes indiquent que ces procédures ont intérêt à être réalisées sans interruption de l'anticoagulation, et ceci figure également dans les recommandations récentes.1 Ces recommandations sont en grande partie basées sur des études observationnelles et ultérieurement aussi sur des études randomisées portant sur les antagonistes de la vitamine K (AVK), lors desquelles on a démontré que le risque d'AVC périprocédural peut être réduit à < 1 % si on n'interrompt pas les AVK et si la procédure d'ablation est effectuée avec un INR de 2-3.2-4
Suite à l'introduction des NOAC dans les recommandations générales pour la prévention des AVC, on s'est mis à étudier cette classe pharmaceutique dans le contexte de l'ablation par cathéter, mais les données disponibles étaient jusqu'à présent peu nombreuses. La publication récente de l'étude randomisée RE-CIRCUIT a fourni la preuve à ce jour la plus convaincante du bénéfice potentiel de cette stratégie, un traitement périprocédural ininterrompu par dabigatran étant associé à une incidence d'hémorragies moindre par rapport à un traitement ininterrompu par AVK.5 L'étude AXAFA-AFNET 5 a été conduite durant à peu près la même période que l'étude précédente; il s'agissait d'une étude randomisée 'investigator initiated' utilisant comme NOAC l'apixaban, et dont les résultats ont été présentés lors de la session late breaking clinical trials du congrès européen organisé en mars 2018 (Barcelone), parallèlement à la publication de l'étude dans le European Heart Journal.6
Le critère d'évaluation primaire de l'étude AXAFA était un critère composite de décès, d'AVC ou d'hémorragie (classe BARC 2 à 5) et l'étude avait été conçue comme une étude de non-infériorité. Sur les 674 patients randomisés, 633 ont subi une procédure d'ablation, avec un suivi de 3 mois. Le critère d'évaluation primaire a été observé chez 45/633 patients (7,1 %). Pour cette série de données (modified intention-to-treat analysis, mITT), on a démontré une non-infériorité en ce qui concerne le critère d'évaluation primaire en cas de traitement par apixaban vs AVK (figure 1, p = 0,0002). La différence du taux d'événements primaires a été calculée à -0,38 % en faveur de l'apixaban (IC à 90 % entre -4,0 % et -3,3 %). L'analyse de sous-groupes n'a pas montré d'interaction entre les AVC et les facteurs de risque d'hémorragies dans les deux groupes thérapeutiques. La forme la plus fréquente de survenue du critère d'évaluation primaire était une hémorragie au niveau du site de ponction inguinal (3,8 % dans le groupe apixaban vs 4,8 % dans le groupe AVK). La mortalité était de 0,3 % (1 décès dans chaque groupe). L'incidence d'AVC était très faible, comme lors des études précédentes (0,6 %, 2 événements, tous deux dans le groupe apixaban).
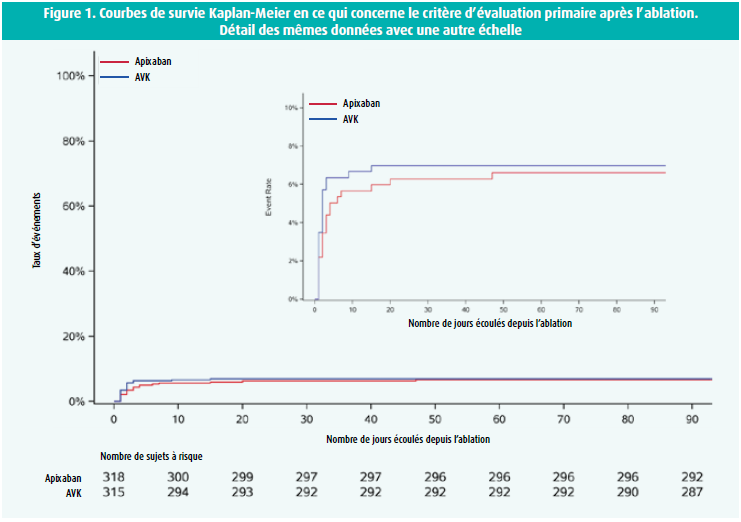
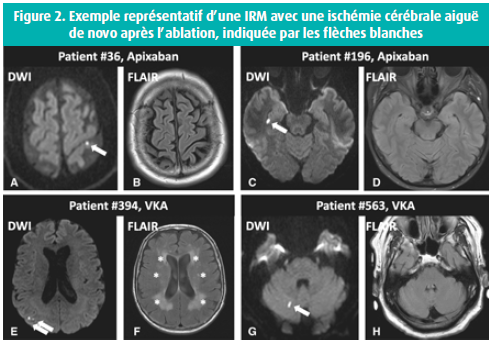
Par ailleurs, l'étude AXAFA se distinguait des études randomisées précédentes consacrées à l'anticoagulation par un intérêt particulier préalablement spécifié pour les résultats neurologiques, impliquant une évaluation formelle de la fonction cognitive avant et après l'ablation et une sous-étude par IRM qui faisait partie du protocole d'étude (une IRM étant pratiquée dans les 72 heures après l'ablation chez 335 patients). à cet égard, on a visualisé une lésion intracrânienne aiguë de novo chez 26 % des patients, à nouveau sans différence entre les patients traités par AVK et ceux traités par apixaban (figure 2). L'étude confirme donc les observations précédentes selon lesquelles l'ischémie cérébrale aiguë après une ablation par cathéter sans interruption de l'anticoagulation diminue bien par rapport aux chiffres historiques, mais ne peut être totalement évitée. L'ischémie résiduelle observée peut vraisemblablement être attribuée à des débris provenant des cicatrices d'ablation, à une embolie gazeuse et à de petits thrombi.7 En revanche, la fonction cognitive, évaluée dans l'étude à l'aide du score MoCA, ne différait pas selon que les patients souffraient ou non de lésions cérébrales aiguës (score MoCA 27,1 ± 2,8 (n = 84) vs 27,1 ± 2,7 (n = 239); p = 0,91).
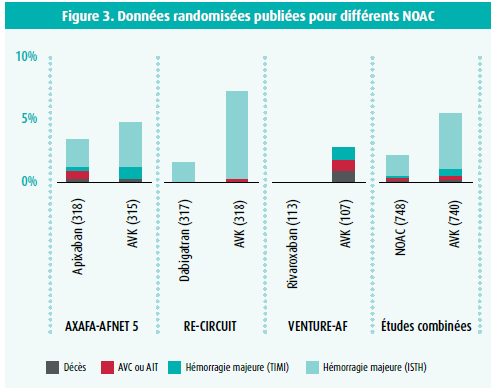
Les résultats de l'étude AXAFA concordent de ce fait avec les études précédemment publiées, RE-CIRCUIT (dabigatran) et VENTURE-AF (rivaroxaban) (figure 3). Les différences existantes peuvent être dues au hasard, à des différences de profil de risque sous-jacent et à des différences de contrôle de l'INR dans les différentes études; sur ce plan, dans l'étude AXAFA, le 'time in therapeutic range' pour le groupe AVK était très élevé, avec 84 %. En tout cas, les auteurs concluent qu'un traitement ininterrompu par apixaban au moment de l'ablation d'une FA constitue une alternative sûre et efficace par rapport à un traitement ininterrompu par AVK, sur le plan de la prévention des AVC, des hémorragies majeures et de l'ischémie cérébrale silencieuse.
Références
- Kirchhof, P., Benussi, S., Kotecha, D. et al. 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. Eur Heart J, 2016, 37 (38), 2893-2962.
- Wazni, O.M., Beheiry, S., Fahmy, T. et al. Atrial fibrillation ablation in patients with therapeutic international normalized ratio: comparison of strategies of anticoagulation management in the periprocedural period. Circulation, 2007, 116 (22), 2531-2534.
- Di Biase, L., Burkhardt, J.D., Mohanty, P. et al. Periprocedural stroke and management of major bleeding complications in patients undergoing catheter ablation of atrial fibrillation: the impact of periprocedural therapeutic international normalized ratio. Circulation, 2010, 121 (23), 2550-2556.
- Di Biase, L., Burkhardt, J.D., Santangeli, P. et al. Periprocedural stroke and bleeding complications in patients undergoing catheter ablation of atrial fibrillation with different anticoagulation management: results from the Role of Coumadin in Preventing Thromboembolism in Atrial Fibrillation (AF) Patients Undergoing Catheter Ablation (COMPARE) randomized trial. Circulation, 2014, 129 (25), 2638-2644.
- Calkins, H., Willems, S., Gerstenfeld, E.P. et al. Uninterrupted Dabigatran versus Warfarin for Ablation in Atrial Fibrillation. N Engl J Med, 2017, 376 (17), 1627-1636.
- Kirchhof, P., Haeusler, K.G., Blank, B. et al. Apixaban in patients at risk of stroke undergoing atrial fibrillation ablation. Eur Heart J, 2018, ehy176.
- Takami, M., Lehmann, H.I., Parker, K.D. et al. Effect of Left Atrial Ablation Process and Strategy on Microemboli Formation During Irrigated Radiofrequency Catheter Ablation in an In Vivo Model. Circ Arrhythm Electrophysiol, 2016, 9 (1), e003226.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.