En marge du congrès de l'ESC à Munich s'est tenu, le 26 août 2018, le symposium satellite 'Advances in anticoagulation to improve patient care in atrial fibrillation' sous la présidence du Pr Dr Hein Heidbüchel (UZ Antwerpen).
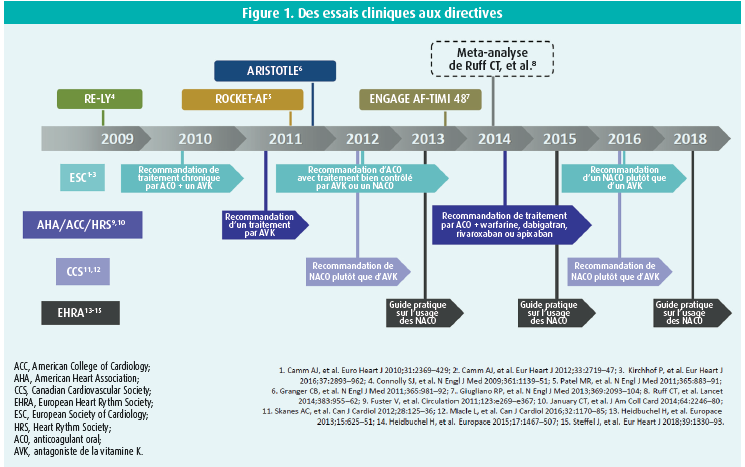
Dans son introduction, le Pr Dr Heidbüchel a tracé les grandes lignes de l'évolution de la prise en charge du patient avec fibrillation auriculaire (FA) dans le cadre de la prévention de l'accident vasculaire cérébral (AVC) et passé en revue les essais cliniques et leur traduction dans les recommandations belges (EHRA), européennes et américaines actuelles (figure 1).
La deuxième présentation, intitulée 'Anticoagulation in AF: What the trials tell us and gaps in current knowledge', a ensuite été animée par le Pr Dr Renato Lopes (états-Unis).
Ce que l'on sait depuis longtemps: la warfarine est supérieure au placebo dans la prévention de l'AVC lors de fibrillation auriculaire (Ann Internal Med, 2007). Les nouveaux anticoagulants oraux (NACO) sont supérieurs à la warfarine et occasionnent moins d'hémorragies intracrâniennes et majeures, comme le révèlent 4 grandes études (RE-LY, ROCKET AF, ARISTOTLE et ENGAGE AF TIMI 48). Mais, en dépit de cela, leur passage dans la pratique courante se fait lentement, comme le montrent les données récentes du registre GARFIELD-AF (2015).
Comment pouvons-nous améliorer leur utilisation pour une population étendue de patients avec FA? Le Pr Dr Lopes a évoqué 5 domaines auxquels les données actuelles ne répondent pas de manière satisfaisante: les patients avec FA et insuffisance rénale, la FA infraclinique (device-detected AF), les patients ayant subi une ablation, la FA et la cardioversion aigüe et, enfin, le patient avec FA et syndrome coronarien aigu (SCA).
- FA et insuffisance rénale: aucune étude portant sur les NACO n'a inclus de patients ayant une ClCr < 25 ml/min. Cependant, 3 grandes études sont actuellement en cours parmi des patients en insuffisance rénale terminale sous hémodialyse: AXADIA, RENAL-AF et STOP HARM, cette dernière comptant également un bras sous anticoagulation orale (AVK, apixaban et rivaroxaban) vs fermeture de l'appendice auriculaire gauche (LAAO).
- FA infraclinique: le problème reste important, surtout en ce qui concerne sa détection. Le risque est connu pour augmenter en fonction de la durée de ce trouble du rythme. Actuellement, 2 études évaluent les avantages des NACO chez des patients avec arythmie infraclinique (device-detected): ATERSiA et NOAH-AFNET.
- FA et ablation (cf. discussion de la présentation du Dr Di Biase dans la suite de cet article).
- FA d'apparition récente et cardioversion aigüe. à cet égard, l'orateur a renvoyé au schéma de la procédure de cardioversion, publié dans l'EHRA Practical NOAC guide 2018.
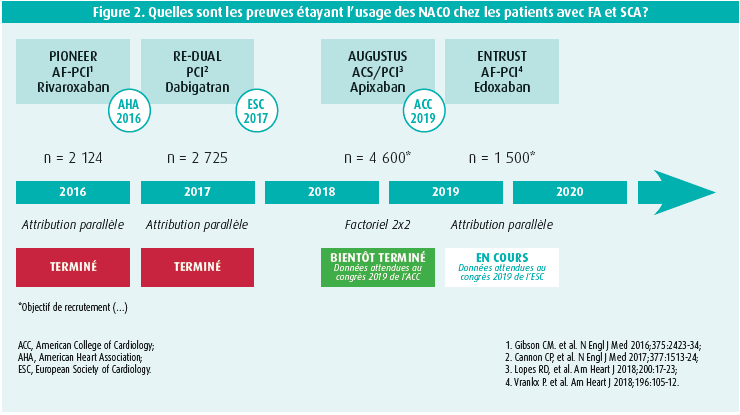
- Les patients avec FA et syndrome coronarien aigu sont des populations/ indications à recoupement pour le traitement antithrombotique. Il a illustré les connaissances actuelles et futures émanant d'études randomisées et contrôlées récentes (RCT) de NACO chez des patients avec FA et SCA au moyen d'une diapositive très claire (figure 2). Selon lui, l'avenir pourrait ressembler à ceci: la trithérapie n'est pas nécessaire, la bithérapie suffit: 1 agent antiplaquettaire + NACO (et vraisemblablement plus d'acide acétylsalicylique). En revanche, la durée de la trithérapie/bithérapie est un facteur clé. Deux études toujours en cours apporteront sans aucun doute leur contribution à l'amélioration de la politique de prise en charge du patient: ENTRUST AF-PCI et AUGUSTUS, cette dernière utilisant l'apixaban pour évaluer le bénéfice possible de l'acide acétylsalicylique en plus de l'anticoagulation et du traitement antiplaquettaire dans la plus grande population étudiée à ce jour.
Place ensuite au Dr Luigi Di Biase (états- Unis) et à son exposé 'Recent advances in the managment of NOAC's during interventional procedures'. Il y a détaillé la problématique complexe d'une anticoagulation optimale et le timing parfait lors de l'ablation par cathéter pour FA, avant de souligner l'importance considérable de l'anticoagulation périprocédurale. S'en est suivie une comparaison entre l'interruption ou la non-interruption de la warfarine en cas d'ablation, puis une discussion de l'état actuel des connaissances de la non-interruption du NACO lors de procédures d'ablation, et ce sur la base des vastes RCT publiées et actuelles, comparant notamment la poursuite de la warfarine en association avec le rivaroxaban (VENTURI-AF), le dabigatran (RE-CIRCUIT) et l'apixaban (RCT japonaise et AXAFA). La conclusion était que, pour le patient, la poursuite du NACO est une alternative valable à la warfarine, s'accompagnant d'un moindre risque de thrombo-embolie et d'hémorragie.
L'avant-dernière présentation, intitulée 'Beyond trials: Learning from clinical pratice', a été animée par le Pr Dr Gregory Lip (Birmingham, Royaume-Uni). Se basant sur les données du registre à long terme EORP-AF, il a illustré des schémas thérapeutiques variables dans l'utilisation de l'anticoagulation orale en fonction du score CHA2DS2-Vasc ainsi que les différences régionales au sein de l'Europe en ce qui concerne l'utilisation de NACO ou d'AVK, les patients moins complexes étant surtout traités par NACO. Les données démographiques des patients jouent aussi un rôle dans le choix du NACO utilisé, un constat qu'il pose sur la base des résultats de l'étude clinique franco allemande CARBOS-E.
Enfin, les études observationnelles peuvent contribuer à réunir des données de mesure, notamment sur la sécurité et l'efficacité.
Pour étayer son propos, il a présenté les données de l'étude ARISTOPHANES (apixaban vs warfarine), divulguées durant le congrès, et a répété les résultats de l'étude CARBOS-E.
Le Pr Dr Heidbüchel a conclu le symposium en apportant plus d'explications sur la présentation 'The evolving role of NOACs in AF patient care'. Une diapositive de synthèse a illustré la prise en charge intégrée dans le traitement de la FA, dans laquelle les soins aux patients jouent le premier rôle (tableau 1).

Son exposé a relaté 2 points de vue:
- Le défi d'implémenter les connaissances scientifiques dans les soins individualisés. Les soins intégrés possèdent un bon rapport coût/efficacité, comme le démontre l'expérience de Maastricht. Il s'est ensuite brièvement penché sur l'étude IMPACT-AF et le projet STEEER.
- Le défi d'implémenter l'éducation des patients. Comment pouvons-nous impliquer davantage le patient dans la prise en charge de sa FA? Que sait le patient de sa maladie et de son traitement? Deux questions auxquelles le Jesse AF Knowledge Questionnaire (JAKQ) a déjà répondu. Une RCT belge est toujours en cours: EduCare-AF.
Le symposium s'est clôturé sur une brève session de questions-réponses.
Le lecteur intéressé par les sujets de ce symposium retrouvera de plus amples informations sur le site web de l'ESC (www.escardio.org/365).
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.