La fibrillation auriculaire (FA) touche environ 20 % des plus de 80 ans et 25 % des plus de 90 ans. Elle est l'arythmie le plus fréquemment rencontrée chez les patients âgés et son risque thrombo-embolique augmente avec l'âge. Après 75 ans, le risque d'accident ischémique cérébral est multiplié par 5 en cas de FA! Mais ces patients ont également un risque hémorragique accru. Quel est donc le rapport sécurité-efficacité des anticoagulants oraux directs (AODs) chez ces patients âgés? C'est la question posée lors de ce symposium BMS/Pfizer au professeur Olivier Hannon, cardio-gériatre à l'Hôpital Broca, Paris.
Tout d'abord, comparons les risques: après 85 ans, le risque thrombo-embolique de la FA non anticoagulée est de 6,3 %/an alors que le risque de saignement majeur sous AODs est de 4 %/an (PREFER cohort).1 Le bénéfice des AODs est donc clair et il augmente avec l'âge.
Quant à l'acide acétylsalicylique, une sous-étude d' AVERROES a bien démontré la supériorité des AODs (apixaban) chez les patients de plus de 85 ans, avec moins d'accidents cérébraux (OR 0,14), de saignements intra-crâniens (0R 0,17) et pas plus de saignements majeurs (OR 0,96).
à partir de 75 ans, la Société Européenne de Cardiologie (ESC)2, ainsi que les Sociétés Françaises de Gériatrie-Gérontologie et de Cardiologie recommandent l'anticoagulation puisque le score CHA2DS2-VASc est d'office ≥ 2. Bien sûr, le risque hémorragique et d'éventuelles contre-indications doivent être pris en considération. Et pourtant, en 2015, la Société Américaine de Gériatrie rapportait que seulement la moitié des patients gériatriques recevait un traitement anticoagulant! Il reste donc d'énormes progrès à faire …
Quels anticoagulants pour le patient âgé? Après nous avoir convaincus du bénéfice des anticoagulants dans la FA du patient âgé, le professeur Hannon a abordé le problème du choix de l'anticoagulant: anti-vitamine K (AVKs) ou AODs?
Une méta-analyse portant sur des patients de plus de 75 et 80 ans a montré une réduction de 19 % du taux d'accidents thrombo-emboliques et de 13 % du taux de saignements majeurs sous AODs par rapport aux AVKs.3 La supériorité des AODs est particulièrement marquée dans la réduction du taux d'hémorragies intra-crâniennes. Ces résultats sont conformes à ARISTOTLE qui montrait un net avantage des AODs surtout après 65 ans et aux études de 'vraie vie'. Ces dernières ont aussi montré une augmentation du taux de saignements sous dabigatran et rivaroxaban et une réduction sous apixaban, mais elles ne sont pas conçues pour comparer les AODs entre eux.
Le patient très âgé
Quid des patients 'très âgés'? Une communication récente (AHA-novembre 2018) concernant la base de données Medicare et reprenant 103 511 patients de plus de 80 ans montre dans la 'vraie vie', une réduction du nombre d'accidents cérébraux ischémiques et hémorragiques, et de saignements majeurs sous apixaban, une diminution du taux d'hémorragies intra-crâniennes sous dabigatran et une diminution d'accidents cérébraux ischémiques et hémorragiques sous rivaroxaban avec augmentation du taux de saignements gastro-intestinaux dans ce dernier groupe. La réduction du taux d'hémorragies intracrâniennes se confirme après 90 ans.4 Selon les guidelines de l'ESC (2016), on donnera donc la préférence aux AODs.2
Le patient fragile
Le risque de saignement sous AODs ne doit toutefois pas être négligé chez ces patients fragiles. Il peut être évalué par différents scores (HAS BLED, HEMORR2HAGES, ATRIA), mais il convient aussi de tenir compte de facteurs de fragilité tels que les troubles cognitifs, le risque de chute, l'insuffisance rénale, la polymédication et la malnutrition. Les troubles cognitifs peuvent être dépistés par le Memory Impairment Screen (MIS) qui consiste à demander au patient de restituer 4 mots après 10 minutes. En cas de déficit cognitif, un contrôle de compliance par l'entourage ou une infirmière est recommandé.
Le risque de chute est souvent un argument pour ne pas prescrire d'anticoagulants chez la personne âgée. Corriger une carence en vitamine D réduit ce risque. Les autres causes de chutes 'modifiables' doivent aussi traitées, dans la mesure du possible: hypotension orthostatique, prise de psychotropes, sarcopénie, malnutrition, troubles de vision… Il faut toutefois savoir que le risque de l'anticoagulation par warfarine ne devient significatif que si le patient chute plus de 295 fois par an! Quant au risque d'hématome sous-dural est multiplié par 1,55 sous AODs et par 3,6 sous AVKs. Le risque sous acide acétylsalicylique est relativement similaire à celui des AODs. Le risque de chute est donc rarement une contre-indication aux AODs.
Le patient polymédiqué
Une analyse post-hoc d'ARISTOTLE a montré la supériorité de l'apixaban par rapport aux AVKs en cas de polymédication (prise de 5 médicaments en moyenne). Rappelons enfin l'effet anti-agrégant plaquettaire des inhibiteurs de la recapture de la sérotonine. Dans la mesure du possible, ce type d'association devra être évité.
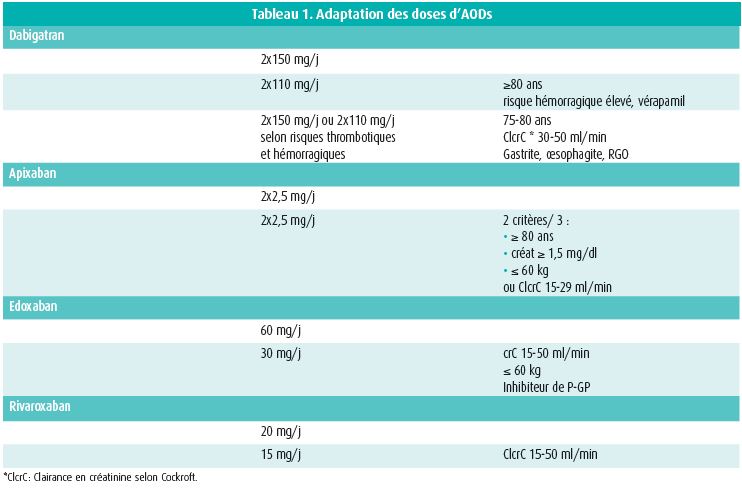
Il est important d'insister sur le respect strict des posologies des AODs en évitant le surdosage, mais aussi le sous-dosage qui est souvent une tentation chez les patients âgés et fragiles. Le poids, l'âge, la fonction rénale (Clairance en créatinine selon Cockroft ou créatininémie) seront pris en compte conformément aux posologies officielles. Rappelons en particulier que pour apixaban, un âge >80 ans n'est pas un critère suffisant de réduction de dose (tableau 1)!
L'utilité du dosage des concentrations plasmatiques d'AODs chez les patients très âgés et fragiles reste une question ouverte.
De cette intéressante présentation, nous retiendrons:
- la supériorité des AODs sur les AVKs chez les patients âgés, supériorité qui s'accentue d'ailleurs avec l'âge;
- la nécessité d'évaluer la fragilité des patients et d'y remédier dans la mesure du possible;
- le respect strict de la posologie des AODs en évitant le surdosage, mais aussi le sous-dosage ou l'abstention thérapeutique par excès de prudence!
Les insuffisants rénaux et les patients cancéreux sont également des patients 'fragiles', comme l'a rappelé le professeur Menno Huisman de l'unité de thrombose-hémostase de Leiden aux Pays-Bas (LUCM).
Le patient insuffisant rénal
Une sous-étude d'ARISTOTLE chez des patients de plus de 75 ans insuffisants rénaux était relativement encourageante (moins d'accidents cérébraux et de saignements majeurs que sous AVKs), mais pour un très petit nombre de patients. Pour une clairance en créatinine selon Cockroft (ClcrC) comprise entre 30 et 49 ml/min, le rivaroxaban et l'edoxaban à dose adaptée semblent également sûrs par rapport aux AVKs. Les posologies recommandées dans la FA pour les différents AODs sont reprises dans le tableau 1.
Aucune étude randomisée n'a pris en compte les ClcrC < 30 ml/min (25 ml/min avec apixaban dans ARISTOTLE). Aux Pays-Bas, les AODs restent encore contre-indiqués chez ces patients.
Deux études portant sur l'utilisation de l'apixaban en dialyse sont en cours (RENAL-AF aux états-Unis et AXADIA en Europe).
Quid de l'efficacité et de la sécurité des AODs et des AVKs quand la fonction rénale se dégrade? Une sous-étude d'ARISTOTLE réalisée par Hijazi a comptabilisé une dégradation annuelle de la fonction rénale >20 % chez 13,2 % des patients. Ceux-ci présentaient plus d'événements CV que les autres, mais moins d'accidents cérébraux et de saignements majeurs sous apixaban que sous warfarine.
Le professeur Huisman a également rappelé que contrairement aux AODs, les AVKs favorisent les calcifications vasculaires et la dégradation de la fonction rénale.
Nous disposons encore de moins de renseignements concernant le traitement de la maladie thrombo-embolique veineuse (MTEV) chez les insuffisants rénaux avec ClcrC comprise entre 15 et 30 ml/min. Une étude portant sur apixaban et rivaroxaban est en cours en France (P. Mismetti).
Le patient cancéreux
Dans une étude récente comparant des patients porteurs de FA avec ou sans cancer, il y avait une différence significative des saignements majeurs avec les AODs dans le groupe des patients cancéreux (principalement dans les groupes de patients avec des néoplasies uro-génitales et gastro-intestinales).5 Actuellement aucun AOD n'est recommandé dans le cadre de néoplasie active. Des études sont en cours.
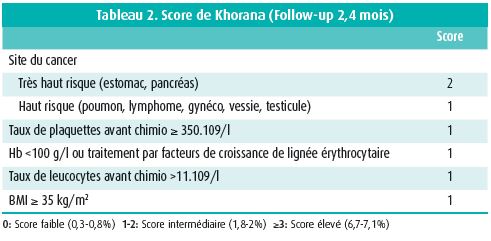
Le risque de MTEV dépend du patient, du type de cancer, du traitement oncologique et des biomarqueurs. Le score de Khorana permet d'évaluer le risque de MTEV en cours de chimiothérapie (tableau 2).6 Quel serait l'intérêt d'une prévention de la MTEV chez les patients à haut risque?
La prévention de la MTEV par héparine de bas-poids moléculaire (HBPM) en cours de chimiothérapie a été étudiée, notamment par nadroparine (étude PROTECHT) et semuloparine (SAVE-ONCO).7, 8 Dans l'étude AVERT comparant placebo et apixaban 2x2,5 mg/j pendant 6 mois chez des patients avec un score de Khorana ≥ 2, le taux de MTEV était inférieur sous apixaban, mais au prix d'une augmentation du taux de saignements et avec un taux important d'arrêts de traitement. L'étude CASSINI, présentée en 2018 à la Société Américaine d'Hématologie (ASH) a montré une réduction du taux de MTEV sous rivaroxaban versus placebo (6,9 versus 10,7 %) dans un même type de population. Toutefois, il y a eu 44 % d'arrêt de traitement dans le groupe placebo et 50 % dans le groupe rivaroxaban, et plus d'1/3 des événements thrombo-emboliques veineux sont survenus après arrêt du traitement. à 180 jours, le critère composite événement thrombotique et décès de toute cause était de 23 % sous rivaroxaban et 29,5 % sous placebo. On a relevé 2 % de saignements majeurs sous rivaroxaban et 1 % sous placebo. à l'heure actuelle, il n'y a donc pas d'indication de prévention de MTEV par AODs chez ces patients. Des études sont en cours.
La situation est différente en cas de MTEV aiguë chez le patient cancéreux. Ces patients sont à haut risque de récidive, mais ils sont aussi à haut risque de complications: altération de la fonction rénale et/ou hépatique, procédures invasives, thrombopénie, interaction médicamenteuse (la thérapie hormonale et les inhibiteurs de la tyrosine-kinase sont des inhibiteurs de la P-glycoprotéine (P-gp) et de la voie du CYP 3A4; la doxorubicine, la vinblastine et la dexaméthasone sont des inducteurs de la P-gp et du CYP 3A4).
L'étude Hokusai VTE cancer a comparé HBPM-edoxaban et dalteparine chez ces patients. Le bras HBPM-edoxaban a compté moins de récidives de MTEV (OR 0,71), mais plus de saignements majeurs (OR 1,77) sans augmentation de mortalité (OR 1,12). Il s'agissait principalement de saignements gastro-intestinaux hauts chez des patients atteints de cancers gastro-intestinaux.9
L'étude SELECT-D (rivaroxaban versus dalteparine), qui comptait moins de patients, a aussi montré une réduction du taux de récidive de MTEV (OR 0,43) et plus de saignements majeurs (OR 1,83).
L'étude CARAVAGGIO, comparant apixaban et dalteparine doit se terminer en juin 2019.
Quels messages retenir de cette 2ème présentation?
- Les AODs sont plus efficaces et plus sûrs que les AVKs dans l'insuffisance rénale à condition de respecter la posologie et de surveiller régulièrement la fonction rénale (périodicité des contrôles: ClcrC/10 (mois)).
- En prévention, apixaban réduit le taux de MTEV chez les patients à haut risque.
- Edoxaban, rivaroxaban et apixaban sont efficaces dans le traitement de la MTEV du patient cancéreux. La prudence est de rigueur en cas de cancer gastro-entérologique.
Références
- Patti, G., Cavallari, I., Hanon, O., De Caterina, R. The safety and efficacy of non-vitamin K antagonist oral anticoagulants in atrial fibrillation in the elderly. Int J Cardiol, 2018, 265, 118-124.
- Kirchhof, P., Benussi, S., Kotecha, D., Ahlsson, A., Atar, D., Casadei, B., et al. 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. Eur Heart J, 2016, 37 (38), 2893-2962.
- Bai, Y., Guo, S.D., Deng, H., Shantsila, A., Fauchier, L., Am, C.S., et al. Effectiveness and safety of oral anticoagulants in older patients with atrial fibrillation: a systematic review and meta-regression analysis. Age Agein, 2018, 47 (1), 9-17.
- Chao, T.F., Liu, C.J., Lin, Y.J., Chang, S.L., Lo, L.W., Hu, Y.F., et al. Oral Anticoagulation in Very Elderly Patients With Atrial Fibrillation: A Nationwide Cohort Study. Circulation, 2018, 138 (1), 37-47.
- Vedovati, M.C., Giustozzi, M., Verdecchia, P., Pierpaoli, L., Conti, S., Verso, M., et al. Patients with cancer and atrial fibrillation treated with doacs: A prospective cohort study. Int J Cardiol, 2018, 69, 152-157.
- Khorana, A., Kuderer, N., Culakova, E., Lyman, G., Francis, C. Development and validation of a predictive model for chemotherapy-associated thrombosis. Blood, 2008, 111 (10), 4902-4907.
- Agnelli, G., Gussoni, G., Bianchini, C., Verso, M., Mandalà, M., Cavanna, L., et al. PROTECHT Investigators. Nadroparin for the prevention of thromboembolic events in ambulatory patients with metastatic or locally advanced solid cancer receiving chemotherapy: a randomised, placebo-controlled, double-blind study. Lancet Oncol, 2009, 10, 943-949.
- Agnelli, G., George, D.J., Kakkar, A.K., Fisher, W., Lassen, M.R., Mismetti, P., et al. SAVE-ONCO Investigators. Semuloparin for thrombophylaxis in patients receiving chemotherapy for cancer. N Engl J Med, 2012, 366 (7), 601-609.
- Raskob, G.E., van Es, N., Verhamme, P., Carrier, M., Di Nisio, M., Garcia, D., et al. Hokusai VTE Cancer Investigators. Edoxaban for the Treatment of Cancer-Associated Venous Thromboembolism. N Engl J Med, 2018, 378 (7), 615-624.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.