Le symposium 'Quel est l'impact à long terme de la fibrillation auriculaire : notions de l'étude GARFIELD-AF', présidé par le Pr Dr A. Kakkar (Londres, Royaume-Uni) et le Pr Dr Jean-Pierre Bassand (Besançon, France), s'est tenu le samedi 31 août 2019.
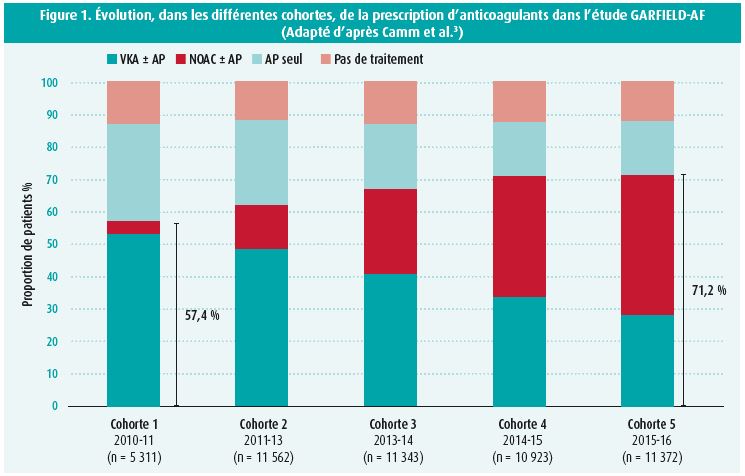
En guise d'introduction, le Pr Dr Ajay Kakkar (Londres, Royaume-Uni) a commenté quelques importantes réalisations de l'étude GARFIELD-AF jusqu'ici. Il s'agit de la plus importante étude de registre prospective ayant inclus des patients souffrant de fibrillation auriculaire nouvellement diagnostiquée et ayant au moins 1 facteur de risque pour un AVC ischémique. En tout, 57 149 patients provenant de 35 pays répartis dans tous les continents ont été inclus, et ce dans 5 cohortes séquentielles comptant chacune environ 10 000 patients1, 2. Cette méthode permet la comparaison de traitements dans le temps. Ces patients ont été suivis pendant au moins 2 ans, mais un grand nombre d'entre eux ont été suivis plus longtemps encore, jusqu'à un maximum de 8 ans. L'étude a notamment montré que l'utilisation d'anticoagulants a augmenté dans les différentes cohortes : de 57,1 % dans la cohorte 1 à 71,2 % dans la dernière cohorte3 (figure 1). Ceci allait de pair avec une diminution de l'utilisation d'agents antiplaquettaires comme seul médicament préventif. Toutefois, dans chaque cohorte, environ 10 % des patients ne recevaient pas d'anticoagulants ni d'antiagrégants plaquettaires, et ce pourcentage ne se modifiait pas avec le temps. Dans les différentes cohortes, on a noté une augmentation manifeste de l'utilisation des anticoagulants oraux 'non AVK' (NOAC), au détriment de l'utilisation des classiques antagonistes de la vitamine K (AVK). Il y avait une grande différence dans l'utilisation de NOAC entre les différents pays, ce qui est bien sûr lié à la disponibilité et au remboursement de ces médicaments. Dans les différentes cohortes, l'étude GARFIELD-AF a montré une diminution de la mortalité et de l'incidence d'AVC ischémiques ou d'embolies systémiques. Une étude de registre ne permet naturellement pas de prouver avec certitude que ceci est dû à l'utilisation plus large d'anticoagulants. Dans l'étude GARFIELD-AF, la mortalité était le critère d'évaluation le plus fréquent. Il s'est avéré être le plus élevé, au cours des premiers mois suivant l'inclusion. Les comorbidités présentes jouent probablement un rôle important sur ce plan4. Dans une comparaison des différents anticoagulants, il est apparu que la mortalité totale des patients traités par un NOAC était également inférieure à celle des patients traités par un AVK (HR : 0,78 [0,69-0,88]). Grâce à la taille de la base de données, les chercheurs ont également pu développer le score de risque GARFIELD5, qui sera davantage détaillé ci-dessous.
Le Pr Dr Dan Atar (Oslo, Norvège) a présenté de nouvelles données au sujet du suivi à long terme. GARFIELD-AF est l'une des premières études qui présente des données de suivi aussi longues. Au total, 21 895 patients ayant donné leur consentement ont été suivis. Au bout de 4 ans de suivi, la mortalité atteignait 8,9 %, et 2,2 % des patients avaient présenté un AVC ischémique ou une embolie systémique, tandis que 1,3 % avait eu une hémorragie majeure. Notons que la probabilité de tous ces événements a clairement diminué, au-delà des 2 premières années de suivi. Ainsi, le risque de décès atteignait 7,1 % pendant les 2 premières années, mais il a diminué à 1,9 % par la suite. De plus amples analyses sont nécessaires pour expliquer ces chiffres.
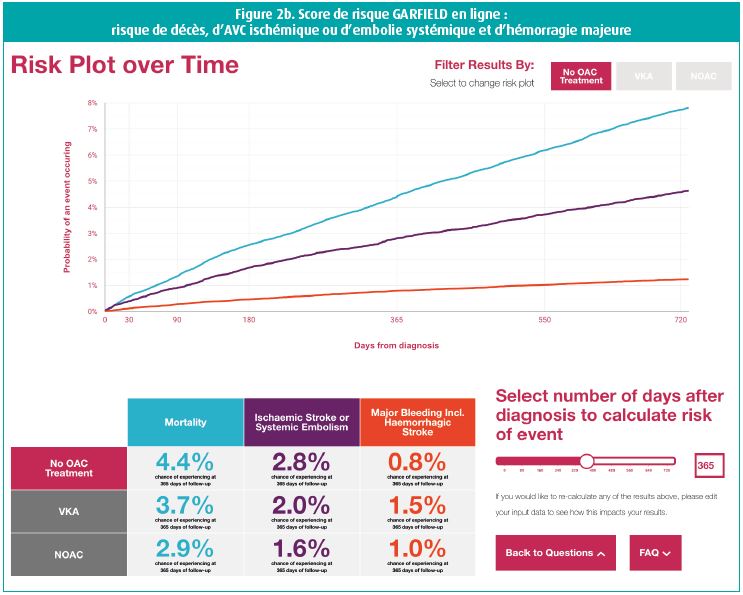
Le Pr Dr Keith Fox (Edimbourg, Royaume- Uni) a commenté le nouveau score de risque GARFIELD5. Ce score est un outil en ligne qui calcule le risque de décès, d'AVC ischémique/d'emboloe systémique ou d'hémorragie majeure à 12 mois, chez des patients souffrant de fibrillation auriculaire. Il est également possible de simuler dans quelle mesure l'instauration d'anticoagulants peut influencer ces risques. Le score a été développé grâce à l'énorme quantité de données de l'étude GARFIELD-AF, et il semble avoir une meilleure fiabilité que les scores de risque existants tels que CHA2DS2-VASc et HAS-BLED4. Ce score est encore affiné et validé davantage à l'aide d'ensembles de données externes et il devrait bientôt être mis à la disposition du corps médical, en vue d'une utilisation clinique. Une application sera également développée. Les figures 2a et 2b expliquent comment compléter les données et montrent comment les résultats sont présentés. De cette façon, on peut également voir comment l'instauration d'anticoagulants (AVK ou NOAC) influence les risques.

Le Dr Frank Cools (Brasschaat, Belgique) a commenté de nouvelles données sur les changements de traitement anticoagulant dans l'étude GARFIELD-AF. Dans cette analyse, 22 810 patients ont été inclus. Globalement, l'utilisation de NOAC était plus élevée chez les patients présentant un score de risque thrombotique moindre (CHA2DS2-VASc < 2), soit 56 %, comparativement aux patients présentant un score CHA2DS2-VASc ≥ 2, soit 49 %. L'arrêt permanent était défini comme l'arrêt du traitement anticoagulant pendant au moins 7 jours consécutifs. Globalement, cela concernait 9,5 % des patients, un chiffre qui a diminué dans les différentes cohortes, après une durée de suivi de 710 jours en moyenne. Le risque d'arrêt était plus élevé chez les patients traités par un inhibiteur direct de la thrombine (DTI) que chez les patients traités par un inhibiteur du facteur Xa (FXA) ou les patients traités par AVK, dont les courbes se chevauchaient. Toutefois, des analyses appropriées doivent encore être effectuées pour déterminer si ces différences sont statistiquement significatives. Si les patients arrêtaient leur anticoagulant, le risque de décès, d'AVC ischémique/d'embolie systémique ou d'infarctus myocardique était significativement plus élevé (p < 0,001). Globalement, 6,7 % des patients ont changé d'anticoagulant. à nouveau, ce chiffre était plus élevé chez les patients traités par DTI (10,2 %), suivis des patients traités par AVK (8,9 %), et il était le plus faible chez les patients traités par FXA (2,8 %). Si les patients changeaient de traitement, ils passaient le plus souvent à un traitement par FXA ou, dans le cas des patients initialement traités par FXA, à un traitement par AVK.
Il reste donc important que les patients à qui on prescrit un traitement anticoagulant soient bien informés et suivis, afin qu'ils suivent leur traitement le plus fidèlement possible.
Le Pr Dr John Camm (Londres, Royaume- Uni) a traité de l'influence d'un traitement conforme aux recommandations internationales en vigueur (GDMT, ou 'Guideline-Directed Medical Therapies') sur les résultats cliniques du patient, et d'un lien éventuel avec la prise d'anticoagulants. On a étudié les GDMT dans les domaines des maladies coronariennes, du diabète, de l'insuffisance cardiaque congestive, de l'hypertension et des vasculopathies périphériques, et ce chez des patients ayant un score CHA2DS2-VASc égal ou supérieur à 2. Globalement, 53,6 % des patients recevaient tous les GDMT possibles, et ce pourcentage était plus élevé chez les patients recevant des anticoagulants oraux (53,5 % vs 47,6 %). On a observé une diminution de la mortalité chez les patients recevant des anticoagulants, indépendamment de la prise de GDMT. Par ailleurs, la prise correcte des GDMT diminuait significativement la mortalité, soit de 16 % (HR : 0,84 [0,75-0,95]), par rapport aux patients dont les traitements n'étaient pas ou pas totalement conformes aux recommandations. Cependant, le risque d'AVC n'a pas diminué (HR : 1,01 [0,83-1,22]). Ces diminutions de la mortalité résultaient surtout d'une diminution de la mortalité non cardiovasculaire. L'effet le plus important de la prise de GDMT a été observé chez les patients qui n'étaient pas anticoagulés.
Le Pr Dr Shinya Goto (Tokyo, Japon) a présenté une analyse avec une nouvelle méthode de modélisation statistique pour comparer les résultats cliniques (mortalité, AVC ischémiques ou hémorragies majeures) chez 19 479 patients ayant un score CHA2DS2-VASc égal ou supérieur à 2, en fonction de leur traitement par une des 3 classes d'anticoagulants (AVK, DTI ou FXA). Lorsqu'on a comparé ces 3 classes d'anticoagulants, le risque de décès était significativement plus faible, surtout avec un DTI versus un AVK (HR : 0,76 (0,59-0,98) et un FXA versus un AVK (HR : 0,66 [0,53-0,82]). La mortalité était identique avec les deux classes de NOAC, et il n'y avait également pas de différences sur le plan des AVC ischémiques. On a observé une tendance à l'augmentation du nombre d'hémorragies majeures chez les patients traités par AVK, mais elle n'était pas significative.
Enfin, le Pr Dr Bernard Gersch (Rochester, états-Unis) a encore formulé quelques remarques pour l'avenir. Ainsi, une évaluation individuelle du risque pourrait être élaborée à l'aide de biomarqueurs, de l'imagerie et d'une détection plus précoce de l'arythmie, par exemple au moyen de toutes sortes de dispositifs portables. L'intelligence artificielle est également susceptible de jouer un rôle. Il a également souligné que l'éducation des médecins, des autres dispensateurs de soins et des patients reste capitale. Selon lui, de nombreuses questions demeurent encore sans réponse chez les patients souffrant de fibrillation auriculaire et d'insuffisance cardiaque congestive.
En résumé, nous pouvons dire que le recrutement et le suivi de l'étude GARFIELD- AF sont bel et bien terminés, mais qu'on s'attelle à présent à l'analyse de cette gigantesque quantité de données. Nous pouvons donc nous attendre à de nombreuses autres analyses intéressantes à l'avenir.
Références
- Kakkar, A.K., Mueller, I., Bassand, J.P., Fitzmaurice, D.A., Goldhaber, S.Z., Goto, S. et al. Risk profiles and antithrombotic treatment of patients newly diagnosed with atrial fibrillation at risk of stroke: perspectives from the international, observational, prospective GARFIELD registry. PLoS One, 2013, 8 (5): e63479.
- Kakkar, A.K., Mueller, I., Bassand, J.P., Fitzmaurice, D.A., Goldhaber, S.Z., Goto, S. et al. International longitudinal registry of patients with atrial fibrillation at risk of stroke: Global Anticoagulant Registry in the FIELD (GARFIELD). Am Heart J, 2012, 163 (1), 13-19 e1.
- Camm, A.J., Acetta, G., Ambrosio, G., Atar, D., Bassand, J.-P., Berge, E. et al. Evolving antithrombotic treatment patterns for patients with newly diagnosed atrial fibrillation. Heart, 2017, 103, 307-314.
- Bassand, J.-P., Gabriele Accetta, G., Camm, A.J., Cools, F., Fitzmaurice, D.A., Fox, K.A.A. et al., for the GARFIELD-AF Investigators. Two-year outcomes of patients with newly diagnosed atrial fibrillation: results from GARFIELD-AF. Eur Heart J, 2016, 37, 2882-2889.
- Fox, K.A.A., Lucas, J.E., Pieper, K.S., Bassand, J.-P., Camm, A.J., Fitzmaurice, D.A. et al., for the GARFIELD-AF Investigators. Improved risk stratification of patients with atrial fibrillation: an integrated GARFIELD-AF tool for the prediction of mortality, stroke and bleed in patients with and without anticoagulation. Brit Med J Open, 2017, 7: e017157.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.