Congrès de l'ESC 2020
Compte rendu du symposium
Le Pr Vlachopoulos, président du symposium, dépeint le phénomène connu selon lequel le traitement concomitant de la tension artérielle et de la dyslipidémie offre des bénéfices non seulement additifs, mais surtout synergiques en termes de protection cardiovasculaire. Aujourd'hui, le contrôle tant de la tension artérielle que de la dyslipidémie reste cependant infraoptimal en dépit de l'existence de puissants agents hypotenseurs et hypocholestérolémiants. Il faut savoir que ces agents n'atteignent pas tout leur potentiel en raison de la mauvaise observance thérapeutique généralisée, principalement en ce qui concerne les hypolipémiants. Une nouvelle génération de « polypills » offre une solution pragmatique en vue de combler ce besoin. Durant le symposium, Claudio Borghi et Brian Williams ont abordé les avantages d'une prise en charge conjointe de l'hypertension et de la dyslipidémie au moyen d'une polypill.
Contrôler tant les valeurs tensionnelles que le taux de cholestérol LDL en fonction de la protection cardiovasculaire
Le Pr Williams constate que la majorité des patients à risque cardiovasculaire accru se présentent avec une multitude de comorbidités. Les données à l'échelle mondiale montrent que ≥ 80 % des patients hypertendus cumulent plus de trois facteurs de risque. L'un des facteurs de risque les plus courants chez ces patients est un taux de cholestérol LDL augmenté. Cela démontre que, si nous voulons abaisser le risque cardiovasculaire d'un patient hypertendu, nous ne pouvons pas uniquement nous concentrer sur la tension artérielle, mais que nous devons aussi nous attaquer au risque résiduel. L'étude PRIME a démontré que, lorsque l'accent était uniquement mis sur la diminution des valeurs tensionnelles au sein d'une population hypertendue, le risque résiduel de décès cardiovasculaire restait 62 % plus élevé que dans une population sans hypertension.
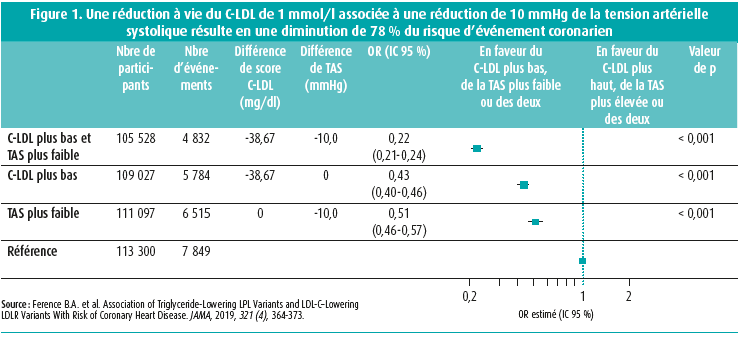
Récemment, une étude d'épidémiologie génétique a dégagé d'intéressantes perspectives sur la manière d'améliorer cette stratégie. Une récente analyse de la « UK Biobank », composée de près de 500 000 personnes, a ainsi montré que les individus avec un génotype associé à des taux moins élevés de cholestérol LDL et à des valeurs tensionnelles plus basses étaient exposés au plus faible risque d'événement coronarien (-39 %). Ce alors que les génotypes liés uniquement à des taux moins élevés de cholestérol LDL ou uniquement à des valeurs tensionnelles plus basses ne bénéficiaient que d'une protection plus faible. Toute réduction de 10 mmHg de la tension artérielle était associée à une diminution de 49 % du risque d'événement coronarien et toute réduction de 1 mmol/l du taux de cholestérol LDL était associée à une diminution de 57 % du risque. Mais, lorsque les deux réductions étaient combinées, le risque d'événement coronarien était diminué de 78 % (figure 1). Voilà qui démontre qu'une prise en charge conjointe d'un taux élevé de cholestérol LDL et d'une hypertension constitue la stratégie la plus indiquée en vue d'abaisser efficacement le risque cardiovasculaire.
Les stratégies dont nous disposons actuellement pour abaisser le risque cardiovasculaire des patients hypertendus consistent, d'une part, en un traitement hypotenseur plus agressif, tel que préconisé dans les recommandations actuelles de l'ESC pour la prise en charge de l'hypertension artérielle, à savoir l'instauration plus précoce de stratégies et de traitements préventifs et, d'autre part, en un traitement efficace des facteurs de risque concomitants, tels qu'une dyslipidémie.
Une récente étude publiée par Whelton et al. dans le JAMA démontre l'existence d'un lien fort, y compris chez des patients ayant une tension artérielle systolique normale (TAS comprise entre 90 et 129 mmHg), entre le niveau tensionnel et le risque de maladie cardiovasculaire athéroscléreuse. Cela fait dire au Pr Williams que le seul traitement hypotenseur ne permet pas d'abaisser suffisamment la tension artérielle pour éliminer complètement le risque cardiovasculaire. La solution alternative est de renforcer les bénéfices du traitement hypotenseur en y ajoutant des statines de façon plus routinière afin d'accentuer la diminution du risque cardiovasculaire.
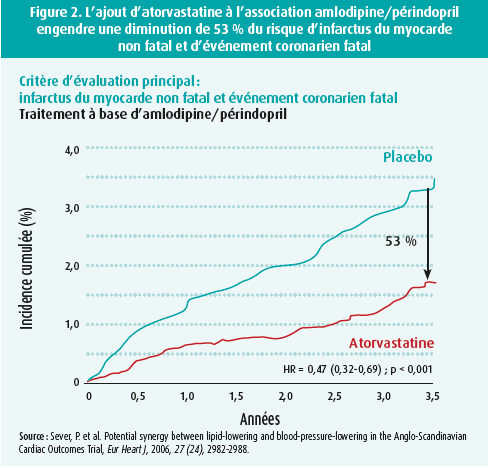
En effet, les grandes études randomisées qui ont démontré les bénéfices des statines en termes de protection cardiovasculaire ont également démontré que le bénéfice des statines reste préservé, voire est renforcé chez les patients qui étaient déjà sous antihypertenseurs. Ainsi, l'étude ASCOT a aussi montré que l'association d'une stratégie hypotensive à base d'un IEC (périndopril) et d'un inhibiteur calcique (amlodipine) et d'une stratégie hypolipémiante à base d'une statine (atorvastatine) conduit à une protection CV plus importante qu'en cas de simple traitement hypotenseur. L'ajout d'atorvastatine à l'association amlodipine/ périndopril a engendré une diminution de 53 % du risque d'infarctus du myocarde non fatal et d'événement coronarien fatal (figure 2). Une récente analyse d'un sous-groupe de l'étude SPRINT avec insuffisance rénale chronique confirme que l'ajout d'une statine au traitement hypotenseur produit un effet synergique sur la protection cardiovasculaire atteinte.
Le Pr Williams conclut que les médecins doivent changer de perspective et passer de « Comment abaisser la tension de mon patient ? » à « Comment réduire son risque cardiovasculaire global ? ». C'est l'une des raisons pour lesquelles les statines sont préconisées dans les recommandations actuelles de l'ESC pour la prise en charge de l'hypertension chez les patients exposés à un risque cardiovasculaire élevé à très élevé, mais doivent aussi être envisagées dans le traitement des patients qui présentent un risque cardiovasculaire faible à modéré.
De la physiopathologie aux bénéfices cliniques : signification possible des nouvelles associations de statines et d'agents hypotenseurs
Le Pr Borghi expose les bénéfices observés d'un contrôle combiné de la tension artérielle et de la dyslipidémie d'un point de vue physiopathologique. Plusieurs études ont déjà démontré qu'un traitement associant hypotenseurs et statines produit non seulement un effet synergique sur la diminution du risque CV, mais aussi un effet hypotenseur plus marqué. Un traitement par statines entraîne ainsi une réduction supplémentaire moyenne de la tension artérielle de l'ordre de 2,4 mmHg. Ces effets reposent sur l'amélioration quantifiable de la structure et de la fonction vasculaires qui est induite par le traitement au moyen d'une statine.
Le Pr Borghi observe que le traitement idéal en termes de protection cardiovasculaire de patients avec hypertension et dyslipidémie associe une statine, un inhibiteur du SRAA et un inhibiteur calcique, en raison de l'effet de cette association sur la structure vasculaire et la fonction endothéliale. Pour le prouver, il cite également l'étude ASCOT, laquelle a démontré que cette association offrait une protection cardiovasculaire bien plus puissante que l'association d'une statine, d'un bêtabloquant et d'un diurétique.
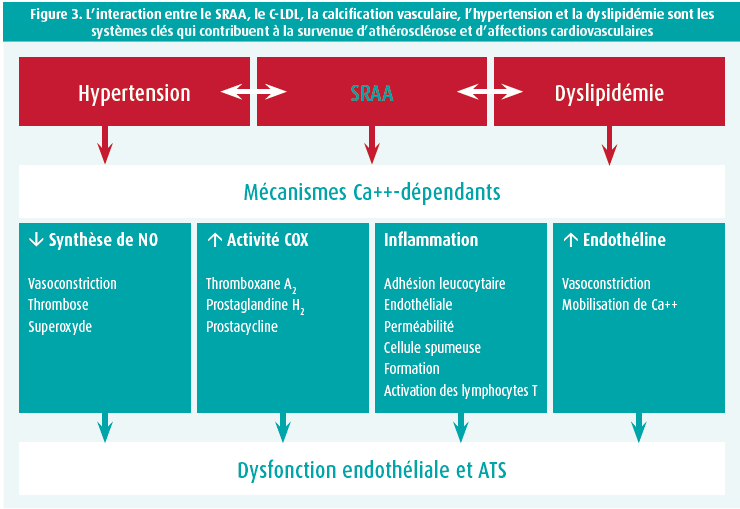
D'un point de vue physiopathologique, ces résultats sont logiques étant donné que tant l'hypertension que la dyslipidémie interagissent avec le SRAA et ont un effet direct sur des mécanismes calcium-dépendants qui sont directement liés au développement de la dysfonction endothéliale et de l'athérosclérose (figure 3). Qui plus est, les statines interagissent aussi directement avec le SRAA. En effet, les statines corrigent la régulation positive des récepteurs AT1 qui est induite par l'hypercholestérolémie. De ce fait, une statine corrige une augmentation de la tension artérielle systolique induite par une hypercholestérolémie suite à une régulation positive des récepteurs AT1.
L'étude HOPE-3 éclaire plus en détail la synergie entre les inhibiteurs du SRAA et les statines en ce qui concerne la protection cardiovasculaire. Il a été observé dans cette étude que l'association d'un sartan et d'une statine n'étaye pas l'hypothèse d'une protection cardiovasculaire synergique, contrairement aux résultats de l'étude ASCOT, étant donné qu'aucune différence de protection n'a été observée entre les patients qui étaient traités par la statine seule et les patients qui étaient traités par l'association statine/sartan/ diurétique. Le Pr Borghi précise que la différence de résultats observée dans l'étude ASCOT-LLA et dans l'étude HOPE-3 est très probablement liée à la différence fondamentale de mécanisme d'action entre les IEC et les sartans.
Le Pr Borghi conclut que l'interaction entre le SRAA, le cholestérol LDL, la calcification vasculaire, l'hypertension et la dyslipidémie sont les systèmes clés qui contribuent à la survenue d'athérosclérose et d'affections cardiovasculaires. Le traitement le plus recommandé pour répondre à cette problématique semble être l'association d'un IEC, d'un inhibiteur calcique et d'une statine, comme cela a été démontré dans les études contrôlées randomisées. Enfin, le Pr Borghi précise que le meilleur moyen de maximiser l'impact d'un tel traitement est de combiner toutes ces molécules dans une seule polypill.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.