Compte rendu de session - Prague Workshop on Catheter Ablation et congrès de l'EHRA
Suite à quelques publications récentes, la technique d'ablation par cryoballon pour la PVI (isolation des veines pulmonaires) a suscité un vif intérêt lors du 23e Prague Workshop on Catheter Ablation virtuel des 18-20 avril 2021 et du congrès virtuel de l'EHRA, organisé du 23 au 25 avril 2021.
Contexte : la stratégie de contrôle du rythme en cas de fibrillation auriculaire
La fibrillation auriculaire (FA) est le trouble du rythme cardiaque le plus fréquent à l'échelle mondiale.1 Étant donné que l'âge avancé est un des principaux facteurs de risque de FA, on peut s'attendre à ce que sa prévalence augmente encore, en raison du vieillissement de la population.2 La FA est une affection progressive qui s'auto-entretient sous l'influence du processus de remodelage auriculaire électrique et structurel ('atrial fibrillation begets atrial fibrillation').3 L'objectif d'une stratégie antiarythmique en cas de FA est de briser ce cercle vicieux. Cependant, des études plus anciennes qui ont comparé les approches ciblées sur le contrôle du rythme et sur le contrôle de la fréquence n'ont pas réussi à démontrer un meilleur résultat clinique en faveur de la première stratégie.4-7
Toutefois, la récente étude EAST-AFNET 4, présentée lors du congrès de l'ESC 2020 par Paulus Kirchhof, a changé la donne.8 Pour la première fois, on a démontré une amélioration significative du résultat clinique chez les patients traités avec une stratégie de contrôle du rythme par rapport aux patients traités avec une stratégie de contrôle de la fréquence: le critère d'évaluation primaire combiné (décès cardiovasculaire, accident vasculaire cérébral, hospitalisation pour insuffisance cardiaque ou syndrome coronarien aigu) avait une incidence de 3,9/100 personnes- années dans le groupe contrôle du rythme vs 5,0/100 personnes-années dans le groupe contrôle de la fréquence (hazard ratio 0,79; intervalle de confiance à 96 % 0,66-0,94; p = 0,005).
Les auteurs ont cité deux raisons possibles pour expliquer cette différence avec les études précédentes. Tout d'abord, les patients n'avaient été inclus que si leur FA avait été diagnostiquée récemment (= une première objectivation à l'ecg < 1 an avant l'inclusion). Deuxièmement, on a plus souvent opté pour l'ablation par cathéter comme stratégie de contrôle du rythme par rapport aux études plus anciennes (19,4 % des patients du bras d'étude ont subi une ablation par cathéter au cours des deux premières années après l'inclusion).
Fait non négligeable, le bras interventionnel de l'étude EAST-AFNET 4 avait un suivi plus poussé (les patients envoyaient un ecg 2 fois par semaine, et plus souvent en cas de symptômes et, en cas d'anomalie, on prévoyait une réévaluation clinique anticipée) par rapport au groupe contrôle. L'accent était aussi fortement mis sur le contrôle des comorbidités sous-jacentes. Les bons résultats pourraient donc plus ou moins s'expliquer par un suivi structuré plus holistique. Le rôle exact d'une stratégie précoce de contrôle du rythme sur la différence observée sur le plan du résultat clinique reste pour le moment équivoque. Quoi qu'il en soit, l'étude EAST-AFNET 4 a montré qu'une stratégie précoce de contrôle du rythme associée à un suivi structuré chez les patients souffrant de FA de courte durée conduit à un meilleur résultat clinique qu'une stratégie de contrôle de la fréquence.
Les recommandations européennes les plus récentes sur la FA préconisent que les patients soient initialement traités par antiarythmiques, si on opte pour une stratégie de contrôle du rythme. Si les patients souffrant de FA paroxystique symptomatique ne tolèrent pas les antiarythmiques ou si ces derniers ne sont pas suffisamment efficaces, on peut opter pour l'ablation par cathéter.9
L'étude FIRE AND ICE (n = 762) a démontré la non-infériorité - en termes de critères primaires de sécurité et d'efficacité - de la cryoablation comparativement à l'ablation par radiofréquence comme traitement de deuxième ligne (après l'échec des antiarythmiques) chez les patients souffrant de FA paroxystique.10
Par le passé, 3 études (RAAFT-1, MANTRA- PAF et RAAFT-2) ont montré que les patients traités par ablation par radiofréquence point par point comme traitement de première ligne d'une FA paroxystique symptomatique étaient moins susceptibles de présenter une récidive de la FA que les patients traités par antiarythmiques.11-13 Cependant, plusieurs raisons expliquent que ces études n'aient pas modifié les recommandations: ainsi, il ne s'agissait que de petites études et le taux de croisement entre les deux bras de traitement était élevé.
Jusqu'il y a peu, il n'existait pas d'études randomisées contrôlées comparant la cryoablation comme traitement de première ligne avec des antiarythmiques chez des patients souffrant de FA paroxystique symptomatique.
PVI au cryoballon comme traitement de première ligne d'une FA paroxystique
Lors du congrès annuel de Prague, consacré à l'ablation, Ante Anić de l'hôpital universitaire de Split (Croatie) a présenté un exposé sur les études récentes concernant l'utilisation de la PVI au cryoballon comme traitement de première ligne de la FA paroxystique comparativement aux antiarythmiques: EARLY-AF, STOP AF First et Cryo-FIRST.14-16 Le tableau 1 donne un aperçu des principales caractéristiques de ces 3 études.
En tout, environ 700 patients ont été inclus dans les trois études combinées. La plupart d'entre eux étaient des hommes jeunes ayant peu de comorbidités, et sans dilatation de l'oreillette gauche. Toutes ces études ont décrit le résultat clinique à court terme, plus précisément à 1 an.
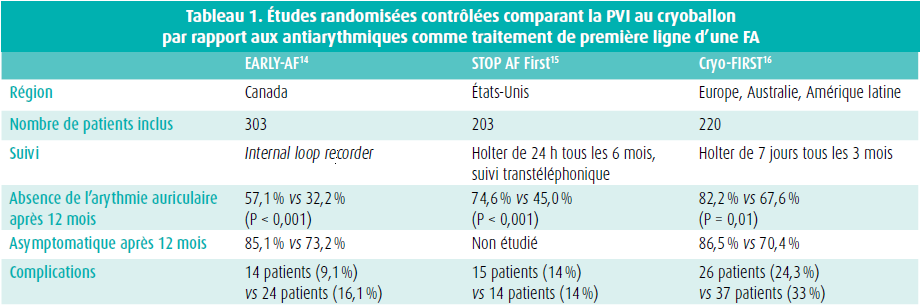
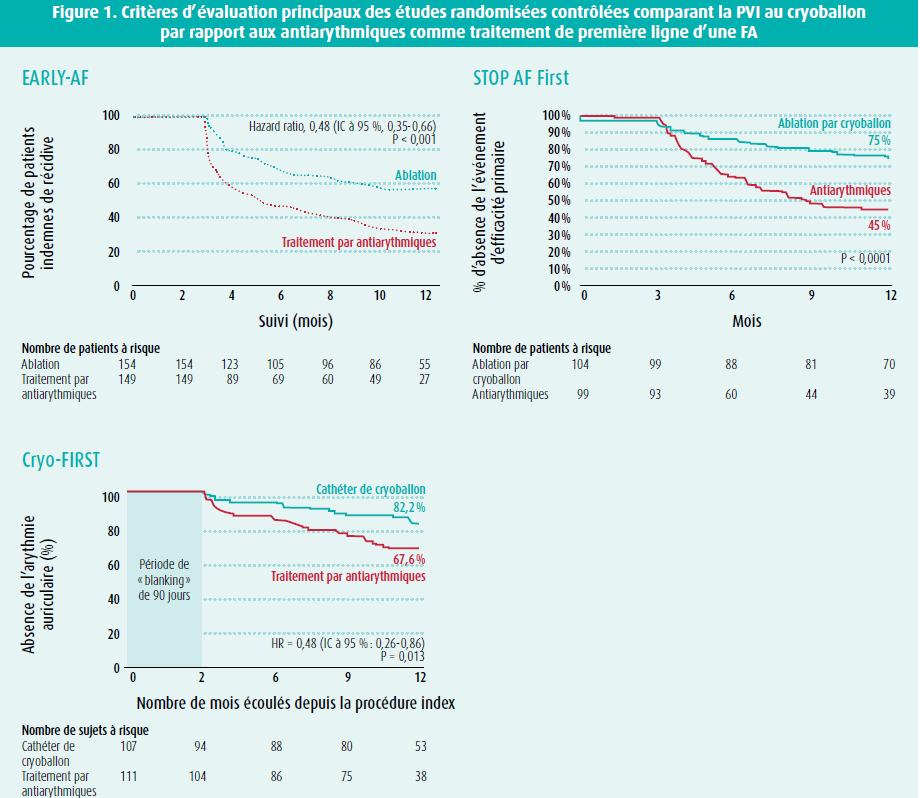
La principale différence entre ces études est la modalité de monitoring utilisée pour détecter une récidive de l'arythmie auriculaire. Étant donné que la surveillance continue du rythme au moyen d'un internal loop recorder était disponible dans l'étude EARLY-AF, il est logique que le nombre de récidives à 1 an soit plus élevé, tant dans le groupe interventionnel que dans le groupe contrôle, comparativement aux 2 autres études. Ante Anić a attiré l'attention sur le fait que les 3 études montrent systématiquement une réduction du risque relatif d'environ 50 %. Les études EARLY-AF et Cryo-FIRST ont également rapporté un nombre systématiquement moins élevé de patients asymptomatiques (10-15 %). Ceci n'a pas été examiné dans l'étude STOP AF First.
Dans les 3 études, on n'a pas noté de différences sur le plan du nombre de complications entre le groupe interventionnel et le groupe témoin, contrairement à 3 études plus anciennes qui avaient comparé l'ablation par radiofréquence avec des antiarythmiques en cas de FA paroxystique (RAAFT-1, MANTRA-PAF et RAAFT-2). La complication redoutée qu'est la parésie du nerf phrénique n'est survenue que chez 3 patients ayant subi une PVI au cryoballon dans l'étude EARLY-AF. Cependant, il s'agissait d'une complication transitoire qui n'a plus été observée après 1 mois.
Ainsi, ces 3 études randomisées contrôlées ont démontré que la PVI par ablation par cryoballon comme traitement de première ligne d'une FA paroxystique permet un meilleur contrôle de la FA et qu'elle est aussi sûre que les antiarythmiques. Cependant, il est important de noter que toutes les ablations par cathéter ont été réalisées par des opérateurs très expérimentés, sélectionnés par la firme médicale qui a également soutenu l'étude. Selon Ante Anić, les 3 études ont le potentiel de changer les recommandations à l'avenir et de faire en sorte que la PVI au cryoballon soit plus fortement conseillée comme traitement de première ligne de la FA paroxystique, où il existe actuellement une recommandation de classe IIa pour cette indication.
Données en pratique réelle
Julian Chun du Centre cardiovasculaire Bethanien de Francfort a présenté les données avec le cryoballon en pratique réelle lors du congrès de l'EHRA. Il a commencé son exposé en rappelant que la prévalence de la FA va continuer à augmenter et qu'il est déjà apparu que la FA est devenue un motif d'hospitalisation de plus en plus important dans les services de cardiologie ces dernières années (même plus fréquent que l'infarctus myocardique ou l'insuffisance cardiaque).
Les résultats du plus grand registre international, le registre prospectif Cryo Global AF, ont été présentés. Ce registre compte 2 922 patients provenant de 36 pays différents d'Amérique du Nord et du Sud, d'Europe, d'Afrique et d'Asie. Il s'agit d'une cohorte majoritairement masculine dont l'âge moyen est d'environ 60 ans, ce qui est comparable aux études précédentes sur la PVI. Toutefois, il convient de noter que > 20 % des patients présentaient une FA persistante et que > 40 % avaient subi une PVI par cryoablation comme traitement de première ligne. Pour pratiquer une PVI au cryoballon, il existe deux tailles de cathéters à cryoballon (23 et 28 mm) mais, dans le registre, le gros ballon a été utilisé dans la grande majorité des cas. La durée de la procédure était courte (82 minutes en moyenne) et en outre prévisible, sans aberrances majeures.
Le groupe de Földesi a récemment publié les premiers résultats de la cohorte européenne de plusieurs centres européens du registre prospectif Cryo Global AF.17 Ces résultats ont décrit les résultats cliniques à court terme en pratique réelle: 83,3 % des patients souffrant de FA paroxystique et 71,6 % des patients souffrant de FA persistante étaient indemnes de récidive de l'arythmie auriculaire après 12 mois. Les complications graves étaient en outre rares: parésie du nerf phrénique (0,6 %), tamponnade ou épanchement péricardique (0,6 %) et accident vasculaire cérébral (0,1 %).
Le groupe de Julian Chun a déjà démontré par le passé que les patients sélectionnés pour une technique d'ablation au ballon (ballon d'ablation au laser, en plus du cryoballon) présentaient significativement moins de tamponnades que les patients sélectionnés pour une ablation par radiofréquence pour une PVI uniquement (0,1 vs 0,8 %, p = 0,024).18
Julian Chun a présenté les résultats de 'l'approche de Francfort', à savoir les résultats de > 1 000 patients consécutifs ayant subi une PVI par ablation par cryoballon au Centre cardiovasculaire Bethanien de Francfort. Sur ce plan, les résultats étaient similaires à ceux des études précédentes: 84 % des patients souffrant de FA paroxystique et 75 % des patients souffrant de FA persistante étaient indemnes de récidive de l'arythmie auriculaire après 12 mois. Ici aussi, les complications graves étaient rares: parésie du nerf phrénique (1,6 %) et tamponnade (0,2 %). En outre, la durée de la procédure et de la fluoroscopie continuait à diminuer progressivement au fur et à mesure que la courbe d'apprentissage progressait.19
Bien qu'elle ne soit pas encore étayée par les recommandations, la cryoablation est déjà fréquemment utilisée dans le monde entier comme traitement de première ligne d'une FA, avec de bons résultats cliniques. Par ailleurs, il s'agit d'une procédure sûre et prévisible dont la durée est relativement courte.
Évolution clinique à long terme
Serge Boveda de la Clinique Pasteur de Toulouse a ouvert le congrès de l'EHRA en déclarant que la cryoablation pour une FA provoque également - en plus de la PVI - une ablation du substrat, en raison de l'utilisation fréquente du grand cryoballon de 28 mm. Il a illustré ceci avec la carte de voltage high density avant et après la procédure enregistrée chez un patient précédemment traité par ablation par radiofréquence point par point, qui, après plusieurs années, a subi une nouvelle ablation par cathéter de cryoballon. La carte de voltage high density après la nouvelle ablation par cathéter a montré une zone de bas voltage beaucoup plus étendue, englobant plus des 2/3 de la surface de la paroi postérieure de l'oreillette gauche.
Ensuite, il a présenté les résultats cliniques à long terme (5 ans) d'une étude évaluant la cryoablation en cas de FA paroxystique, conduite par le groupe de l'UZ Brussel.20 Les 208 patients inclus étaient âgés en moyenne de 59,0 ± 12,6 ans, principalement de sexe masculin (66,3 %), ils souffraient fréquemment d'hypertension artérielle (44,7 %) et étaient en surpoids (IMC moyen de 27,2 ± 4,6 kg/m²). Ils avaient en outre une durée raisonnablement longue de FA (29,5 ± 47,9 mois). Ici aussi, on n'a que très rarement observé des complications graves: 5/208 AVC (2,4 %) dont 1 AIT, 1 tamponnade, 1 parésie symptomatique persistante du nerf phrénique et 2 pseudo- anévrismes au niveau de la veine fémorale. Le taux de succès à 5 ans était de 57 % après une seule procédure. Les facteurs prédictifs indépendants suivants d'un moins bon résultat après la cryoablation pour une FA paroxystique ont été retenus: obésité, dilatation de l'oreillette gauche et plus longue durée des symptômes liés à la FA.
En 2018, le groupe d'Ersan Akkaya a également publié les résultats cliniques à long terme (5 ans) de la cryoablation d'une FA (n = 178) mais ici, environ 25 % des patients inclus présentaient une FA persistante.21 Les autres caractéristiques de la population étudiée étaient similaires à celles de la population d'étude décrite ci-dessus par le groupe de l'UZ Brussel. Le taux de succès à 5 ans était également comparable, soit 59 % pour l'ensemble de la population étudiée. Le taux de succès à 5 ans pour les patients souffrant de FA paroxystique et de FA persistante séparément était de 61 % et 52 %, respectivement, mais cette différence n'était pas statistiquement significative. Deux éléments prédictifs indépendants d'un moins bon résultat après la cryoablation d'une FA ont été retenus: la dilatation de l'oreillette gauche et le diabète sucré.
Le groupe d'Uğur Canpolat a également publié en 2019 les résultats cliniques à long terme (3 ans) de la cryoablation en cas de FA. Il s'agissait d'une grande cohorte de 486 patients consécutifs, dont 29 % présentaient une fibrillation auriculaire persistante. Le taux de succès à 3 ans était de 78,6 %. Ici aussi, les facteurs prédictifs indépendants d'un moins bon résultat après l'ablation par cryoballon pour la FA étaient la dilatation de l'oreillette gauche et une plus longue durée de la FA.
Enfin, certains aspects techniques de la cryoablation ont été discutés. Pour obtenir un bon effet à long terme, il est important de maintenir un temps de congélation de 240 secondes (au lieu des 180 secondes précédentes) et de refroidir rapidement le tissu (idéalement -40 °C dans les 60 premières secondes).
Serge Boveda a terminé son exposé par les conclusions suivantes. Environ 60 % des patients traités par cryoablation pour une FA n'ont pas présenté de récidive de l'arythmie auriculaire après 5 ans. La présence d'une FA persistante, l'obésité, la dilatation de l'oreillette gauche, le diabète et une plus longue durée des symptômes liés à la FA sont des facteurs prédictifs de récidive. Ainsi, les candidats idéaux pour la cryoablation sont les patients présentant une FA paroxystique avec des dimensions normales de l'oreillette gauche, et indemnes de diabète et d'obésité. En d'autres termes, plus la cryoablation est effectuée tôt dans l'évolution de la FA, meilleurs sont les résultats cliniques.
Questions en suspens…
Des questions intéressantes ont été posées par le public après les exposés. Pourquoi les résultats de la cryoablation en cas de FA sont-ils moins bons chez les femmes ? Bien que les femmes soient sous-représentées dans les études décrites ci-dessus (en moyenne seulement 20 % de femmes), Julian Chun et Serge Boveda soupçonnent que les femmes consultent en moyenne plus tard, et qu'elles se trouvent donc déjà à un stade plus avancé de l'évolution de la FA, avec davantage de comorbidités.
Enfin, on s'est demandé si la technique du cryoballon était également adaptée en présence d'un ostium commun de deux veines pulmonaires. Le groupe de Serge Boveda a déjà publié un article en 2016 indiquant qu'il n'y avait pas de différence significative sur le plan du résultat clinique chez les patients souffrant de FA avec une anatomie différente des veines pulmonaires qui ont subi une ablation par radiofréquence ou une cryoablation.22 Julian Chun a néanmoins remis en question cette affirmation car avec un ostium commun long, il y a un risque que le cryoballon pénètre trop profondément dans la veine pulmonaire et donc que cette technique soit moins adaptée à cette sous-population.
Références
- Karnik, A.A., Gopal, D.M., Ko, D., Benjamin, E.J., Helm, R.H. Epidemiology of Atrial Fibrillation and Heart Failure: A Growing and Important Problem. Cardiol Clin, 2019, 37 (2), 119-129.
- Krijthe, B.P., Kunst, A., Benjamin, E.J., Lip, G.Y., Franco, O.H., Hofman, A. et al. Projections on the number of individuals with atrial fibrillation in the European Union, from 2000 to 2060. Eur Heart J, 2013, 34 (35), 2746-2751.
- Wijffels, M.C., Kirchhof, C.J., Dorland, R., Allessie, M.A. Atrial fibrillation begets atrial fibrillation. A study in awake chronically instrumented goats. Circulation, 1995, 92 (7), 1954-1968.
- Van Gelder, I.C., Hagens, V.E., Bosker, H.A., Kingma, J.H., Kamp, O., Kingma, T. et al. A comparison of rate control and rhythm control in patients with recurrent persistent atrial fibrillation. N Engl J Med, 2002, 347 (23), 1834-1840.
- Wyse, D.G., Waldo, A.L., DiMarco, J.P., Domanski, M.J., Rosenberg, Y., Schron, E.B. et al. A comparison of rate control and rhythm control in patients with atrial fibrillation. N Engl J Med, 2002, 347 (23), 1825-1833.
- Carlsson, J., Miketic, S., Windeler, J., Cuneo, A., Haun, S., Micus, S. et al. Randomized trial of rate-control versus rhythm-control in persistent atrial fibrillation: the Strategies of Treatment of Atrial Fibrillation (STAF) study. J Am Coll Cardiol, 2003, 41 (10), 1690-1696.
- Roy, D., Talajic, M., Nattel, S., Wyse, D.G., Dorian, P., Lee, K.L. et al. Rhythm control versus rate control for atrial fibrillation and heart failure. N Engl J Med, 2008, 358 (25), 2667-277.
- Kirchhof, P., Camm, A.J., Goette, A., Brandes, A., Eckardt, L., Elvan, A. et al. Early Rhythm- Control Therapy in Patients with Atrial Fibrillation. N Engl J Med, 2020, 383 (14), 1305-1316.
- Hindricks, G., Potpara, T., Dagres, N., Arbelo, E., Bax, J.J., Blomstrom-Lundqvist, C. et al. 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS). Eur Heart J, 2021, 42 (5), 373-498.
- Kuck, K., Brugada, J., Albenque, J. Cryoballoon or Radiofrequency Ablation for Atrial Fibrillation. N Engl J Med, 2016, 375 (11), 1100-1101.
- Wazni, O.M., Marrouche, N.F., Martin, D.O., Verma, A., Bhargava, M., Saliba, W. et al. Radiofrequency ablation vs antiarrhythmic drugs as first-line treatment of symptomatic atrial fibrillation: a randomized trial. JAMA, 2005, 293 (21), 2634-2640.
- Cosedis Nielsen, J., Johannessen, A., Raatikainen, P., Hindricks, G., Walfridsson, H., Kongstad, O. et al. Radiofrequency ablation as initial therapy in paroxysmal atrial fibrillation. N Engl J Med, 2012, 367 (17), 1587-1595.
- Morillo, C.A., Verma, A., Connolly, S.J., Kuck, K.H., Nair, G.M., Champagne, J. et al. Radiofrequency ablation vs antiarrhythmic drugs as first-line treatment of paroxysmal atrial fibrillation (RAAFT-2): a randomized trial. JAMA, 2014, 311 (7), 692-700.
- Andrade, J.G., Wells, G.A., Deyell, M.W., Bennett, M., Essebag, V., Champagne, J. et al. Cryoablation or Drug Therapy for Initial Treatment of Atrial Fibrillation. N Engl J Med, 2021, 384 (4), 305-315.
- Wazni, O.M., Dandamudi, G., Sood, N., Hoyt, R., Tyler, J., Durrani, S. et al. Cryoballoon Ablation as Initial Therapy for Atrial Fibrillation. N Engl J Med, 2021, 384 (4), 316-324.
- Kuniss, M., Pavlovic, N., Velagic, V., Hermida, J.S., Healey, S., Arena, G. et al. Cryoballoon ablation vs. antiarrhythmic drugs: first-line therapy for patients with paroxysmal atrial fibrillation. Europace, 2021.
- Foldesi, C., Misikova, S., Ptaszynski, P., Todd, D., Herzet, J.M., Braegelmann, K.M. et al. Safety of cryoballoon ablation for the treatment of atrial fibrillation: First European results from the cryo AF Global Registry. Pacing Clin Electrophysiol, 2021, 44 (5), 883-894.
- Chun, K.R.J., Perrotta, L., Bordignon, S., Khalil, J., Dugo, D., Konstantinou, A. et al. Complications in Catheter Ablation of Atrial Fibrillation in 3,000 Consecutive Procedures: Balloon Versus Radiofrequency Current Ablation. JACC Clin Electrophysiol, 2017, 3 (2), 154-161.
- Bordignon, S., Chen, S., Bologna, F., Thohoku, S., Urbanek, L., Willems, F. et al. Optimizing cryoballoon pulmonary vein isolation: lessons from >1000 procedures- the Frankfurt approach. Europace, 2021.
- Mugnai, G., de Asmundis, C., Chierchia, G.B. Long-term follow up of second-generation cryoballoon-based pulmonary vein isolation: Lights and shadows. Int J Cardiol, 2020, 312, 71-72.
- Akkaya, E., Berkowitsch, A., Zaltsberg, S., Greiss, H., Hamm, C.W., Sperzel, J. et al. Five-year experience with pulmonary vein isolation using the second-generation cryoballoon for treatment of persistent atrial fibrillation. J Cardiovasc Electrophysiol, 2018, 29 (11), 1500-1507.
- Khoueiry, Z., Albenque, J.P., Providencia, R., Combes, S., Combes, N., Jourda, F. et al. Outcomes after cryoablation vs. radiofrequency in patients with paroxysmal atrial fibrillation: impact of pulmonary veins anatomy. Europace, 2016, 18 (9), 1343-1351.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.