Le 27 août, les nouvelles recommandations ont été présentées lors du congrès digital de la ESC, et publiées simultanément dans le European Heart Journal.1 Le document, rédigé de manière très concrète, compte 128 pages (+ 41 pages de supplément en ligne) et donne un aperçu détaillé du diagnostic et du traitement actuels des patients souffrant d'insuffisance cardiaque aiguë et chronique. Ce résumé donnera un aperçu concis de quelques modifications essentielles et de nouveautés portant sur: 1) le traitement de l'insuffisance cardiaque à fraction d'éjection réduite (HFrEF) ; 2) le diagnostic et le traitement de l'insuffisance cardiaque à fraction d'éjection légèrement réduite (HFmrEF) et de l'insuffisance cardiaque à fraction d'éjection préservée (HFpEF) ; 3) la classification et le traitement de l'insuffisance cardiaque aiguë et enfin 4) le traitement des comorbidités non cardiovasculaires essentielles.
Traitement de l'HFrEF
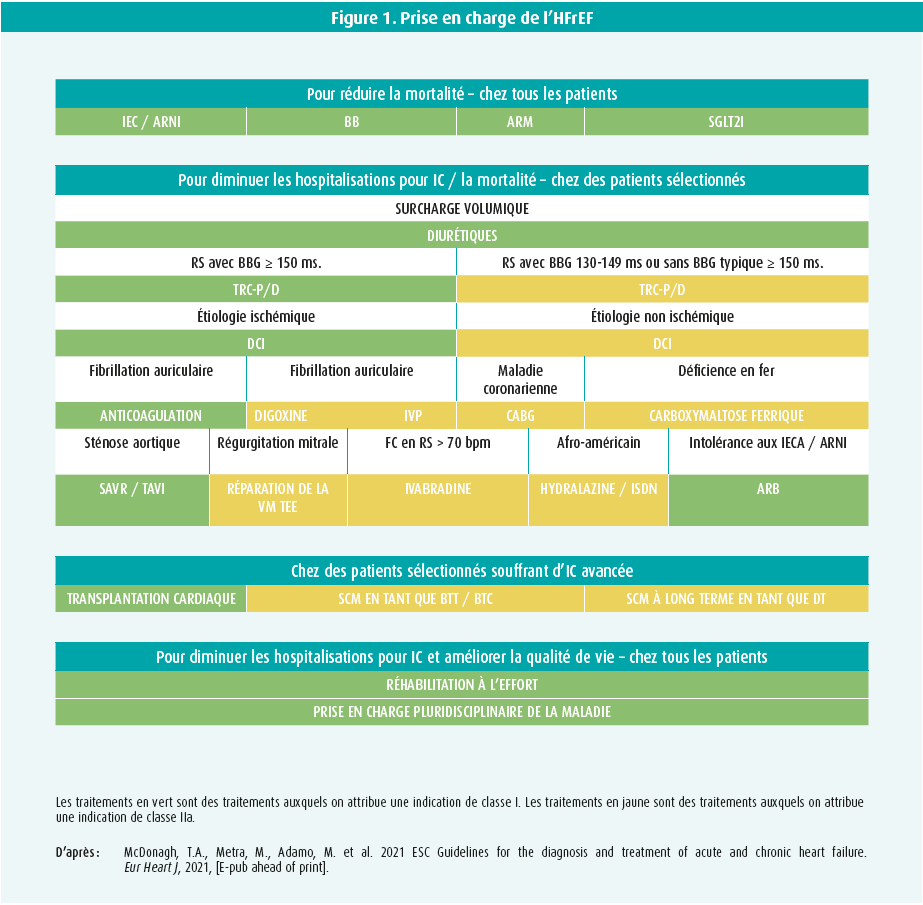
Par rapport à l'édition précédente des recommandations, le diagnostic de l'HFrEF n'a pas été modifié. Par contre, on note un changement important au niveau des pierres angulaires du traitement pharmacologique de l'HFrEF. Cette évolution est due à la découverte de nouvelles classes thérapeutiques et à l'expérience selon laquelle la combinaison précoce de différents types de classes ayant des modes d'action différents peut entraîner une diminution importante et précoce de la mortalité.2-4 Une combinaison précoce et la titration des inhibiteurs du système rénine-angiotensine-aldostérone (SRAA) au moyen d'inhibiteurs de l'enzyme de conversion de l'angiotensine (IEC) ou d'inhibiteurs du récepteur de l'angiotensine-néprilysine (ARNI) et d'antagonistes des récepteurs des minéralocorticoïdes (ARM), d'inhibiteurs du système adrénergique (ß-bloquants) et d'inhibiteurs du cotransporteur sodium-glucose de type 2 (SGLT2i) se voient donc attribuer une recommandation de classe I, susceptible de sauver des vies, chez tout patient atteint d'HFrEF symptomatique. Sur la base des données de l'étude PIONEER-HF, on opte également pour un ARNI en première ligne chez les patients naïfs d'IEC.5 En plus de l'association IEC/ARNI + ß-bloquants + ARM, il est recommandé d'initier un des deux SGLT2i ayant une efficacité prouvée en cas d'HFrEF (dapagliflozine ou empagliflozine). L'instauration de ce traitement est relativement simple puisque la dose initiale pour les deux molécules est de 10 mg et qu'aucune titration n'est nécessaire (bien qu'une diminution des diurétiques de l'anse soit souvent possible). En outre, les SGLT2i sont très bien tolérés. La combinaison de ces 4 classes de médicaments est également souvent appelée quadrithérapie. Chacune de ces classes entraîne une réduction de la mortalité, une réduction des hospitalisations pour insuffisance cardiaque et une amélioration des symptômes de l'insuffisance cardiaque. L'importance de la quadri-thérapie ne peut être surestimée, étant donné qu'il ne faut traiter que 4 patients pendant 2 ans pour sauver 1 vie. Outre la titration de la quadrithérapie de base, les recommandations préconisent également pour la première fois de phénotyper les patients atteints d'HFrEF et d'initier des traitements ciblés, sur la base de caractéristiques additionnelles de la maladie (figure 1). Ainsi, la recherche d'une carence martiale (recommandation de classe IC) permet d'identifier un patient ayant une indication thérapeutique de carboxymaltose ferrique (recommandation de classe IIa).6 En outre, il est désormais recommandé de recourir plus rapidement à un traitement de resynchronisation cardiaque (sans attendre l'effet des médicaments pendant des mois), car les médicaments n'améliorent que peu ou pas du tout la fonction cardiaque chez les personnes atteintes d'un BBG.
Diagnostic et traitement de l'HFmrEF et de l'HFpEF
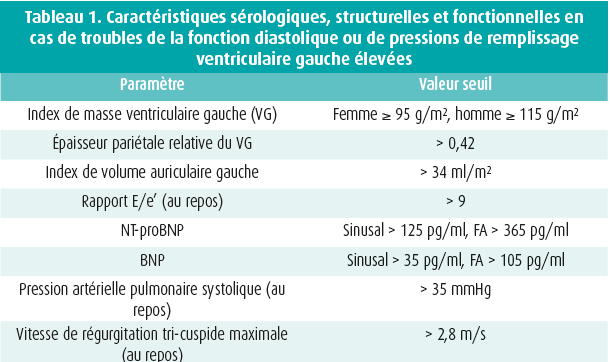
Dans les recommandations de 2016, on a introduit le terme 'HFmrEF' avec la description de l'époque, 'insuffisance cardiaque avec fraction d'éjection moyenne (41-49 %)' pour montrer que ces patients ont une fraction d'éjection ventriculaire gauche (FEVG) 'à mi-chemin' entre l'HFrEF (≤ 40 %) et l'HFpEF (≥ 50 %). En outre, un objectif supplémentaire de ces recommandations était d'obtenir plus d'informations sur ce groupe de patients en stimulant la réalisation d'études. À cet égard, les recommandations ont eu l'effet escompté, dans la mesure où elles ont permis de mieux comprendre les patients souffrant d'HFmrEF: en résumé, on peut dire que ce groupe de patients se comporte davantage comme les patients atteints d'HFrEF que d'HFpEF. Par conséquent, le changement de signification de l'HFmrEF, à interpréter comme une insuffisance cardiaque avec fraction d'éjection légèrement réduite, n'est pas totalement illogique. L'introduction de l'HFmrEF en 2016 (avec l'ancienne signification de l'époque) a conduit à une série d'analyses (post-hoc) de sous-groupes des études originales avec les IEC, les ARNI, les ß-bloquants, les ARM et les SGLT2i, se concentrant davantage sur une FEVG comprise entre 40 et 50 %. Ces analyses post-hoc ont montré que la quadrithérapie avec un IEC/ARNI (ou un antagoniste des récepteurs de l'angiotensine), des ß-bloquants, un ARM et un SGLT2i peut également être envisagée dans l'HFmrEF (recommandation de classe IIb), dans le but de réduire le critère d'évaluation combiné d'hospitalisations pour insuffisance cardiaque ou de mortalité cardiovasculaire. En ce qui concerne le diagnostic et le traitement de l'HFpEF, aucun changement majeur n'est intervenu dans cette édition (les diurétiques de l'anse restent indiqués pour traiter la congestion), mais la publication simultanée de l'étude EMPEROR-Preserved rend évidemment obsolète le paragraphe sur le traitement de l'HFpEF.7 Étant donné que l'étude EMPEROR-Preserved montre un effet bénéfique de l'empagliflozine 10 mg sur le critère d'évaluation combiné de mortalité cardiovasculaire et d'hospitalisations pour insuffisance cardiaque (déterminé par les hospitalisations pour insuffisance cardiaque), le diagnostic d'HFpEF est plus que jamais d'actualité. Les recommandations reconnaissent que le diagnostic de l'HFpEF est souvent complexe, et proposent une stratégie simple selon laquelle l'HFpEF peut être diagnostiquée en présence de:
- plaintes typiques et signes d'insuffisance cardiaque ;
- FEVG > 50 % ;
- anomalies biochimiques ou structurelles telles que décrites au tableau 1.
Cependant, tout médecin expérimenté sait que (surtout après un traitement par diurétiques de l'anse) le diagnostic n'est pas si simple et qu'il y a souvent des doutes résiduels. Pour cette raison, il est important que les unités de l'insuffisance cardiaque puissent réaliser des examens complémentaires et concluants (en fonction du profil et des souhaits du patient et d'éventuelles plaintes associées telles que l'angor), qui peuvent inclure l'hémodynamique au repos (pression capillaire pulmonaire ≥ 15 mmHg, ou pression télédiastolique ventriculaire gauche ≥ 16 mmHg) ou l'hémodynamique à l'effort, soit de manière non invasive au moyen d'une écho à l'effort (le test de stress diastolique est positif si E/e' ≥ 15) éventuellement associée à une ergospirométrie pour un meilleur phénotypage, soit de manière invasive sous la forme d'un test d'effort cardiopulmonaire invasif (iCPET).
Insuffisance cardiaque aiguë
La section sur l'insuffisance cardiaque aiguë a également été profondément remaniée dans les recommandations de 2021, et la classification en quadrants (chaud vs froid, humide vs sec) a été abandonnée au profit d'une classification basée sur la clinique dominante lorsque le patient arrive à l'hôpital, à savoir :
- insuffisance cardiaque aiguë décompensée ;
- oedème pulmonaire aigu ;
- défaillance cardiaque droite; et
- choc cardiogénique.
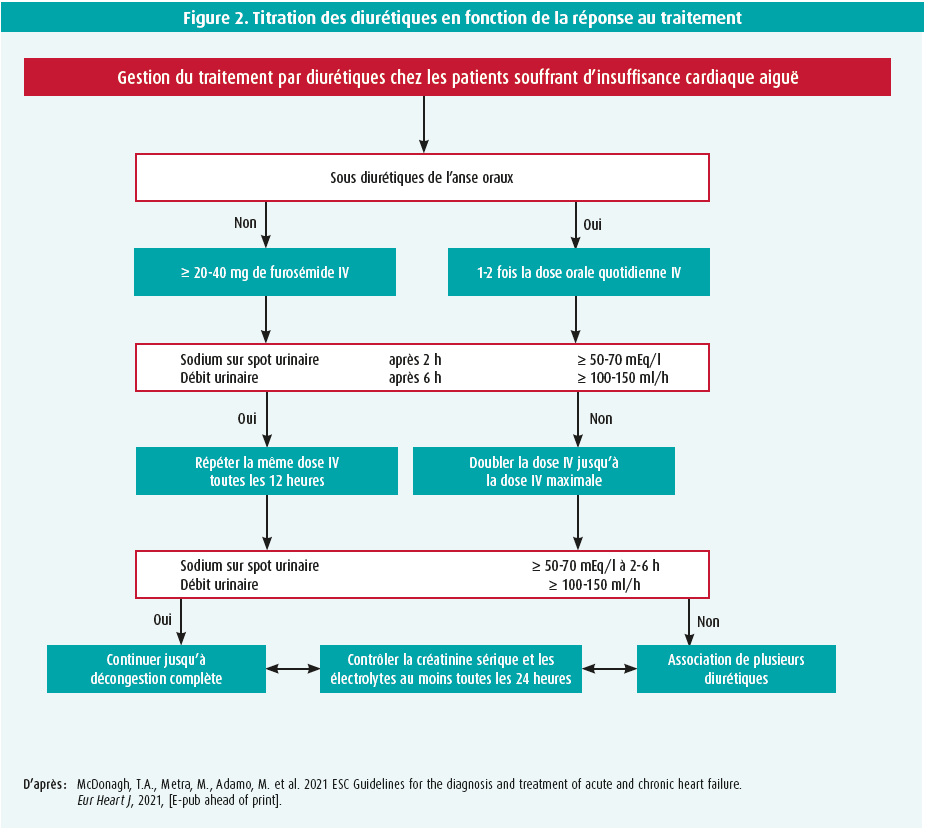
Le diagnostic structuré et le traitement différentiel de ces manifestations de l'insuffisance cardiaque aiguë ont déjà été résumés ces dernières années dans des documents de synthèse distincts très spécialisés, qui décrivent la prise en charge de manière plus détaillée.8-10 Cependant, la majorité des patients admis pour insuffisance cardiaque aiguë ont une insuffisance cardiaque aiguë décompensée pour laquelle les diurétiques constituent la pierre angulaire du traitement. À cet égard, les recommandations de 2021 suivent un récent document de synthèse du groupe de travail cardiorénal de la European Heart Failure Association (dirigé par les deux auteurs de cet article)10, qui stipule qu'en cas d'insuffisance cardiaque aiguë décompensée, la réponse au traitement diurétique instauré doit être évaluée (dosage de la natriurie et détermination du débit urinaire, figure 2), afin d'ajuster l'intensité ou la composition du traitement diurétique en conséquence. Il s'agit d'un changement majeur par rapport au passé, qui mérite une attention particulière de la part des professionnels de la santé, car il existe désormais une méthode de titration des diurétiques étayée par des recommandations. Il est également recommandé (classe I) que les patients atteints d'IC aiguë ne quittent l'hôpital qu'après la résolution de la congestion.
Comorbidités
Déjà en 2016, la section sur les comorbidités était la plus longue dans les recommandations, et elle s'est encore allongée en 2021, ce qui a même conduit à une subdivision en comorbidités cardiaques et non cardiaques. Cet article n'a pas pour but d'en faire une description détaillée, mais, par rapport aux recommandations précédentes, il y a beaucoup de nouvelles preuves au sujet de l'importance de la carence martiale dans l'HFrEF (principalement). La publication de l'étude AFFIRMAHF a fourni des données supplémentaires importantes au sujet du traitement de la carence martiale par carboxymaltose ferrique.6 Le traitement de la carence martiale est indiqué non seulement chez les patients souffrant d'insuffisance cardiaque symptomatique, ayant une FEVG < 45 %, pour améliorer les symptômes de l'insuffisance cardiaque, la tolérance à l'effort et la qualité de vie, mais aussi chez les patients souffrant d'insuffisance cardiaque symptomatique avec une FEVG allant jusqu'à 50 %, pour réduire le risque d'hospitalisation pour insuffisance cardiaque (recommandation de classe IIa dans les deux cas). Pour l'instant, il n'existe pas encore de preuves de l'effet du carboxymaltose ferrique intraveineux dans l'HFpEF. De plus, les résultats de l'étude IRONOUT-HF ont été inclus, qui montrent qu'il n'y a aucune place pour le fer oral.11 En outre, la section sur l'hyperkaliémie a été considérablement modifiée. De nouvelles données confirment la fréquence de l'hyperkaliémie (potassium > 5,5 mmol/l) et son association avec la mortalité. Les recommandations reconnaissent les nouvelles données sur le patiromère, un chélateur du potassium, et sa capacité à abaisser et à stabiliser le potassium, permettant ainsi de tolérer un ARM et d'en ajuster la dose. L'étude DIAMOND cherche actuellement à déterminer si cette diminution de la kaliémie et l'optimisation du traitement se traduiront également par une réduction de la mortalité.
Références
- McDonagh, T.A., Metra, M., Adamo, M. et al. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J, 2021, [E-pub ahead of print].
- McMurray, J.J., Packer, M., Desai, A.S. et al. Angiotensin-neprilysin inhibition versus enalapril in heart failure. N Engl J Med, 2014, 371 (11), 993-1004.
- McMurray, J.J.V., Solomon, S.D., Inzucchi, S.E. et al. Dapagliflozin in Patients with Heart Failure and Reduced Ejection Fraction. N Engl J Med, 2019, 381 (21), 1995-2008.
- Cardiovascular and Renal Outcomes with Empagliflozin in Heart Failure. N Engl J Med, 2020, 383 (15), 1413-1424.
- Velazquez, E.J., Morrow, D.A., DeVore, A.D. et al. Angiotensin-Neprilysin Inhibition in Acute Decompensated Heart Failure. N Engl J Med, 2019, 380 (6), 539-548.
- Ponikowski, P., Kirwan, B.A., Anker, S.D. et al. Ferric carboxymaltose for iron deficiency at discharge after acute heart failure: a multicentre, double-blind, randomised, controlled trial. The Lancet, 2020, 396 (10266), 1895-1904.
- Anker, S.D., Butler, J., Filippatos, G. et al. Empagliflozin in Heart Failure with a Preserved Ejection Fraction. N Engl J Med, 2021, [E-pub ahead of print].
- Chioncel, O., Parissis, J., Mebazaa, A. et al. Epidemiology, pathophysiology and contemporary management of cardiogenic shock - a position statement from the Heart Failure Association of the European Society of Cardiology. Eur J Heart Fail, 2020, 22 (8), 1315-1341.
- Gorter, T.M., van Veldhuisen, D.J., Bauersachs, J. et al. Right heart dysfunction and failure in heart failure with preserved ejection fraction: mechanisms and management. Position statement on behalf of the Heart Failure Association of the European Society of Cardiology. Eur J Heart Fail, 2018, 20 (1), 16-37.
- Mullens, W., Damman, K., Harjola, V.P. et al. The use of diuretics in heart failure with congestion - a position statement from the Heart Failure Association of the European Society of Cardiology. Eur J Heart Fail, 2019, 21 (2), 137-155.
- Lewis, G.D., Malhotra, R., Hernandez, A.F. et al. Effect of Oral Iron Repletion on Exercise Capacity in Patients With Heart Failure With Reduced Ejection Fraction and Iron Deficiency: The IRONOUT HF Randomized Clinical Trial. JAMA, 2017, 317 (19), 1958- 1966.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.