Ce symposium satellite a débuté par la description d'un patient typique souffrant de problèmes cardiovasculaires, que nous rencontrons tous les jours en pratique. Imaginez un patient d'âge moyen ayant des antécédents d'athérosclérose coronaire connue (mais n'ayant pas encore entraîné d'infarctus myocardique) depuis 11 ans. Malgré la stabilité de sa maladie coronarienne, ce patient courait toutefois un risque accru de mortalité cardiaque, d'infarctus myocardique ou d'accident vasculaire cérébral de 12,2 % dans un délai de 4 ans.1 Trois ans plus tard, on lui a diagnostiqué un diabète, ce qui augmentait de 27 % son risque d'événement cardiovasculaire grave (décès, infarctus myocardique ou accident vasculaire cérébral) par rapport aux non-diabétiques.2 Ce jour, soit bien des années plus tard, il consulte en raison de palpitations et d'un diagnostic de fibrillation auriculaire (FA). Ce symposium satellite a examiné comment nous pouvons protéger au mieux ce patient souffrant de problèmes cardiovasculaires.
How can we protect patients with atrial fibrillation and co-morbid diabetes from adverse outcomes?
Craig Coleman - Connecticut, États-Unis
Dans la première partie, Craig Coleman a fait référence à l'étude RIVA-DM de 2021, qui a spécifiquement inclus des patients souffrant de FA et de diabète. Une analyse en conditions réelles de l'Optum de-identified Electronic Health Record dataset de novembre 2010 à décembre 2019 inclus a montré que, par rapport à la warfarine, le rivaroxaban entraînait un nombre significativement plus faible d'événements cérébrovasculaires, d'embolies systémiques ou de décès vasculaires (hazard ratio de 0,91 avec un IC 95 % de 0,88-0,95).3 La différence en termes d'hémorragies majeures ou non majeures mais cliniquement pertinentes n'était pas statistiquement significative. Cependant, dans les catégories des seules hémorragies majeures et intracrâniennes, on a pu démontrer une différence statistiquement significative avec des hazard ratios respectifs de 0,80 et 0,72 (tableau 1).
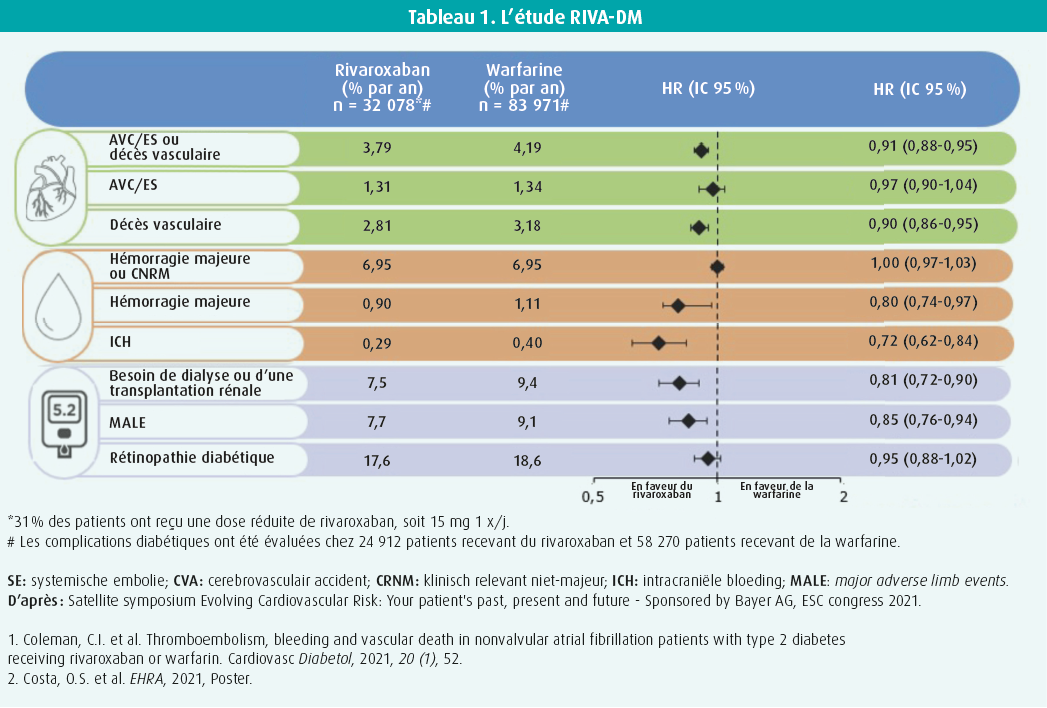
Ce qui rend l'étude RIVA-DM intéressante, c'est l'attention portée aux critères d'évaluation cliniquement pertinents qui sont spécifiquement importants pour les diabétiques. En effet, l'étude a également évalué les besoins de dialyse ou de transplantation rénale, les maladies vasculaires périphériques majeures et la rétinopathie diabétique. Les données de l'étude RIVA-DM plaidaient en faveur de l'utilisation de rivaroxaban au lieu de la warfarine en cas de FA non valvulaire (tableau 1). Comparativement à la warfarine, le rivaroxaban était associé à une réduction statistiquement significative de 20 % des besoins de dialyse ou de transplantation rénale, à une réduction significative de 15 % des vasculopathies périphériques majeures des membres et - bien que de manière non statistiquement significative - à une incidence moindre de rétinopathie diabétique.
Les résultats de l'étude RIVA-DM ont confirmé par des données concrètes ce qui avait déjà été suggéré dans l'étude ROCKET AF, dans laquelle le rivaroxaban a été comparé à la warfarine en cas de FA. À l'époque, le rivaroxaban s'est avéré non inférieur à la warfarine sur le plan de la prévention des événements cérébrovasculaires ou des embolies systémiques. Le rivaroxaban a été associé à moins d'hémorragies intracrâniennes et fatales.4 Des analyses de suivi axées sur les diabétiques souffrant de FA avaient déjà montré l'efficacité et la sécurité relatives similaires du rivaroxaban pour cette population de patients, comparativement à la warfarine.5 En 2019, Baker et al. ont conclu que, chez les patients souffrant de FA non valvulaire et de diabète de type 2, le rivaroxaban était associé à un risque moindre d'événements majeurs au niveau des membres, comme une ischémie aiguë des membres ou la nécessité d'une amputation.6 De même, chez les patients indemnes de FA mais présentant une vasculopathie périphérique connue, les NOAC auraient une place dans le traitement. À cet égard, on a fait référence à l'étude COMPASS, une étude randomisée contrôlée de 2018, dans laquelle le rivaroxaban à une dose de 2,5 mg 2x/jour en plus de l'acide acétylsalicylique entraînait une diminution de l'incidence d'ischémie aiguë des membres et de la nécessité d'une amputation, comparativement à l'acide acétylsalicylique en monothérapie. 7 Il semble donc que le rivaroxaban en tant que NOAC contribuerait non seulement à réduire en toute sécurité les complications typiques de la FA, mais qu'il aurait également un effet bénéfique sur les complications typiques du diabète chez les patients souffrant de FA.
What should we consider when managing stroke risk in patients with atrial fibrillation and kidney impairment?
Reinhold Kreutz - Berlin, Allemagne
Lors de la deuxième session du symposium satellite, Reinhold Kreutz a traité de la prise en charge de la FA et de l'insuffisance rénale. La relation entre la FA et l'insuffisance rénale chronique est bidirectionnelle, comme l'avait déjà suggéré l'étude observationnelle de Watanabe et al. en 2009. L'insuffisance rénale chronique est associée à l'hypertension et à une élévation de la pression auriculaire. Ces deux situations provoquent un stress mécanique sur l'oreillette, ce qui explique qu'elles sont des facteurs de risque pour la FA. Cependant, dans l'étude de Watanabe, l'insuffisance rénale chronique a été retenue comme un facteur de risque indépendant pour la FA. À l'inverse, on pensait que la FA joue un rôle dans le déclin de la fonction rénale en raison de thromboembolies, de l'athérosclérose et de la diminution du débit cardiaque.8
Dans une étude observationnelle, Yao et al. ont inclus plus de 9 700 patients souffrant de FA non valvulaire, chez qui ils ont comparé les NOAC par rapport à la warfarine. Les résultats furent une diminution de ≥ 30 % du débit de filtration glomérulaire estimé (DFGe), un doublement de la créatinine sérique, une défaillance rénale aiguë et une insuffisance rénale sur une période de 2 ans. Les résultats plaidaient en faveur de l'utilisation de rivaroxaban par rapport à la warfarine (tableau 2).9 Chez les patients présentant une insuffisance rénale préexistante, l'étude RELOADED a indiqué qu'un NOAC a un profil plus favorable que les antagonistes de la vitamine K classiques en ce qui concerne la survenue d'une défaillance rénale aiguë (HR 0,77, IC 95 % [0,58-1,01]) et d'une insuffisance rénale terminale (HR 0,27, IC 95 % [0,16- 0,43]).10
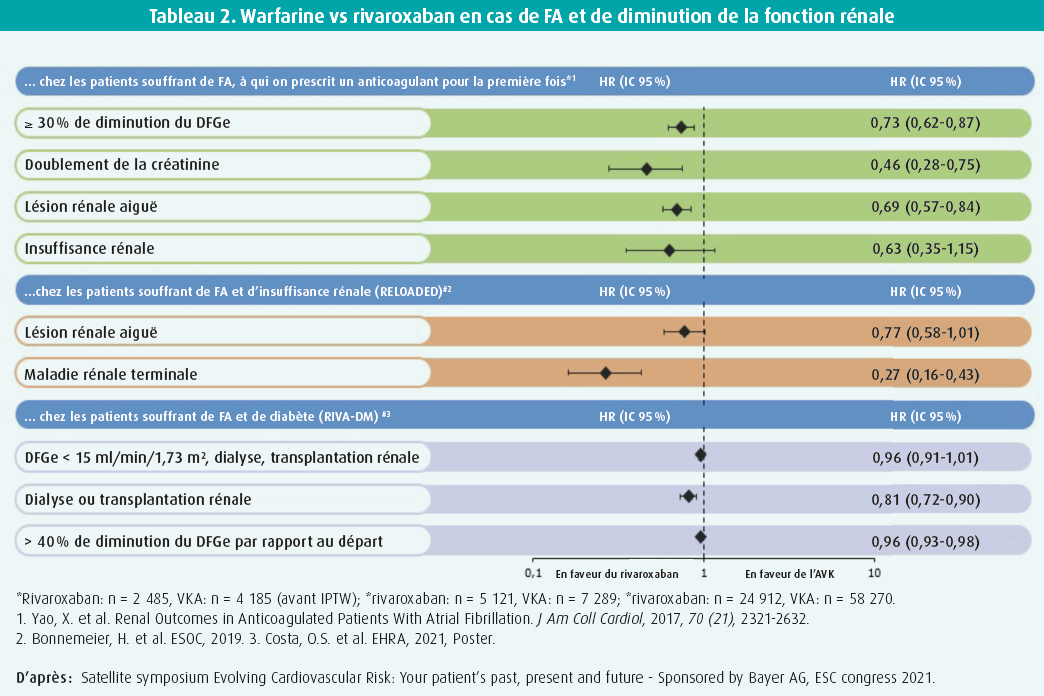
Enfin, l'étude XARENO a été commentée. Cette étude observationnelle multicentrique a inclus 1 600 patients souffrant de FA non valvulaire et d'insuffisance rénale chronique de stade IV (DFGe 15-49 ml/min/1,73 m2). Les patients ont été traités soit par rivaroxaban, soit par un antagoniste de la vitamine K, soit ils n'ont pas reçu d'anticoagulants (mais bien un traitement antiagrégant) pendant plus de 3 mois. Dans ce groupe de patients, les auteurs ont étudié l'évolution de la fonction rénale et les paramètres cliniques cardiovasculaires concrets et ils ont comparé les différents groupes de patients. Les résultats sont attendus prochainement.
How should we assess the benefits and risks to maintain protection in older patients with atrial fibrillation?
Rónán Collins - Dublin, Irlande
La troisième session portait sur la population âgée souffrant de FA. Rónán Collins a attiré notre attention sur l'évolution démographique avec le vieillissement de la population européenne. Environ 16 millions de patients de plus de 65 ans souffriront de FA d'ici 2060.11 Pour chaque tranche d'âge de 10 ans supplémentaire, le risque d'événement cérébrovasculaire augmente de 45 %.12 D'autre part, c'est précisément cette population âgée qui est plus sujette aux hémorragies. Ces hémorragies sous anticoagulants s'expliquent par une diminution de la fonction rénale (entraînant une plus grande accumulation des médicaments), un risque accru de chutes et, enfin, une plus grande fragilité (frailty).13, 14 Ici, comment garder un bon équilibre? On a affirmé que, stricto sensu, la fragilité, le risque accru de chutes et la démence ne sont pas des contre-indications absolues à l'instauration d'anticoagulants et d'une prévention des AVC.14 Toutefois, on a reconnu qu'en cas de fragilité sévère (p. ex. clinical frailty scale 7+) et d'espérance de vie limitée, il n'est pas toujours judicieux d'instaurer un anticoagulant oral en cas de FA. Chez les patients moins fragiles, cela reste recommandé, mais avec une surveillance étroite du poids, de la compliance et de la fonction rénale. Les chutes doivent être évitées grâce à une prise en charge pluridisciplinaire avec ergothérapie, kinésithérapie, etc. Les patients présentant un risque accru de chutes tireraient davantage de bénéfices d'un NOAC que d'antagonistes de la vitamine K.15, 16 Lors de l'exposé, on a suggéré d'augmenter la compliance chez les patients atteints de démence en choisissant autant que possible des médicaments à prise quotidienne unique17 et éventuellement en utilisant des aides digitales et la télémédecine, à l'avenir.
Références
- Bhatt, D.L., Eagle, K.A., Ohman, E.M., Hirsch, A.T., Goto, S., Mahoney, E.M. et al. Comparative determinants of 4-year cardiovascular event rates in stable outpatients at risk of or with atherothrombosis. JAMA, 2010, 304 (12), 1350- 1357.
- Cavender, M.A., Steg, P.G., Smith, S.C., Jr., Eagle, K., Ohman, E.M., Goto, S. et al. Impact of Diabetes Mellitus on Hospitalization for Heart Failure, Cardiovascular Events, and Death: Outcomes at 4 Years From the Reduction of Atherothrombosis for Continued Health (REACH) Registry. Circulation, 2015, 132 (10), 923-931.
- Coleman, C.I., Costa, O.S., Brescia, C.W., Vardar, B., Abdelgawwad, K., Sood, N. Thromboembolism, bleeding and vascular death in nonvalvular atrial fibrillation patients with type 2 diabetes receiving rivaroxaban or warfarin. Cardiovasc Diabetol, 2021, 20 (1), 52.
- Patel, M.R., Mahaffey, K.W., Garg, J., Pan, G., Singer, D.E., Hacke, W. et al. Rivaroxaban versus warfarin in nonvalvular atrial fibrillation. N Engl J Med, 2011, 365 (10), 883-891.
- Bansilal, S., Bloomgarden, Z., Halperin, J.L., Hellkamp, A.S., Lokhnygina, Y., Patel, M.R. et al. Efficacy and safety of rivaroxaban in patients with diabetes and nonvalvular atrial fibrillation: the Rivaroxaban Once-daily, Oral, Direct Factor Xa Inhibition Compared with Vitamin K Antagonism for Prevention of Stroke and Embolism Trial in Atrial Fibrillation (ROCKET AF Trial). Am Heart J, 2015, 170 (4), 675-82.e8.
- Baker, W.L., Beyer-Westendorf, J., Bunz, T.J., Eriksson, D., Meinecke, A.K., Sood, N.A. et al. Effectiveness and safety of rivaroxaban and warfarin for prevention of major adverse cardiovascular or limb events in patients with non-valvular atrial fibrillation and type 2 diabetes. Diabetes Obes Metab, 2019, 21 (9), 2107-2014.
- Anand, S.S., Bosch, J., Eikelboom, J.W., Connolly, S.J., Diaz, R., Widimsky, P. et al. Rivaroxaban with or without aspirin in patients with stable peripheral or carotid artery disease: an international, randomised, double-blind, placebo-controlled trial. The Lancet, 2018, 391 (10117), 219-229.
- Watanabe, H., Watanabe, T., Sasaki, S., Nagai, K., Roden, D.M., Aizawa, Y. Close bidirectional relationship between chronic kidney disease and atrial fibrillation: the Niigata preventive medicine study. Am Heart J, 2009, 158 (4), 629-636.
- Yao, X., Tangri, N., Gersh, B.J., Sangaralingham, L.R., Shah, N.D., Nath, K.A. et al. Renal Outcomes in Anticoagulated Patients With Atrial Fibrillation. J Am Coll Cardiol, 2017, 70 (21), 2621-2632.
- Kloss, S., Bonnemeier, H., Schemdt, N., Enders, D., Kreutez, R., Haeckl, D. Comparative safety and effectiveness of non-vitamin-K oral anticoagulants vs phenprocoumon in patients with non-valvular atrial fibrillation and renal disease - Results from the RELOADED study. European Stroke Organisation Conference (ESOC), 2019, AS25-066.
- Hindricks, G., Potpara, T., Dagres, N., Arbelo, E., Bax, J.J., Blomström-Lundqvist, C. et al. 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS): The Task Force for the diagnosis and management of atrial fibrillation of the European Society of Cardiology (ESC) Developed with the special contribution of the European Heart Rhythm Association (EHRA) of the ESC. Eur Heart J, 2021, 42 (5), 373-498.
- van Walraven, C., Hart, R.G., Connolly, S., Austin, P.C., Mant, J., Hobbs, F.D. et al. Effect of age on stroke prevention therapy in patients with atrial fibrillation: the atrial fibrillation investigators. Stroke, 2009, 40 (4), 1410-1416.
- Hylek, E.M., Evans-Molina, C., Shea, C., Henault, L.E., Regan, S. Major hemorrhage and tolerability of warfarin in the first year of therapy among elderly patients with atrial fibrillation. Circulation, 2007, 115 (21), 2689-2696.
- Steffel, J., Collins, R., Antz, M., Cornu, P., Desteghe, L., Haeusler, K.G. et al. 2021 European Heart Rhythm Association Practical Guide on the Use of Non-Vitamin K Antagonist Oral Anticoagulants in Patients with Atrial Fibrillation. Europace. 2021.
- Miao, B., Alberts, M.J., Bunz, T.J., Coleman, C.I. Safety and effectiveness of oral factor Xa inhibitors versus warfarin in nonvalvular atrial fibrillation patients at high-risk for falls. J Thromb Thrombolysis, 2019, 48 (3), 366-372.
- Steffel, J., Giugliano, R.P., Braunwald, E., Murphy, S.A., Mercuri, M., Choi, Y. et al. Edoxaban Versus Warfarin in Atrial Fibrillation Patients at Risk of Falling: ENGAGE AF-TIMI 48 Analysis. J Am Coll Cardiol, 2016, 68 (11), 1169-1178.
- Emren, S.V., Şenöz, O., Bilgin, M., Beton, O., Aslan, A., Taşkin, U. et al. Drug Adherence in Patients With Nonvalvular Atrial Fibrillation Taking Non-Vitamin K Antagonist Oral Anticoagulants in Turkey: NOAC-TR. Clin Appl Thromb Hemost, 2018, 24 (3), 525-531.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.