Compte rendu du congrès de l'ESC
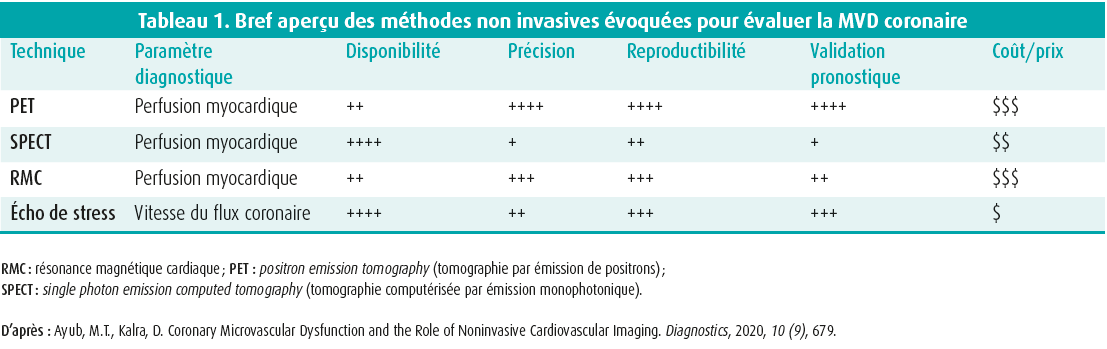
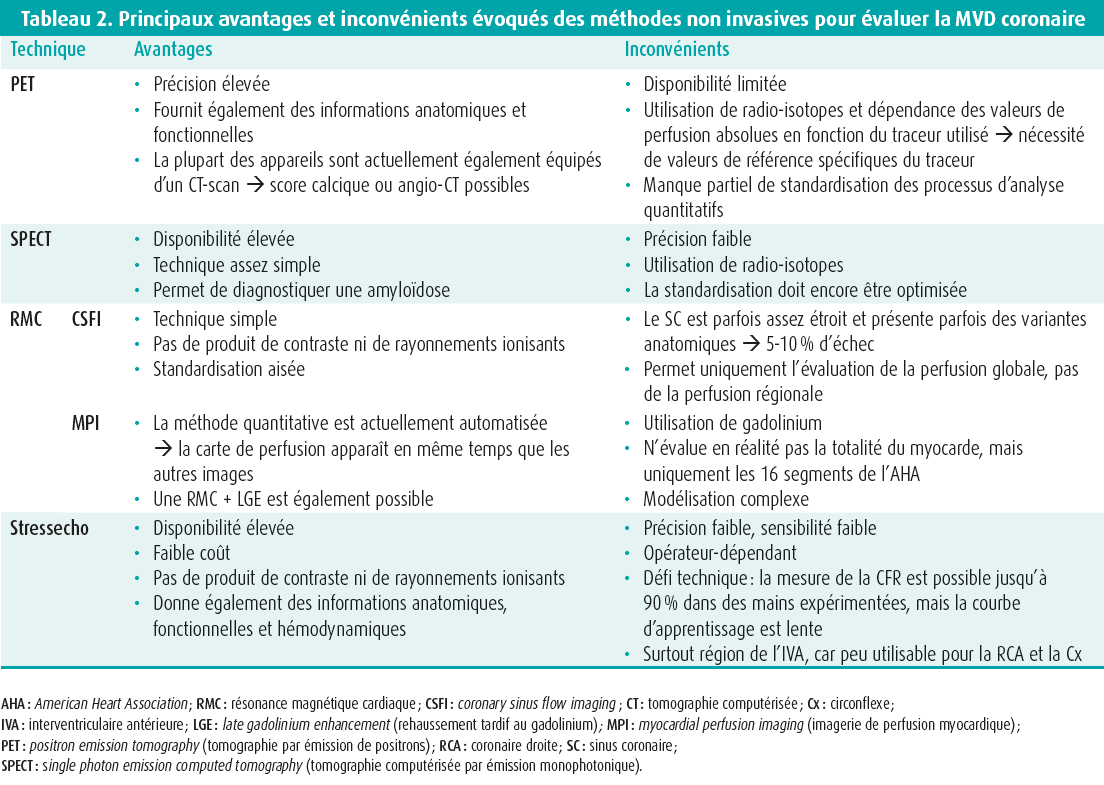
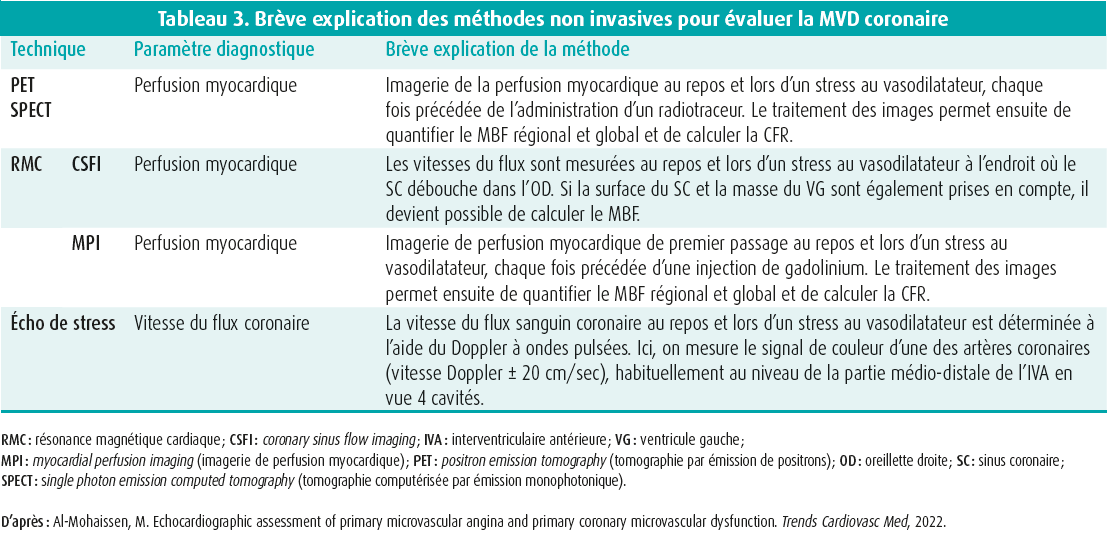
Cet exposé aborde un des plus grands défis en cardiologie : l'angor à coronaires saines. Quatre techniques d'imagerie utilisées pour mesurer la perfusion cardiaque sont présentées avec, pour chacune d'entre elles, ses points forts et ses limites (tableaux 1 et 2). Les méthodes sont brièvement expliquées au tableau 3.
La dysfonction microvasculaire (microvascular dysfunction [MBF]) a un impact épidémiologique et clinique majeur. Son pronostic est mauvais, et elle est également associée à des douleurs thoraciques persistantes, à une mauvaise qualité de vie et à des coûts plus élevés pour les soins de santé. La base physiopathologique de la MVD est extrêmement complexe, avec des changements à la fois structurels et fonctionnels, souvent même coexistants.
Il faut songer à une MVD chez les patients présentant des symptômes persistants (le plus souvent de l'angor à l'effort) et des tests fonctionnels non invasifs anormaux, mais avec des coronaires angiographiquement normales ou modérément sténosées (40-60 %). Selon les récentes recommandations de l'ESC1, un bilan invasif de la microcirculation doit être envisagé en pareil cas (recommandation IIa). Les examens non invasifs, plus précisément l'échocardiographie transthoracique de l'IVA, l'IRM et le PET scan sont également une option (recommandation IIb). Ces techniques examinent la perfusion myocardique (myocardial blood flow [MBF]) ou les vitesses du flux coronaire au repos et lors d'une situation de stress. Le rapport entre ces paramètres pendant un stress hyperémique (généralement induit par un vasodilatateur) et au repos est appelé réserve coronaire (coronary fow reserve [CFR]) et il constitue une mesure de la capacité de l'artère coronaire à se dilater en réponse à une demande métabolique accrue du myocarde. Une CFR < 2 est considérée comme anormale. Ici, il est important de noter qu'une CFR réduite n'est pas spécifique d'une MVD, mais qu'elle peut également être observée en cas de cardiomyopathies ou de sténose valvulaire aortique, entre autres.2
Un cas typique de MVD est donc le suivant : des coronaires tout à fait normales et non calcifiées, mais une perfusion réduite lors d'une situation de stress. Toutefois, dans la majorité des cas, il y a un chevauchement avec des coronaires épicardiques malades. Dans ce cas, toutes les régions sont mal perfusées lors du stress, et les conséquences sont plus graves que ce à quoi on pourrait s'attendre sur la seule base de sténoses visibles. De manière générale, on admet également que les patients présentant une MVD ont en moyenne un MBF global plus faible lors d'un stress ou une CFR plus faible par rapport aux sujets témoins sains, mais toujours plus élevés que les patients souffrant d'une coronaropathie.3-5 Bien évidemment, il y a beaucoup de chevauchement entre les groupes et, par conséquent, ceci est peu utilisable pour un patient individuel.
En outre, la CFR est également un marqueur important sur le plan pronostique. Ceci s'applique tant aux patients présentant une MVD stricte6-8 qu'à d'autres groupes de patients, par exemple les patients présentant une (suspicion de) coronaropathie9-11 ou les diabétiques.12
The gold standard: imaging MVD with PET
Juhani Knuuti - Turku, Finlande
En premier lieu, on a traité de la référence, à savoir le PET, qui est jusqu'à présent la technique non invasive la plus précise. Le PET permet traditionnellement de visualiser le flux sanguin relatif dans le coeur pour évaluer une maladie focale, mais il permet également d'analyser la fonction et les volumes du ventricule gauche (VG). En outre, la plupart des appareils actuels sont également équipés d'un CT scan. De ce fait, il est possible de calculer un score calcique ou de réaliser un angio-CT, ce qui permet une corrélation immédiate avec une maladie athéroscléreuse. Une des forces du PET est la possibilité de mesurer quantitativement le MBF absolu de manière globale pour le VG, mais aussi de manière régionale, par territoire de perfusion des coronaires. Deux inconvénients majeurs du PET sont sa disponibilité limitée, car seuls quelques centres disposent du traceur de perfusion, et l'expertise nécessaire pour cet examen. Il est également toujours nécessaire de disposer de valeurs de référence spécifiques des traceurs, étant donné qu'on obtiendra des valeurs de flux absolu légèrement différentes avec les modèles mathématiques des différents isotopes et traceurs. Il va de soi qu'il est plus cohérent de travailler avec la CFR, puisqu'il s'agit d'un ratio. Enfin, les processus d'analyse quantitative ne sont pas encore standardisés de manière optimale.
Imaging MVD with SPECT: ready for prime time?
Alessia Gimelli - Pise, Italie
Ensuite, on a discuté du SPECT, une technique d'imagerie plus courante et plus simple que le PET. Sa principale limite réside dans le fait que le traceur SPECT ne définit pas le MBF absolu aussi bien que les traceurs PET. Malgré tout, les résultats préliminaires montrent qu'il s'agit d'une technique utilisable pour évaluer le MBF absolu et la CFR13 et que les résultats obtenus avec les nouvelles caméras sont étroitement corrélés à ceux obtenus avec le PET.14-16 Cependant, la standardisation gagne encore à être optimisée pour cette technique également. En résumé, de plus amples données sont encore nécessaires pour étayer l'utilisation de cette technique en pratique clinique. Par ailleurs, le SPECT est également connu pour son utilité dans le diagnostic de l'amyloïdose.
The new kid on the block: imaging MVD with CMR
Sven Plein - Leeds, RU
En IRM, il existe deux principes permettant d'évaluer le MBF global : le CSFI (coronary sinus flow imaging) et le MPI (myocardial perfusion imaging).
Le CSFI est une technique assez simple lors de laquelle on examine indirectement le MBF. Ici, on mesure les vitesses de flux à l'endroit où le sinus coronaire (SC) débouche dans l'oreillette droite, en se basant sur le principe : « ce qui entre dans le myocarde doit aussi en sortir ». Les résultats correspondent assez bien à ceux du PET.17, 18 Cette technique n'utilise pas de produit de contraste ni de rayonnements ionisants. Par contre, le SC est parfois assez étroit, de sorte qu'il est parfois très difficile d'obtenir des images de qualité. En outre, certaines variantes anatomiques empêchent d'utiliser cette technique chez tout le monde. Un autre inconvénient majeur est que les différences de perfusion régionales ne peuvent être détectées et qu'aucune corrélation n'est possible avec une maladie épicardique.
La MPI fonctionne de manière très similaire au PET et au SPECT, mais avec du gadolinium comme traceur. Ainsi, cette technique permet également de visualiser les modifications dynamiques du MBF pour évaluer la maladie coronarienne. En outre, certaines publications montrent qu'il est possible de détecter une MVD en évaluant le gradient endo-épicardique, même si aucune étude n'a encore démontré la fiabilité de cette méthode. Comme pour le PET et le SPECT, ceci est naturellement possible par des mesures quantitatives du MBF - tant global que régional - et de la CFR. Grâce à de nouvelles méthodes et à une standardisation, l'analyse quantitative se fait aujourd'hui automatiquement pendant l'examen et la carte de perfusion apparaît à côté des autres images.19 Un autre avantage de cette technique est la combinaison possible avec d'autres utilisations de l'IRM, telles que le rehaussement tardif au gadolinium. La MPI a également déjà été validée comparativement au PET.20
Dans la pratique, comment le MBF et la CFR sont-ils interprétés avec ces techniques ?
En cas de rehaussement inhomogène ou de différences régionales de CFR, il faut penser à une maladie coronarienne épicardique. En cas de diminution homogène du rehaussement ou de CFR réduite, il y a plusieurs options : le stress pour le patient n'était pas maximal, il y a une MVD ou une maladie de 3 vaisseaux (MTV). Avec sa haute résolution spatiale, la RMC permet de distinguer une MTV d'une MVD, étant donné que l'aspect est plus moucheté en cas de MTV. Il va de soi qu'une MTV et une MVD peuvent coexister.
How to assess MVD with stress echocardiography
Luna Gargani - Pise, Italie
La dernière technique abordée est l'échocardiographie de stress. Ici, il est recommandé d'examiner tant la CFR au niveau de l'IVA médio-distale que la contractilité régionale.21 Plusieurs agents de stress peuvent être utilisés ici, généralement des vasodilatateurs (le plus souvent du dipyridamole ou de l'adénosine), mais la dobutamine ou un effort physique sont également une option. Dans un cas typique de MVD isolée, le coeur répond normalement au stress, avec une hypercinétique régionale et globale du VG et une CFR réduite. Une des principales limitations est que la CFR échoguidée n'est anormale que dans 20 % des cas, de sorte que la sensibilité est très faible. En outre, 10 % des patients présentant une MVD isolée auront quand même des anomalies régionales du mouvement de la paroi.
Une autre difficulté réside dans le fait qu'une réponse normale au stress avec une CFR réduite n'est pas spécifique d'une MVD, mais qu'on peut également l'observer chez des patients souffrant d'une maladie coronarienne légère à modérée, par exemple. En outre, cette technique est opérateur-dépendante et techniquement difficile. Les principaux avantages de l'écho de stress sont sa disponibilité élevée, son faible coût et l'absence de rayonnements ionisants. Elle peut également fournir des informations sur l'anatomie et l'hémodynamique. L'évaluation de la CFR et du mouvement régional de la paroi du VG, en plus de l'échographie pulmonaire, entre autres, sont inclus dans un protocole intégré d'écho de stress, mieux connu sous le nom de protocole ABCDE, dont les scores sont prédictifs de la mortalité.22 Récemment, on a également publié une étude qui utilise la déformation circonférentielle globale en cas d'écho de stress au dipyridamole comme outil de détection de la MVD.23
Conclusion
Marcello Di Carli (Boston) a encore pointé 2 messages importants. Tout d'abord, la MVD est souvent associée à une athéromatose coronaire, et l'athéromatose diffuse non obstructive peut en soi être une cause d'ischémie myocardique et de symptômes. En outre, la présence d'une athéromatose coronaire peut être importante pour le traitement médicamenteux du patient, en particulier l'indication de la prise d'aspirine et les objectifs en matière de LDL. Ici, le CT a une importante valeur ajoutée en ce qui concerne la quantification de l'athéromatose coronaire. Deuxièmement, une limitation importante des techniques d'imagerie non invasive susmentionnées est que les troubles vasomoteurs de la circulation épicardique ou microvasculaire ne peuvent être étudiés simultanément. Chez un patient symptomatique ayant une CFR non invasive normale, il faut se demander si un vasospasme n'est pas la cause des symptômes. Un protocole invasif avec injection intracoronaire d'acétylcholine ou un traitement empirique avec des antagonistes calciques sont alors des options possibles.
Références
- Knuuti, J., Wijns, W., Saraste, A., Capodanno, D., Barbato, E., Funck-Brentano, C. et al. 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J, 2020, 41 (3), 407-477.
- Dimitrow, P.P., M. Galderisi, M., Rigo, F. The non-invasive documentation of coronary microcirculation impairment: role of transthoracic echocardiography. Cardiovasc Ultrasound, 2005, 3, 18.
- Gyllenhammar, T., Carlsson, M., Jögi, J., Arheden, H., Engblon, H. Myocardial perfusion by CMR coronary sinus flow shows sex differences and lowered perfusion at stress in patients with suspected microvascular angina. Clin Physiol Funct Imaging, 2022, 42 (3), 208-219.
- Kotecha, T., Martinez-Naharro, A., Boldrini, M., Knight, D., Hawkins, P., Kalra, S. et al. Automated Pixel-Wise Quantitative Myocardial Perfusion Mapping by CMR to Detect Obstructive Coronary Artery Disease and Coronary Microvascular Dysfunction: Validation Against Invasive Coronary Physiology. JACC Cardiovasc Imaging, 2019, 12 (10), 1958-1969.
- Cortigiani, L., Rigo, F., Gherardi, S., Bovenzi, F., Molinaro, S., Picano, E. et al. Prognostic implication of Doppler echocardiographic derived coronary flow reserve in patients with left bundle branch block. Eur Heart J, 2013, 34 (5), 364-373.
- Sicari, R. Rigo, F., Cortigiani, L., Gherardi, S., Galderisi, M., Picano, E. et al. Additive prognostic value of coronary flow reserve in patients with chest pain syndrome and normal or near-normal coronary arteries. Am J Cardiol, 2009, 103 (5), 626-631.
- Schroder, J., Michelsen, M.M., Mygind, N.D., Suhrs, H.E., Bove, K.B. et al. Coronary flow velocity reserve predicts adverse prognosis in women with angina and no obstructive coronary artery disease: results from the iPOWER study. Eur Heart J, 2021, 42 (3), 228-239.
- Zavadovsky, K.V., Vorobyeva, D.A., Mochula, O.V., Mochula, A.V., Maltseva, A.N., Bayev, A.E. et al. Myocardial Blood Flow and Flow Reserve in Patients With Acute Myocardial Infarction and Obstructive and Non- Obstructive Coronary Arteries: CZT SPECT Study. Frontiers in Nuclear Medicine, 2022, 2.
- Knott, K.D., Seraphim, A., Augusto, J.B., Xue, H., Chacko, L., Aung, N. et al. The Prognostic Significance of Quantitative Myocardial Perfusion: An Artificial Intelligence-Based Approach Using Perfusion Mapping. Circulation, 2020, 141 (16), 1282-1291.
- Harjulahti, E., Maaniitty, T., Nammas, W., Stenström, L., Biancari, F., Bax, J.J. et al. Global and segmental absolute stress myocardial blood flow in prediction of cardiac events: [15O] water positron emission tomography study. Eur J Nucl Med Mol Imaging, 2021, 48 (5), 1434-1444.
- Indorkar, R., Kwong, R.Y., Romano, S., White, B.R., Chia, R.C., Trybula, M. et al. Global Coronary Flow Reserve Measured During Stress Cardiac Magnetic Resonance Imaging Is an Independent Predictor of Adverse Cardiovascular Events. JACC Cardiovasc Imaging, 2019, 12 (8 Pt 2), 1686-1695.
- Murthy, V.L., Naya, M., Foster, C.R., Gaber, M., Hainer, J., Klein, J. et al. Association between coronary vascular dysfunction and cardiac mortality in patients with and without diabetes mellitus. Circulation, 2012, 126 (15), 1858-1868.
- Ben-Haim, S., Murthy, V.L., Breault, C., Allie, R., Sitek, A., Roth, N. et al. Quantification of Myocardial Perfusion Reserve Using Dynamic SPECT Imaging in Humans: A Feasibility Study. J Nucl Med, 2013, 54 (6), 873-879.
- Nkoulou, R., Fuchs, T.A., Pazhenkottil, A.P., Kuest, S.M., Ghadri, J.R., Stehli, J. et al. Absolute Myocardial Blood Flow and Flow Reserve Assessed by Gated SPECT with Cadmium-Zinc-Telluride Detectors Using 99mTc-Tetrofosmin: Head-to-Head Comparison with 13N-Ammonia PET. J Nucl Med, 2016, 57 (12), 1887-1892.
- Agostini, D., Roule, V., Nganoa, C., Roth, N., Baavour, R., Parienti, J-J. et al. First validation of myocardial flow reserve assessed by dynamic 99mTc-sestamibi CZT-SPECT camera: head to head comparison with 15O-water PET and fractional flow reserve in patients with suspected coronary artery disease. The WATERDAY study. Eur J Nucl Med Mol Imaging, 2018, 45 (7), 1079-1090.
- de Souza, A., Harms, H.J., Martell, L., Bibbo, C., Harrington, M., Sullivan, K. et al. Accuracy and Reproducibility of Myocardial Blood Flow Quantification by Single Photon Emission Computed Tomography Imaging in Patients With Known or Suspected Coronary Artery Disease. Circ Cardiovasc Imaging, 2022, 15 (6), e013987.
- Schwitter, J., DeMarco, T., von Schulthess, G.K., Jörg, M.C., Arheden, H., Rühm, S. et al. Magnetic resonance-based assessment of global coronary flow and flow reserve and its relation to left ventricular functional parameters: a comparison with positron emission tomography. Circulation, 2000, 101 (23), 2696-2702.
- Koskenvuo, J.W., Hartiala, J.J., Knuuti, J., Sakuma, H., Toikka, J.O., Komu, M., Saraste, M., Nieme, P. et al. Assessing coronary sinus blood flow in patients with coronary artery disease: a comparison of phase-contrast MR imaging with positron emission tomography. AJR Am J Roentgenol, 2001, 177 (5), 1161-1166.
- Xue, H., Brown, L.A.E., Nielles-Vallespin, S., Plein, S., Kellman, P. et al. Automatic in-line quantitative myocardial perfusion mapping: Processing algorithm and implementation. Magn Reson Med, 2020, 83 (2), 712-730.
- Engblom, H., Xue, H., Akil, S., Carlsson, M., Hindorf, C., Oddstig, J. et al. Fully quantitative cardiovascular magnetic resonance myocardial perfusion ready for clinical use: a comparison between cardiovascular magnetic resonance imaging and positron emission tomography. J Cardiovasc Magn Reson, 2017, 19 (1), 78.
- Sicari, R., Nihoyannopoulos, P., Evangelista, A., Kasprzak, J., Lancellotti, P., Poldermans, D. et al. Stress Echocardiography Expert Consensus Statement--Executive Summary: European Association of Echocardiography (EAE) (a registered branch of the ESC). Eur Heart J, 2009, 30 (3), 278-289.
- Ciampi, Q., Zagatina, A., Cortigiani, L., Wierzbowska-Drabik, K., Kasprzak, J.D., Haberka, M. et al. Prognostic value of stress echocardiography assessed by the ABCDE protocol. Eur Heart J, 2021, 42 (37), 3869-3878.
- Mandoli, G.E., Cameli, M., Minardi, S., Crudele, F., Lunghetti, S., Mondillo, S. et al. Layer-specific strain in dipyridamole stress echo: A new tool for the diagnosis of microvascular angina. Echocardiography, 2018, 35 (12), 2005-2013.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.