Il est clairement établi que l'hypertension artérielle est une cause majeure de morbi-mortalité cardiovasculaire. En dépit des avantages potentiels d'un traitement antihypertenseur, sa mise en oeuvre pratique laisse toujours à désirer. Il y a quelques mois, le European Meeting of Hypertension and Cardiovascular Protection s'est tenu à Milan. Cet article résume la courte session consacrée aux défis à relever pour combler le fossé entre des recommandations ambitieuses sur papier et la pratique clinique quotidienne.
à quelle fréquence faut-il utiliser la triple association ?
S. Masi - Italie
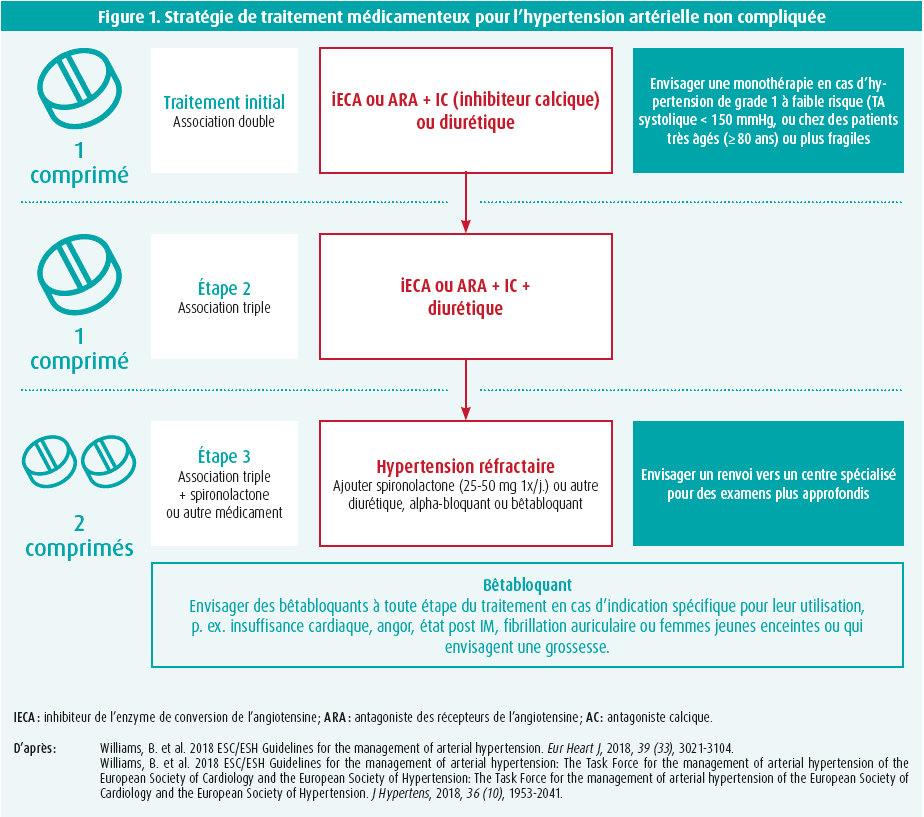
Selon l'algorithme figurant dans les recommandations européennes pour l'Hypertension de 2018 (figure 1), l'utilisation d'une triple association de différentes classes médicamenteuses est recommandée dès la deuxième étape.1 Il est de plus en plus évident que l'ajout d'une classe médicamenteuse supplémentaire présente des avantages par rapport à l'augmentation de la dose d'un médicament. Ceci est dû aux effets synergiques, tandis que les effets indésirables restent sous contrôle.2, 3 De plus, les études montrent que cela permet de contrôler la pression artérielle plus rapidement, en moyenne dans les 6 semaines suivant le début de la trithérapie, et que cette stratégie semble sûre.4,5 En outre, l'instauration précoce d'une trithérapie entraîne une diminution de la mortalité cardiovasculaire.6 Toutefois, ces effets positifs sont en partie annulés par une diminution de la compliance thérapeutique des patients, ce qu'on peut éviter en combinant les différentes classes de médicaments en un seul comprimé.7-9 Le nombre de patients souffrant d'hypertension artérielle résistante sous trithérapie est très limité (estimé à moins de 10-15 %), ce qui explique également la lenteur du recrutement des patients dans les études de dénervation rénale, surtout lorsque la pression artérielle en dehors de l'hôpital (mesures à domicile) est utilisée comme critère d'inclusion.10
Au-delà de l'algorithme: quelle combinaison choisir ?
H. Strauss - Canada
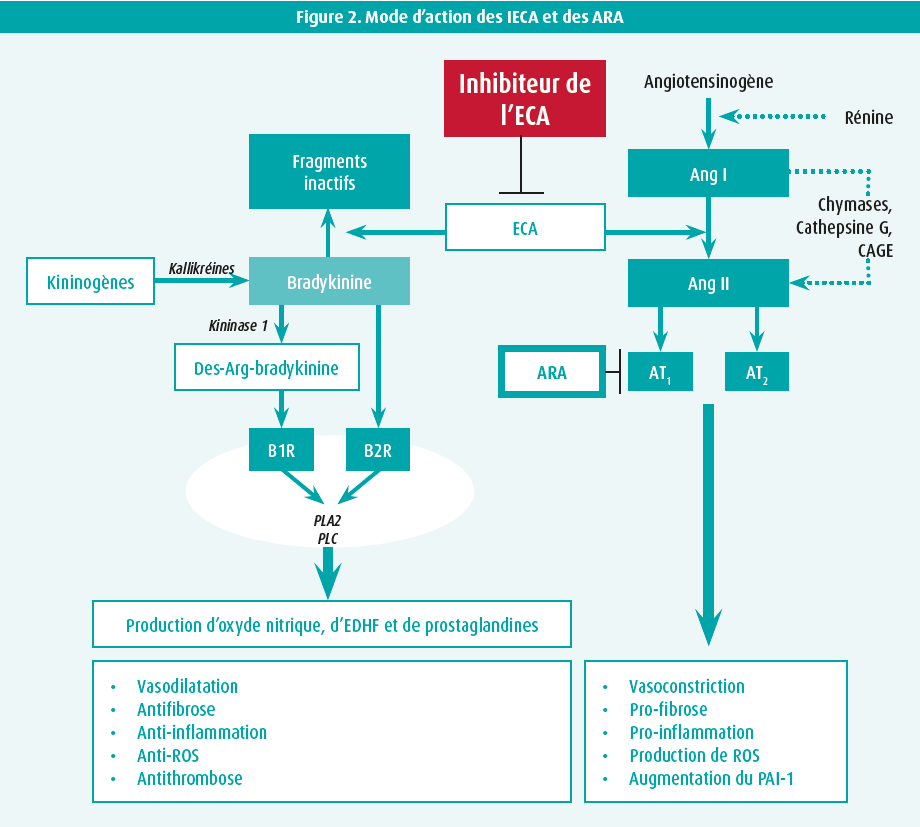
L'algorithme présenté à la figure 1 montre que l'inhibition du SRAA, sous la forme d'antagonistes des récepteurs de l'angiotensine (ARA) ou d'inhibiteurs de l'enzyme de conversion de l'angiotensine (IECA), est la pierre angulaire du traitement et qu'elle peut facilement être combinée avec un antagoniste calcique (AC) à longue durée d'action ou un diurétique thiazidique. Quel inhibiteur de l'ECA ou ARA spécifique faut-il privilégier ? L'introduction des inhibiteurs de l'ECA remonte à 1987, lorsque l'énalapril s'est avéré efficace chez des patients souffrant d'insuffisance cardiaque congestive sévère dans l'étude CONSENSUS11, rapidement suivie par des données détaillées concernant leur puissant effet sur l'hypertension artérielle chez les patients présentant un profil de risque cardiovasculaire accru dans l'étude HOPE12 pour le ramipril et dans l'étude EUROPA13 pour le périndopril. Les ARA sont arrivés sur le marché environ 15 ans plus tard. Il n'existe pas d'études convaincantes démontrant l'efficacité des ARA chez les patients souffrant d'insuffisance cardiaque, contrairement à leur efficacité dans l'hypertension artérielle. Les ARA agissent plus en aval dans le SRAA, en bloquant sélectivement le récepteur de type 1 de l'angiotensine II (AT1), sans toucher au mécanisme de la bradykinine. De ce fait, les ARA ne provoquent pas de toux, un effet indésirable fréquent avec les inhibiteurs de l'ECA, qui est dû à une diminution de la dégradation de la bradykinine. Cependant, l'inhibition de la dégradation de la bradykinine présente également des avantages, comme l'illustre la figure 2, ce qui explique probablement pourquoi les inhibiteurs de l'ECA disposent d'une base factuelle légèrement plus solide que les ARA.14 Toutefois, cette affirmation reste provocante, étant donné qu'il n'existe pas de données comparatives directes. Ces différences sont étayées par des études observationnelles de grande qualité, même si elles ne sont pas exemptes de biais ou de partialité.
Références
- Williams, B., Mancia, G., Spiering, W., Rosei, E.A., Azizi, M., Burnier, M. et al. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J, 2018, 39 (33), 3021-3104.
- Tóth, K. Antihypertensive efficacy of triple combination perindopril/indapamide plus amlodipine in high-risk hypertensives: results of the PIANIST study (Perindopril-Indapamide plus AmlodipiNe in high rISk hyperTensive patients). Am J Cardiovasc Drugs, 2014, 14 (2), 137-145.
- Derington, C.G., King, J.B., Herrick, J.S., Shimbo, D., Kronish, I.M., Saseen, J.J. et al. Trends in Antihypertensive Medication Monotherapy and Combination Use Among US Adults, National Health and Nutrition Examination Survey 2005-2016. Hypertension, 2020, 75 (4), 973-981.
- Salam, A., Kanukula, R., Atkins, E., Wang, X., Islam, S., Kishore, S.P. et al. Efficacy and safety of dual combination therapy of blood pressure-lowering drugs as initial treatment for hypertension: a systematic review and meta-analysis of randomized controlled trials. J Hypertens, 2019, 37 (9), 1768-1774.
- Webster, R., Salam, A., De Silva, H.A., Selak, V., Stepien, S., Rajapakse, S. et al. Fixed Low-Dose Triple Combination Antihypertensive Medication vs Usual Care for Blood Pressure Control in Patients With Mild to Moderate Hypertension in Sri Lanka: A Randomized Clinical Trial. JAMA, 2018, 320 (6), 566-579.
- Chalmers, J., Arima, H., Woodward, M., Mancia, G., Poulter, N., Hirakawa, Y. et al. Effects of combination of perindopril, indapamide, and calcium channel blockers in patients with type 2 diabetes mellitus: results from the Action In Diabetes and Vascular Disease: Preterax and Diamicron Controlled Evaluation (ADVANCE) trial. Hypertension, 2014, 63 (2), 259-264.
- Borghi, C., Di Micoli, A., Fiorini, G. Is the First Cut Always the Deepest? Hypertension, 2023, 80 (6), 1180-1182.
- McNaughton, C.D., Brown, N.J., Rothman, R.L., Liu, D., Kabagambe, E.K., Levy, P.D. et al. Systolic Blood Pressure and Biochemical Assessment of Adherence: A Cross-Sectional Analysis in the Emergency Department. Hypertension, 2017, 70 (2), 307-314.
- Gupta, P., Patel, P., Štrauch, B., Lai, F.Y., Akbarov, A., Marešová, V. et al. Risk Factors for Nonadherence to Antihypertensive Treatment. Hypertension, 2017, 69 (6), 1113-1120.
- Azizi, M., Sanghvi, K., Saxena, M., Gosse, P., Reilly, J.P., Levy, T. et al. Ultrasound renal denervation for hypertension resistant to a triple medication pill (RADIANCE-HTN-TRIO): a randomised, multicentre, single-blind, sham-controlled trial. The Lancet, 2021, 397 (10293), 2476-2486.
- CONSENSUS Trial Study Group. Effects of enalapril on mortality in severe congestive heart failure. Results of the Cooperative North Scandinavian Enalapril Survival Study (CONSENSUS). N Engl J Med, 1987, 316 (23), 1429-1435.
- Yusuf, S., Sleight, P. Pogue, J., Bosch, J., Davies, R., Dagenais, G. Effects of an Angiotensin-Converting-Enzyme Inhibitor, Ramipril, on Cardiovascular Events in High-Risk Patients. N Engl J Med, 2000, 342 (3), 145-153.
- Fox, K.M., Bertrand, M., Ferrari, R., Remme, W.J., Simoons, M.L., Simoons, M. et al. Efficacy of perindopril in reduction of cardiovascular events among patients with stable coronary artery disease: Randomised, double-blind, placebo-controlled, multicentre trial (the EUROPA study). The Lancet, 2003, 362 (9386), 782-788.
- Agodoa, L., Anderson, C., Asseibergs, F., Baigent, C., Black, H., Brenner, B. et al. Blood pressure-dependent and independent effects of agents that inhibit the renin-angiotensin system. J Hypertens, 2007, 25 (5), 951-958.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.