ESC congress 2016, 28 augustus, Rome
In deze sessie werden voor het eerst de resultaten gepresenteerd van enkele belangrijke studies omtrent innovatieve behandelingen in hartfalenpatiënten.
DANISH-studie
Prof. dr. Lars Køber van het Rigshospitalet in Kopenhagen presenteerde de resultaten van de DANISH-studie,1 een Deense gerandomiseerde gecontroleerde studie die de efficaciteit in mortaliteitsreductie van ICD-implantatie bij patiënten met niet-ischemisch hartfalen onderzocht.
Volgens de huidige guidelines geldt er een klasse I-aanbeveling met bewijsniveau B om bij patiënten met niet-ischemische cardiomyopathie (NICMP) met een LVEF ≤ 35 % en symptomatisch hartfalen (NYHA klasse II-III) ondanks minstens 3 maanden optimale medicamenteuze therapie, een ICD te implanteren om het risico op plotse dood en mortaliteit te reduceren.2 Deze aanbeveling voor primaire preventie is echter gebaseerd op kleine tot middelgrote studies met een neutrale outcome (AMIOVIRT,3 DEFINITE4) en subgroepanalyses van grotere studies (SCD-HeFT,5 COMPANION6). Bovendien is de medicamenteuze behandeling van deze patiënten sterk verbeterd sinds de landmark-ICD-studies waarop deze aanbevelingen gebaseerd zijn. Ook kon nog geen enkele studie hardmaken dat implantatie van een defibrillator een betere outcome voor mortaliteit biedt bij patiënten die met cardiale resynchronisatietherapie (CRT) behandeld worden.6
De DANISH-studie onderzocht of ICD-implantatie in deze populatie met NICMP, optimale moderne hartfalenmedicatie en optimaal gebruik van CRT echt tot een mortaliteitsreductie leidt. Inclusiecriteria waren patiënten met symptomatisch hartfalen op basis van NICMP met een LVEF ≤ 35 %, NYHA klasse II of III (of IV indien gepland voor CRT), optimale medicamenteuze behandeling en licht gestegen NTproBNP- waarden (> 200 pg/ml). 1 116 patiënten werden geïncludeerd van wie een groot aandeel behandeld werd met CRT (645/1116, 58 %). De medicamenteuze behandeling was optimaal, met inname van ACE-inhibitoren/sartanen, bètablokkers en aldosteronantagonisten door respectievelijk 96, 92 en 59 % van de patiënten. Na stratificatie voor CRT-behandeling werden patiënten 1:1 gerandomiseerd naar ofwel de ICD- of de controlegroep. De mediane followup bedroeg 67 maanden. Het primaire eindpunt van de studie was de all-cause mortaliteit; de secundaire eindpunten waren de cardiovasculaire mortaliteit en plotse dood.
ICD-implantatie leidde in deze studie niet tot een significante reductie van de all-cause mortaliteit (HR 0,87 [0,68- 1,12], p = 0,28) en ook wat betreft de cardiovasculaire mortaliteit was er geen significant verschil (HR 0,77 [0,57-1,05, p = 0,10] (figuur 1). Het risico op plotse dood werd volgens verwachting ook in deze patiëntenpopulatie significant gereduceerd door ICD-implantatie (HR 0,50 [0,31-0,82], p = 0,005). In 17 % van de patiënten met een ICD werd ventrikeltachycardie beëindigd door antitachypacing en 11 % van de ICD-patiënten kreeg een appropriate shock voor kamertachycardie of -fibrillatie. In de subgroepen met en zonder CRT afzonderlijk was er evenmin een significant verschil tussen de ICD- en de controlegroep voor zowel het primaire eindpunt als de secundaire eindpunten. De subgroepanalyses toonden slechts voor 1 patiëntensubgroep een significant voordeel voor de ICD, met reductie van de all-cause mortaliteit, namelijk voor jongere patiënten (< 59-jarige leeftijd).
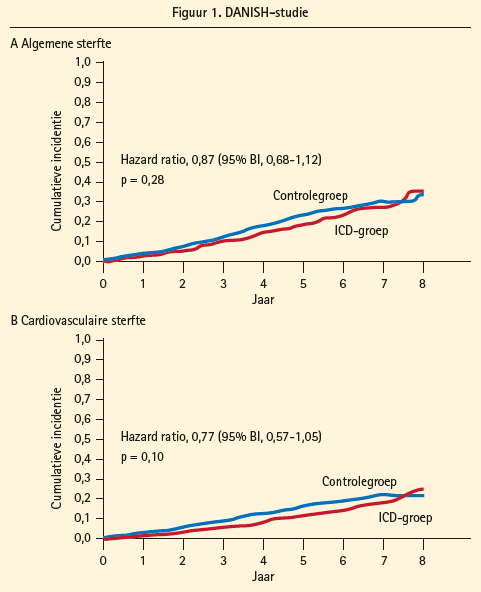
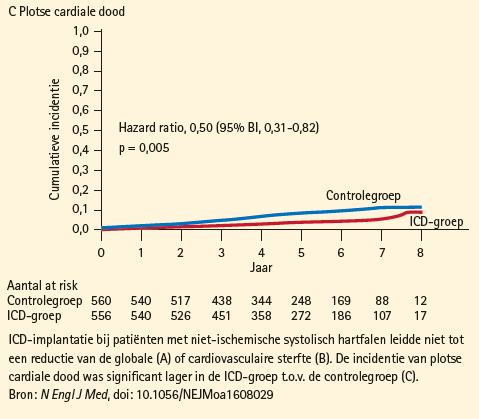
We besluiten dat de DANISH-studie een zeer belangrijke studie is, die de vraag doet rijzen of de aanbevelingen voor ICD-implantatie bij patiënten met NICMP in primaire preventie moeten bijgestuurd worden. Er is nood aan een meer accurate selectie van die patiënten die zouden baten bij een ICD, bijvoorbeeld jongere patiënten.
REM-HF-studie
Prof. dr. Martin Cowie van het Royal Brompton Hospital in Londen presenteerde de resultaten van de REM-HF- studie, de grootste gerandomiseerde gecontroleerde studie over remote monitoring bij patiënten met hartfalen en een geïmplanteerd device. Ondanks betere behandelingsstrategieën blijven patiënten met hartfalen onderworpen aan een verhoogd risico op mortaliteit en hospitalisatie. Veel van deze patiënten hebben geïmplanteerde devices (ICD, CRT-pacemaker, CRT-defibrillator) die remote monitoring van verscheidene klinische parameters mogelijk maken. Eerdere gerandomiseerde gecontroleerde studies omtrent remote monitoring toonden echter variable resultaten en een recente meta-analyse van 11 gerandomiseerde gecontroleerde studies toonde geen betere klinische outcome.7
De REM-HF-studie werd opgezet als een pragmatische studie die onderzocht of het wekelijks raadplegen van deze klinische data via remote monitoring, met eventueel bijsturen van de behandeling, tot een daling van mortaliteit en ongeplande cardiovasculaire hospitalisatie leidt. In deze multicentrische gerandomiseerde gecontroleerde studie werden 1 650 patiënten 1:1 gerandomiseerd tussen een arm met standaardzorg (inclusief doorgaans zesmaandelijkse deviceanalyse op de raadpleging) en de studiearm met wekelijkse remote monitoring daarbovenop. Uit de patiëntenkarakteristieken blijkt dat het hoofdzakelijk ging om patiënten met mild hartfalen (> 70 % NYHA-klasse II) met een optimale therapeutische behandeling (91 % van de patiënten werd behandeld met een ACE-inhibitor/sartaan, 90 % met een bètablokker, 53 % met een aldosteronantagonist, 67 % met CRT). Tijdens een mediane follow-upduur van 2,8 jaar (met in totaal meer dan 45 000 transmissies), werd op basis van 3 585 transmissies (< 8 %) bij 72,5 % van de patiënten in de remote monitoring-arm actie ondernomen. Ondernomen acties bestonden uit het opbellen van de patiënt (62,9 % van de patiënten), overleggen van het remote monitoring-event met de behandelend cardioloog (49,4 %), medicatiewijziging zonder klinisch contact (16,2 %), advies tot raadplegen huisarts (15,0 %), advies tot raadplegen hartfalenkliniek (13,7 %), advies tot raadplegen devicekliniek (24,5 %), advies tot raadplegen polikliniek (21,5 %) en overig advies (33,3 %). Ondanks deze interventies was het effect op het primaire eindpunt, namelijk het geheel van mortaliteit en ongeplande hospitalisatie om cardiovasculaire reden, neutraal (HR 1,01 [0,87-1,18], p = 0,87) (figuur 2). Er was evenmin verschil in mortaliteit (HR 0,83 [0,66-1,05], p = 0,12) of ongeplande cardiovasculaire hospitalisatie (HR 1,07 [0,91-1,25], p = 0,42) afzonderlijk. Ook in de subgroepanalyse kon geen patiëntengroep gekarakteriseerd worden die gebaat was bij remote monitoring bovenop de standaardzorg.
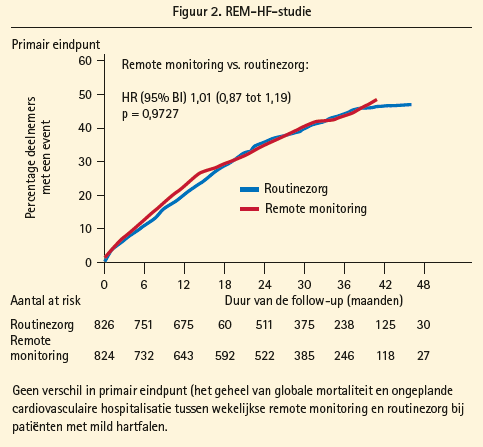
Het besluit van de REM-HF-studie is dat bij hartfalenpatiënten behandeld met een hoge kwaliteit van 'routinezorg' bijkomende, wekelijkse remote monitoring niet tot betere klinische outcome leidt.
MORE-CARE-studie
Een tweede studie over remote monitoring werd toegelicht door prof. dr. Giuseppe Boriani van de Universiteit en Polikliniek van Modena. Evenals in de REM-HF studie onderzocht de MORE-CARE-studie8 het effect van remote monitoring op klinische outcome en op gezondheidsuitgaven, maar ditmaal in een specifieke subpopulatie van ernstige hartfalenpatiënten met een biventriculaire defibrillator (CRTD). Het primaire eindpunt van de studie was het composiet van de all-cause mortaliteit en cardiovasculaire of devicegerelateerde hospitalisatie. In deze multicentrische, internationale gerandomiseerde studie werden 917 patiënten met hartfalen NYHA-klasse III of IV, een LVEF ≤ 35 %, een QRS-duur van ≥ 120 ms en optimale medicamenteuze behandeling gerandomiseerd tussen een standaardarm met CRTD-implantatie met nadien viermaandelijkse raadpleging ter opvolging, en een remote monitoring-arm (met CRTD-implantatie en frequente geplande remote opvolging bovenop de viermaandelijkse raadpleging). Na een mediane follow-up van 24 maanden was er geen verschil in het primaire eindpunt tussen de standaard- en de remote monitoring-arm (HR 1,02 [0,80-1,30], p = 0,89) (figuur 3). Ook voor de allcause mortaliteit en voor cardiovasculaire of devicegerelateerde hospitalisatie afzonderlijk was er geen verschil. Hoewel geen reductie in het aantal hospitalisaties, was er in de remote monitoring-arm wel een aanzienlijke afname van 28 % aan visites aan de spoedgevallendienst en een vermindering van 41 % van het aantal raadplegingen, zonder het compromiteren van de patientenveiligheid. Deze reductie ging tevens gepaard met een kostenbesparing, zowel voor de gezondheidszorg als voor de patiënt zelf. Samengevat stellen we dat remote monitoring in de MORE-CARE-studie en in de REM-HF-studie, net als in een recente meta-analyse,7 niet tot een betere klinische outcome leidde.

CHART-1-studie
Dr. Jozef Bartunek van het Hartcentrum OLV Aalst lichtte de resultaten van de CHART-1-studie toe, de grootste klinische studie die de efficaciteit en veiligheid van endomyocardiale toediening van cardiopoïetische cellen als behandeling in gevorderd ischemisch hartfalen onderzocht. In deze prospectieve, multicentrische studie, gerandomiseerde, sham-gecontroleerde studie werden 315 patiënten met ernstig verminderde linkerventrikelfunctie en deteriorerend hartfalen gerandomiseerd tussen een actieve arm waarbij endomyocardiaal cardiopoïetische cellen werden toegediend en een controlearm die een shamprocedure onderging. Het primaire eindpunt naar efficaciteit was een hiërarchisch composiet van globale mortaliteit, aantal events van hartfalen deterioratie, en verandering in levenskwaliteit, fysieke fitheid, structurele eigenschappen en functie van het linkerventrikel na 39 weken. Voor de volledige studiepopulatie was het primaire eindpunt van de studie neutraal. Hoewel er een trend was in het voordeel van cardiopoïetische celtoediening, was het resultaat niet statistisch significant. Uit verdere analyse kon wel een grote subgroep van patiënten, namelijk die met een toegenomen baseline einddiastolische linkerventrikelvolume tussen 200 en 370 ml, geïdentifieerd worden waarbij er wel een statistische significante verbetering van het primaire efficaciteitseindpunt in het voordeel van cardiopoïetische celtoediening optrad. Deze klinisch relevantie subpopulatie vertoonde gunstige resultaten voor zowel klinische eindpunten, als levenskwaliteit en fysieke fitheid en vormt de mogelijke doelgroep voor een eventuele toepassing van celtherapie in hartfalen.
Referenties
- Køber, L., Thune, J.J., Nielsen, J.C., Haarbo, J., Videbæk, L., Korup, E., et al. Defibrillator Implantation in Patients with Nonischemic Systolic Heart Failure. N Engl J Med, 2016, Aug 28, [Epub ahead of print].
- Ponikowski, P., Voors, A.A., Anker, S.D., Bueno, H., Cleland, J.G., Coats, A.J., et al. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: The Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC). Developed with the special contribution of the Heart Failure Association (HFA) of the ESC. Eur J Heart Fail, 2016, 18, 891-975.
- Strickberger, S.A., Hummel, J.D., Bartlett, T.G., Frumin, H.I., Schuger, C.D., Beau, S.L., et al. Amiodarone versus implantable cardioverter-defibrillator: randomized trial in patients with nonischemic dilated cardiomyopathy and asymptomatic nonsustained ventricular tachycardia -- AMIOVIRT. J Am Coll Cardiol, 2003, 41, 1707-1712.
- Kadish, A., Dyer, A., Daubert, J.P., Quigg, R., Estes, N.A., Anderson, K.P., et al. Prophylactic defibrillator implantation in patients with nonischemic dilated cardiomyopathy. N Engl J Med, 2004, 350, 2151-2158.
- Bardy, G.H., Lee, K.L., Mark, D.B., Poole, J.E., Packer, D.L., Boineau, R., et al. Amiodarone or an implantable cardioverter-defibrillator for congestive heart failure. N Engl J Med, 2005, 352, 225-237.
- Bristow, M.R., Saxon, L.A., Boehmer, J., Krueger, S., Kass, D.A., De Marco, T., et al. Cardiac-resynchronization therapy with or without an implantable defibrillator in advanced chronic heart failure. N Engl J Med, 2004, 350, 2140-2150.
- Klersy, C., Boriani, G., Silvestri, A., De Mairesse, G.H., Braunschweig, F., Scotti, V., et al. Effect of telemonitoring of cardiac implantable electronic devices on healthcare utilization: a meta-analysis of randomized, controlled trials in patients with heart failure. Eur J Heart Fail, 2016, 18, 195-204.
- Boriani, G., Da Costa, A., Quesada, A., Ricci, R.P., Favale, S., Boscolo, G., et al. Effects of remote monitoring on clinical outcomes and use of healthcare resources in heart failure patients with biventricular defibrillators: results of the MORE-CARE multicentre randomized controlled trial. Eur J Heart Fail, 2016, Aug 28, doi: 10.1002/ejhf.626. [Epub ahead of print].
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.