Tijdens de derde sessie van de Hot Line van het jaarlijkse congres van de Europese Vereniging voor Cardiologie (ESC), dat dit jaar heeft plaatsgevonden in Barcelona, zijn vijf grote studies gepresenteerd.
De SIOVAC-studie,1 een Spaanse, multicentrische, gerandomiseerde, dubbelblinde studie, toont aan dat sildenafil niet voorgeschreven mag worden bij patiënten met een residuele pulmonale hypertensie (PAH) na klepchirurgie
De SIOVAC-studie is in 18 tertiaire openbare ziekenhuizen in Spanje uitgevoerd bij 200 patiënten zonder voorgeschiedenis van myocardinfarct of cerebrovasculair accident met een residuele PAH meer dan één jaar na volledig klepherstel. De patiënten werden gerandomiseerd naar sildenafil (104 patiënten) of een placebo (96 patiënten). Inclusiecriteria waren een gemiddelde druk in de longslagader hoger dan 30 mmHg bij rechterhartkatheterisatie, een volledig klepherstel uitgevoerd in het jaar van de studie en een klinisch stabiele toestand zonder wijziging van de medicatie tijdens de maand voor inclusie.
Het primaire eindpunt was een samengesteld eindpunt, dat in drie categorieën was ingedeeld: (i) verergering van de klinische toestand (overlijden, ziekenhuisopname wegens acuut hartfalen), (ii) verergering van de functionele NYHAklasse of significante verslechtering van de totaalscore bij evaluatie door de patiënt zelf en (iii) verbetering van de klinische toestand (verbetering van de functionele klasse en/of van de zelfevaluatiescore) of geen verandering van de klinische toestand.
Bij inclusie waren de twee groepen vergelijkbaar: gemiddelde leeftijd 72 jaar, 77 % vrouwen, 43 % van de patiënten zat in NYHA-klasse III en 87 % nam diuretica in.
Bij hartkatheterisatie was de gemiddelde druk in de longslagader 38 mmHg; de gemiddelde wigdruk was 22 mmHg en de gemiddelde transpulmonale gradiënt 16 mmHg. 91 % van de patiënten had mitralischirurgie ondergaan (80 % plaatsing van mitraliskunstklep), 45 % aortaklepchirurgie en 39 % tricuspidalischirurgie. Er was geen verschil tussen de groepen. 61 % van de patiënten had een gecombineerde operatie ondergaan en 31 % had eerder al een hartoperatie ondergaan.
In tegenstelling tot wat de auteurs hadden gehoopt, waren de klinische resultaten minder goed met sildenafil dan met de placebo. Na een follow-up van 6 maanden was het samengestelde eindpunt verslechterd bij 33 (33 %) patiënten in de sildenafilgroep en bij 14 (14 %) patiënten in de placebogroep (OR: 0,39; 95 % BI 0,22 tot 0,67; p < 0,001). Slechts bij een klein percentage van de patiënten in de sildenafilgroep was het samengestelde eindpunt verbeterd: 27 %, tegen 44 % in de placebogroep (OR: 0,39; 95 % BI 0,22 tot 0,67; p < 0,001). Volgens Javier Bermejo is dat mogelijk toe te schrijven aan het feit dat sildenafil het eindsystolische en het einddiastolische volume verhoogt. De resultaten over de ventrikelremodellering zijn evenwel moeilijk te interpreteren, aangezien slechts bij 24 patiënten een MRI werd uitgevoerd. Bij analyse van de overleving na 6 maanden, een van de secundaire eindpunten, was de incidentie van ernstige accidenten significant en veel hoger in de sildenafilgroep dan in de placebogroep (HR: 2; 95 % BI 1 tot 4; p = 0,044), vooral vanwege een hogere incidentie van ziekenhuisopname wegens acuut hartfalen in de sildenafilgroep (figuur 1).
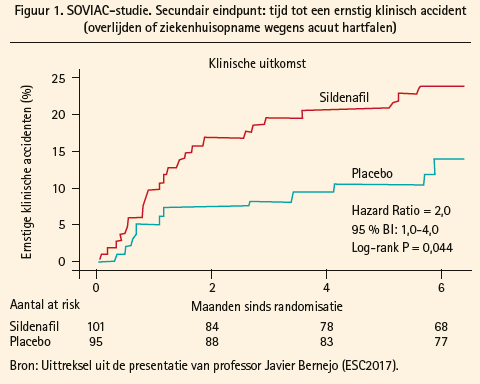
Kortom, de klinische resultaten bij patiënten met een residuele PAH na klepchirurgie zijn minder goed met sildenafil dan met een placebo.
Sluiting van het linker auriculum (LAAC) tijdens openhartchirurgie zou de hersenen beschermen, volgens de prospectieve LAACS-studie (Left Atrial Appendage Closure by Surgery)2
Deze studie is uitgevoerd bij 187 patiënten die tussen 2010 en 2015 waren verwezen voor openhartchirurgie (aortocoronaire overbrugging, klepchirurgie of een combinatie van beide). De patiënten werden gerandomiseerd naar LAAC (101 patiënten) of geen LAAC (controlegroep van 86 patiënten).
De studie is statisch weinig krachtig gebleken doordat maar 141 van de 187 gerandomiseerde patiënten volgens het protocol in de studie werden opgenomen (64 in de LAAC-groep en 77 in de controlegroep). De LAAC bestond uit een dubbele sluiting van het auriculum met één enkele beursnaad. 2-4 weken na de operatie en na minstens 6 maanden follow-up werd een MRI van de hersenen uitgevoerd. Het primaire eindpunt was de tijd tot optreden van een ischemisch hersenprobleem (CVA, transient ischemic attack of stille herseninfarcten) na de operatie bij MRI of klinisch onderzoek. De initiële kenmerken van de twee patiëntengroepen waren vergelijkbaar: overwegend mannen, gemiddelde leeftijd 68 jaar en gemiddelde CHA2DS2-VASc-score 3. Bij 50 patiënten in elke groep werd een perioperatieve atriumfibrillatie gedocumenteerd. Bij ongeveer de helft van de patiënten in elke groep was alleen aortocoronaire overbruggingschirurgie uitgevoerd.
Bij een per-protocolanalyse heeft zich een van de items van het primaire eindpunt voorgedaan bij 18,2 % van de patiënten in de controlegroep (14 op de 77) en bij 6,3 % van de patiënten in de LAACgroep (4 op de 64) (HR: 0,3; 95 % BI 0,1-1,0; p = 0,046). Alle patiënten in de controlegroep die een ischemisch accident hebben vertoond, vertoonden een AF tijdens de follow-up, op één patiënt na. Bij analyse volgens het principe van intentie tot behandelen was het percentage patiënten bij wie zich een item van het primaire eindpunt heeft voorgedaan, significant lager in de LAAC-groep (5 %, 5 op de 101) dan in de controlegroep (16,3 %, 14 op de 86) (HR: 0,3; 95 % BI 0,1-0,8; p = 0,02) en het verschil tussen de twee groepen nam almaar toe, ook na een jaar follow-up (figuur 2).
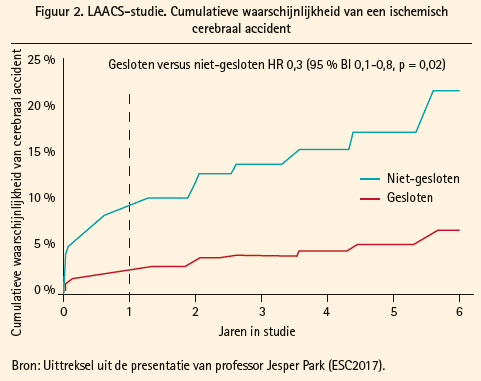
Bij een per-protocolanalyse bedroeg het percentage patiënten bij wie zich een van de items van het primaire eindpunt heeft voorgedaan, 18,2 % in de controlegroep (14 op de 77) en 6,3 % in de LAAC-groep (4 op de 64) (HR 0,3; 95 % BI 0,1-1,0; p = 0,046).
Volgens die studie zou men dus stelselmatig het linker auriculum moeten sluiten tijdens openhartchirurgie. Gerandomiseerde, multicentrische studies zijn evenwel vereist om die bevindingen te bevestigen.
Beademing met een ballon is niet beter dan orotracheale intubatie bij een hartstilstand buiten het ziekenhuis, volgens de CAAMstudie, 3 en geeft meer problemen en complicaties
De CAAM-studie is een Europese, gerandomiseerde, gecontroleerde, multicentrische non-inferioriteitsstudie die is uitgevoerd bij 2 043 patiënten die een hartstilstand hadden vertoond buiten het ziekenhuis. De studie werd uitgevoerd in 20 urgentiecentra (MUG), 15 in Frankrijk en 5 in België.
De patiënten werden gerandomiseerd naar beademing met een ballon (interventionele groep) of orotracheale intubatie (controlegroep) tijdens de cardiopulmonale reanimatie.
Het primaire eindpunt was de overleving na 28 dagen met een goede neurologische prognose. Secundaire eindpunten waren een herstel van spontane bloedsomloop, de overleving bij opname in het ziekenhuis en de bijwerkingen van de twee technieken. De twee patiëntenpopulaties waren vergelijkbaar.
Bij analyse volgens het principe van intentie tot behandelen was er geen verschil in overleving na 28 dagen met een goede neurologische prognose (4,2 % met ballonbeademing en 4,3 % met intubatie; p = 0,11). Er was evenmin een verschil in de overleving bij opname in het ziekenhuis (28,9 % versus 32,6 % ; p = 0,07), maar het percentage herstel van spontane bloedsomloop was significant hoger in de intubatiegroep (34 % vs. 39 % ; p = 0,03).
Bij analyse van de veiligheid werd vastgesteld dat het percentage mislukking van de controle van de luchtwegen verrassend genoeg hoger was met ballonbeademing (6,3 % vs. 2,5 %, p < 0,001) en dat ook de incidentie van aspiratie van maaginhoud hoger was met ballonbeademing dan met intubatie (14,9 % vs. 7,7 %, p < 0,001).
In deze studie kon dus niet bewezen worden dat beademing met een ballon niet minder goed is dan intubatie tijdens cardiopulmonale reanimatie in geval van een acuut cardiorespiratoir arrest buiten het ziekenhuis. Bovendien ging ballonbeademing gepaard met meer mislukkingen en complicaties.
Inname van ibuprofen wegens RA of artrose correleert met hogere incidentie van optreden van hypertensie bij patiënten met een hoog cardiovasculair risico in vergelijking met inname van Celebrex®, volgens de PRECISION-ABPM-studie4
De PRECISION-ABPM-studie is een gerandomiseerde, dubbelblinde, multicentrische non-inferioriteitsstudie die is uitgevoerd bij 444 patiënten met reumatoïde artritis (8 %) of artrose (92 %) en een hoog cardiovasculair risico. De patiënten werden in 3 groepen ingedeeld: Celebrex®-groep (146 patiënten), naproxengroep (147 patiënten) en ibuprofengroep (151 patiënten). Het primaire eindpunt was het verschil in de gemiddelde systolische 24 uursbloeddruk na 4 maanden behandeling met een ontstekingsremmer (NSAID). Bij inclusie in de studie waren de verschillende groepen vergelijkbaar. De patiënten waren gemiddeld 62 jaar oud, bij inclusie in de studie was de bloeddruk bij alle patiënten onder controle en bijna de helft van de patiënten in elke groep nam acetylsalicylzuur in.
De gemiddelde systolische bloeddruk steeg licht (± 3 mmHg) maar significant met ibuprofen, maar niet met Celebrex®. Naproxen lag daartussenin met een lichte stijging van de gemiddelde systolische bloeddruk, die echter niet significant was.
Het verschil in systolische bloeddruk tussen ibuprofen en Celebrex® was 3,9 mmHg (p < 0,001). Het verschil tussen naproxen en Celebrex® was 1,8 mmHg (p = 0,12) en het verschil tussen ibuprofen en naproxen 2,1 mmHg (p = 0,08).
23,2 % van de patiënten heeft hypertensie ontwikkeld (gedefinieerd als een gemiddelde systolische 24 uursbloeddruk > 130 mmHg en/of diastolische 24 uursbloeddruk > 80 mmHg) na inname van ibuprofen, 19 % na inname van naproxen en 10,3 % na inname van Celebrex® (OR 0,39, p = 0,004 en OR 0,49, p = 0,03 vs. respectievelijk ibuprofen en naproxen). Belangrijk om te vermelden is dat Celebrex® in deze studie werd toegediend in een vrij lage dosering (hoogstens 200 mg/dag).
Het effect van de LDLcholesterol (LDL-C) op hart- en vaataandoeningen hangt af van het aantal LDL-partikels en niet van de hoeveelheid cholesterol die door die partikels wordt vervoerd, volgens een gerandomiseerd genetisch onderzoek5
De studie is uitgevoerd bij 358 205 patiënten uit 77 studies om het effect te evalueren van genetische varianten die het effect van CETP-remmers op de LDL-C nabootsen, en van genetische varianten die het effect van statines, ezetimibe en PCSK9-remmers nabootsen.
Genetische varianten die het effect van CETP-remmers nabootsen, correleerden met een daling van de concentratie van LDL-C en apoproteïne B en een daling van het cardiovasculaire risico in verhouding tot de absolute daling van de LDL-C. Bij combinatie van genetische varianten die de effecten van CETPremmers nabootsen, en varianten die de effecten van statines nabootsen, werd een discordante daling van de LDLcholesterolconcentratie en de apoproteïne B-spiegel waargenomen. Het risico op cardiovasculaire accidenten daalde in verhouding tot de absolute daling van de apoproteïne B-spiegel.
De gunstige klinische effecten van een daling van de LDL-C hangen dus af van hoe de LDL-C wordt verlaagd.
Bij gebruik van geneesmiddelen die de LDL-cholesterolconcentratie verlagen via een verlaging van het aantal LDL-partikels (bijvoorbeeld: statine, ezetimibe en PCSK9-remmers), daalt het cardiovasculaire risico in verhouding tot de absolute daling van de LDL-C of de apoproteïne B-spiegel. Bij gebruik van een geneesmiddel dat de LDL-cholesterol verlaagt zonder het aantal LDL-partikels in dezelfde mate te verlagen (bv. combinatie van een CETP-remmer en een statine), daalt het cardiovasculaire risico in verhouding tot de absolute daling van de apoproteïne B-spiegel, en niet in verhouding tot de absolute daling van de LDL-cholesterolconcentratie.
Tot besluit: de gunstige klinische effecten van een verlaging van de LDL-C blijken af te hangen van de daling van het aantal LDL-partikels gemeten aan de apoproteïne B-spiegel.
Referenties
- Effect of Sildenafil on Clinical Outcomes in Patients with Corrected Valvular Heart Disease and Residual Pulmonary Hypertension. The Sildenafil for Improving Outcomes after Valvular Correction (SIOVAC) Trial. Étude présentée par Professeur Javier Bernejo de l'hôpital universitaire de Madrid.
- Protection of the brain on occasion of planned open heart surgery by surgical closure of the left atrial appendage. Étude présentée par Professeur Jesper Park Hansen du Danemark.
- Airway management during cardiopulmonary resuscitation: Tracheal intubation versus bag valve mask ventilation. Étude présentée par Professeur Adnet de France.
- Ruschitzka, F., Borer, J.S., Krum, H., Flammer, A.J., Yeomans, N.D., Libby, P. et al. Differential blood pressure effects of ibuprofen, naproxen, and celecoxib in patients with arthritis: the PRECISION-ABPM (Prospective Randomized Evaluation of Celecoxib Integrated Safety Versus Ibuprofen or Naproxen Ambulatory Blood Pressure Measurement) Trial. Eur Heart J, 2017, https://doi.org/10.1093/eurheartj/ehx508.
- Brian, A. Ference. A Naturally Randomized Trial Comparing the Effect of Genetic Variants that Mimic CETP Inhibitors and Statins on the Risk of Cardiovascular Disease. JAMA, 2017.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.