Op vrijdag 8 februari organiseerden de BIWAC en BWGCVN gezamenlijk een symposium met als titel 'Acute Coronary Syndrome without significant coronary lesions'.
De sessie begon met een duopresentatie van dr. Hannah Schaubroeck, cardioloog- intensivist in UZ Gent, en dhr. Filip Haegdorens, IZ-verpleger in UA en UZ Antwerpen over vroegtijdige detectie en management van complicaties op de intensieve cardiac care unit (ICCU). Prof. Alexandre Persu (UCL Saint-Luc Brussel) reikte vervolgens in zijn presentatie een praktische gids aan voor spontane coronaire dissecties (SCAD). Gerenommeerd clinicus en onderzoeker, prof. David Adlam (Universiteit van Leicester, VK), bracht een state-of-the-artoverzicht van myocardinfarct zonder obstructief coronairlijden (MINOCA).
Early detection and management of complications in the ICCU
Het startschot van de sessie werd geleverd door dr. Hannah Schaubroeck en dhr. Filip Haegdorens, die als interdisciplinair duo het onderwerp van vroegtijdige detectie van achteruitgang en complicaties in een ICCU-setting belichtten vanuit medische en verpleegkundige hoek. Aan de hand van een klinische casus duidden zij het belang aan van een systematische, continue en doorgedreven klinische evaluatie van de intensievezorgpatiënt. De verpleegkundige heeft hierbij de belangrijke taak van observator, beoordelaar en boodschapper voor het medisch team. Vroegtijdige detectie van een plotse achteruitgang vergt van de verpleegkundige een goede kennis van de pathologie, het kunnen uitvoeren van een klinische evaluatie, de integratie van diverse parameters en toetsing van deze bevindingen aan het vooropgestelde therapeutische beleid. Opleiding en training van ICCU-verpleegkundigen zijn van essentieel belang. In de wetenschappelijke literatuur wordt vaak verwezen naar het gebruik van objectieve beoordelingssystemen om een achteruitgang van de al of niet bewuste ICCU-patiënt te kunnen detecteren. De voorspellende waarde van dergelijke 'early warning systems' blijkt echter nog niet afdoende aangetoond. Hét belangrijkste element bij vroegtijdige detectie van achteruitgang van de ICCU-patiënt is volgens beide sprekers een goede communicatie tussen verpleegkundigen en artsen. Het meest doeltreffend is snelle, beknopte en precieze informatie.
Nadien volgde prof. Alexandre Persu van UCL St.-Luc met een uiteenzetting over 'Spontaneous coronary artery dissections, a practical guide'1. Een spontane coronaire dissectie (SCAD) is een plotse dissectie van de tunica intima, niet geassocieerd met trauma of atherosclerose, waardoor het coronair lumen gecomprimeerd wordt. Twee mechanismen worden beschreven nl. 'inside-out', een intimascheur met acute trombose van het lumen, en 'outside-in', een ruptuur van een microbloedvat in de vaatwand met hematoomvorming en externe compressie van het lumen (figuur 1).
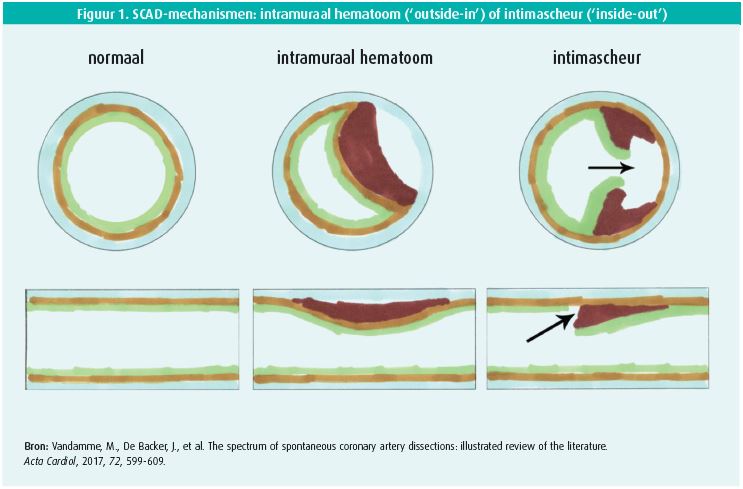
De aandoening wordt het meest gezien bij jonge vrouwen < 50 j. met een acuut coronair syndroom. In deze groep is de prevalentie van SCAD 20 à 30 %.
Angiografisch worden er verschillende SCAD-subtypes onderscheiden: een focale dissectie, een diffuse vernauwing en een focale tubulaire stenose. Intracoronaire beeldvorming met ultrasound (IVUS) of optische coherentietomografie (OCT) kan de zekerheidsdiagnose geven, maar houdt ook een risico in van bloedvatocclusie of hydraulische dissectie.
De oorzaken van SCAD zijn slechts ten dele bekend. In 30% van de gevallen gaat het om multi-arteriële fibromusculaire dysplasie (FMD), 10 % van de gevallen is hormonaal getriggerd tijdens de zwangerschap en het peripartum ('pregnancy associated' SCAD of P-SCAD) en in 5 % gaat het om een systeem- en/of bindweefselziekte. Maar bij 50 % van de patiënten is er geen secundaire oorzaak. Onmiddellijke percutane of chirurgische revascularisatie wordt afgeraden zolang er nog coronaire flow is (TIMI 3 of 2). Meestal geneest een SCAD spontaan met volledig herstel van het bloedvat en de bloedflow. Dubbele plaatjesremmende behandeling met acetylsalicylzuur en een P2Y12-blokker (clopidogrel of ticagrelor) wordt eveneens afgeraden. Het risico op recidief vermindert wel met bètablokkertherapie en met een adequate behandeling van de bloeddruk. Belangrijk is om bij een SCAD-patiënt te gaan zoeken naar fibromusculaire dysplasie in andere vaatgebieden (cerebraal, renaal en iliacaal).
Alle patiënten met SCAD moeten een MR-angio of angio-CT vanaf de hersenen tot de pelvis krijgen. Tortuositas van de coronairen wordt ook frequent gezien en is een risicofactor voor recidief. Er is mogelijk een erfelijke factor aangezien er een associatie beschreven is met de PHACTR1/EDN1-genlocus, die ook geassocieerd wordt aan migraine, FMD en cervicale arteriële dissectie. Er zijn Europese registers van FMD en SCAD zoals Beat SCAD. Ook in België bestaat er een FMD-register (www.fmd-be.be).
De laatste voordracht was van prof. David Adlam, professor cardiologie aan de Universiteit in Leicester (VK). Hij gaf een overzicht van 'MINOCA of myocardial infarction with non-obstructive coronary arteries'2.
MINOCA is een werkdiagnose bij patiënten met het klinisch beeld van acuut myocardinfarct, inclusief dynamische stijging/daling van troponine maar zonder coronaire stenosen van > 50 % bij coronarografie.
De oorzaken van MINOCA zijn heel divers. Een onderscheid wordt gemaakt tussen coronaire, myocardiale en extracardiale oorzaken. In de meerderheid van de patiënten (40 %) gaat het toch om een type 1 myocardinfarct met ruptuur of erosie van een atheroomplaque in de coronairen en atherotrombose. Daarnaast zijn ook coronaire spasmen, trombo-embolie (14 %) door stollingsstoornissen of voorkamerfibrillatie, spontane coronaire dissectie (SCAD), takotsubocardiomyopathie, myocarditis (33 %) of type 2 myocardinfarct mogelijk.
In de diagnostische uitwerking van MINOCA (figuur 2) moet men, bij klinisch vermoeden, eerst een acuut longembool uitsluiten d.m.v. angio-CT-thorax, daarnaast is een cardiale MRI met 'late gadolinium enhancement of LGE' belangrijk om het onderscheid te maken tussen een ischemische, coronaire oorzaak met typische endocardiale aankleuring van het myocard en niet-ischemische myocardpathologie.
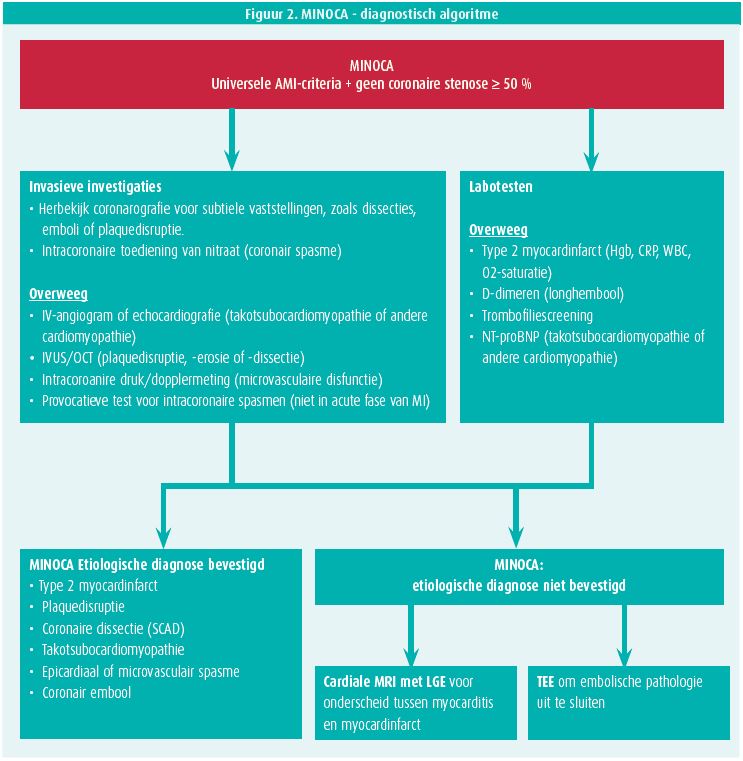
Een juiste etiologische diagnose van MINOCA is belangrijk omdat de behandeling en prognose verschillend zijn naargelang de oorzaak.
Bij ischemische, coronaire pathologie is dubbele plaatjesremmende therapie en statinebehandeling nodig, daar waar dit bij SCAD uit den boze is. Trombo-embolische pathologie vereist dan weer orale antistolling.
Voor takotsubocardiomyopathie zijn er specifieke diagnostische criteria opgesteld door de Mayo Clinic. Er moeten tijdelijke stoornissen zijn in de regionale wandbeweging van de linker ventrikel buiten het bevloeiingsgebied van één coronair, geen coronaire stenosen > 50 %, nieuwe ST-segmentveranderingen op het ecg met dynamische stoornissen in troponine en NT-proBNP. Feochromocytoom of myocarditis moeten uitgesloten zijn.
De typische patient met takotsubocardiomyopathie is een oudere vrouw > 70 j. en de trigger is nogal eens een ernstig emotioneel trauma met acute vrijzetting van catecholamines vanuit de bijnieren maar ook in de sympathische zenuwuiteinden, wat leidt tot microvasculaire disfunctie en myocardiale stunning.
Bij myocarditis kan naast een cardiale MRI soms ook een endomyocardbiopsie nodig zijn. Dit is vooral van belang bij patiënten met cardiogene shock om bv. 'giant cell'-myocarditis op te sporen dat met immunosuppressiva behandeld moet worden.
Bij een type 2 myocardinfarct moeten de extracardiale oorzaken aangepakt worden en start men een behandeling met acetylsalicylzuur en een bètablokker.
Samengevat is MINOCA een boeiende, zeer heterogene entiteit in de acute cardiologie die een diagnostische uitdaging kan zijn. Curatieve behandeling is echter in veel gevallen niet mogelijk.
Referenties
- Vandamme, M., De Backer, J., et al. The spectrum of spontaneous coronary artery dissections: illustrated review of the literature. Acta Cardiol, 2017, 72, 599-609.
- Agewall, S., Beltrame, J.F., Reynolds, H.R. et al. ESC working group position paper on myocardial infarction with non-obstructive coronary arteries. Eur Heart J, 2017, 38, 143-153.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.