Een dissectie van de aorta waar de kransslagaders bij betrokken zijn vormt een uitdaging op diagnostisch vlak omdat het klinische beeld verward kan worden met een acuut coronair syndroom als gevolg van de elektrocardiografische afwijkingen die vaak optreden. Als dat het geval is, wordt de chirurgische behandeling uitgesteld en kan onterecht een behandeling met anticoagulantia, plaatjesremmers of fibrinolytica toegediend worden.
Met de score voor de detectie van aortadissectie kunnen patiënten met een risico op aortadissectie opgespoord worden.
We rapporteren het geval van een patiënt van 60 jaar die overleden is aan een aortadissectie met harttamponnade. Aanvankelijk werd de diagnose van acuut coronair syndroom gesteld en werd de patiënt behandeld met heparine en acetylsalicylzuur.
Het geval illustreert de diagnostische valkuil waarbij een coronair syndroom als 'geïsoleerd' beschouwd wordt terwijl het in feite gepaard gaat met een aortadissectie. We maken van de gelegenheid gebruik om de aanbevelingen 2020 van de European Society of Cardiology voor de aanpak van NSTEMI door te nemen.
Inleiding
De combinatie van een acuut coronair syndroom en een aortadissectie komt zelden voor, maar kan fataal aflopen. Het kan gemakkelijk verward worden met een geïsoleerd coronair syndroom. Als dat het geval is, wordt de chirurgische behandeling van de aortadissectie uitgesteld en wordt een behandeling met anticoagulantia, plaatjesremmers of fibrinolytica toegediend, die de overlevingskansen van de patiënt in gevaar kunnen brengen.1
Het is van cruciaal belang om een aortadissectie snel vast te stellen en te behandelen, want gedurende de eerste vierentwintig uur na het optreden van de symptomen bedraagt de mortaliteit 1 tot 2 % per uur.2
We rapporteren het geval van een patiënt van 60 jaar die overleden is aan een cardio respiratoir arrest door een tamponnade die het gevolg was van een dissectie van de thoracale aorta ascendens.
Klinische casus
Een man van 60 jaar met een voorgeschiedenis van hypertensie wordt opgenomen op onze dienst Spoedgevallen met een beklemmende pijn in de borst die uitstraalt naar de kaak en de rug. De pijn is plots opgetreden en gaat gepaard met lipothymie. De patiënt vertoont ook paresthesie in de linker aangezichtshelft. Bij het klinische onderzoek vertoont de patiënt een neiging tot hypotensie met een bloeddruk van 90/65 mmHg en een hartslag van 60 slagen per minuut. De zuurstofsaturatie bedraagt 94 % in omgevingslucht en de lichaamstemperatuur is 36,4 °C. Bij de hartauscultatie zijn geen geruisen te horen.
Het elektrocardiogram toont een neiging tot sinusbradycardie met 56 slagen per minuut, een elevatie van het ST-segment in aVR, V1 en een diffuse depressie in alle andere afleidingen (figuur 1).
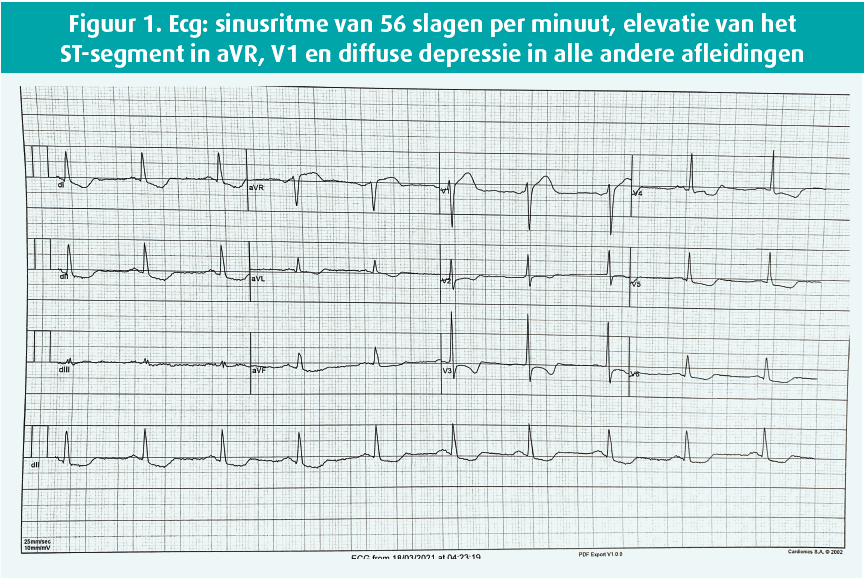
Het bloedonderzoek toont een hemoglobine van 15,4 g/dl (normen: 12-16 g/dl), een normale nierfunctie, geen betekenisvolle ionenstoornissen en een verhoogd hoogsensitief-troponine van 289 pg/ml (normen: 0-78,5 pg/ml).
Nadat de patiënt in trendelenburg-positie wordt gebracht en 250 ml fysiologisch vocht toegediend krijgt via een snelle i.v. lijn, verbetert de bloeddruk snel tot 107/62 mmHg. Op basis van dat beeld wordt de diagnose van acuut coronair syndroom van het type NSTEMI gesteld, met een mogelijk letsel van de hoofdstam.
De patiënt krijgt conform de strategie van de instelling 300 mg acetylsalicylzuur en 5 000 IE heparine intraveneus. Aangezien een letsel van de hoofdstam vermoed wordt, wordt beslist om geen plaatjesremmer in de vorm van een P2Y12-remmer te geven om een eventuele dringende chirurgische ingreep niet in het gedrang te brengen.
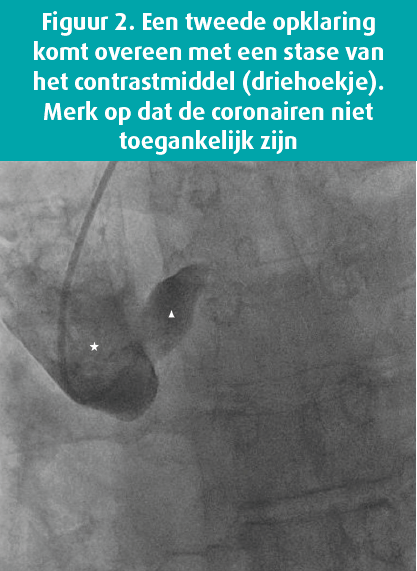
Vervolgens wordt de patiënt met hoogdringendheid overgebracht naar een ziekenhuis dat over een kamer voor hartkatheterisatie beschikt. Er wordt snel een coronarografie uitgevoerd via de rechter radiale toegangspoort, en daarop worden de kransslagaders niet aangekleurd. Er is een typisch beeld van dissectie van de aorta ascendens te zien met injectie in het valse lumen (figuur 2).
Het onderzoek wordt aangevuld met een angio-CT-scan van de thorax om na te gaan hoe uitgebreid de dissectie is. Bij het verlaten van de kamer voor hartkatheterisatie wordt onmiddellijk een chirurgisch centrum verwittigd, terwijl het reanimatieteam de logistieke organisatie op zich neemt. We vermelden nog dat de patiënt niet in shock was toen hij de katheterisatiekamer binnenging, en een bloeddruk rond de 105/65 mmHg had.
De angio-CT-scan van de thorax bevestigt de aanwezigheid van een dissectie van de aorta ascendens van type A, die begint van het vlak boven de aortaklep en zich uitstrekt tot aan de oorsprong van de truncus brachiocephalicus. Er is geen pericarduitstorting aanwezig (figuur 3). In de zaal van de angio-CT-scan moet de patiënt braken en stijgt zijn bloeddruk tot 158/86 mmHg, waarvoor een milligram nicardipine toegediend wordt.
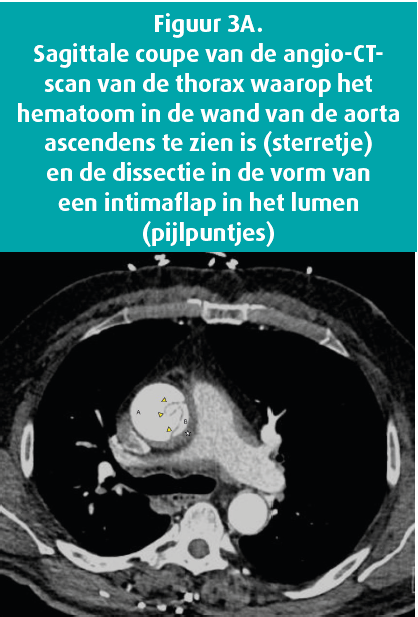
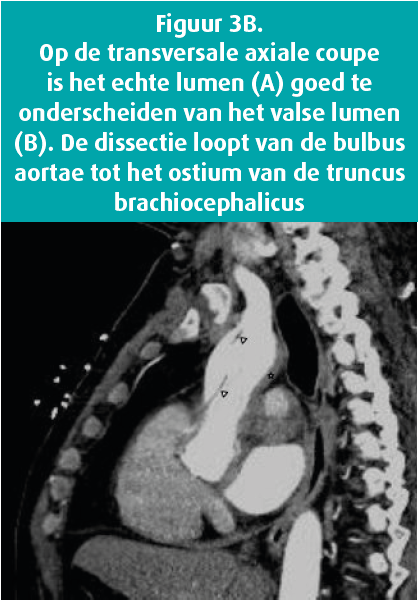
Voordat de patiënt overgebracht wordt, ontwikkelt hij op de dienst Spoedgevallen plots een cardiorespiratoir arrest met een ritme dat reanimatie onmogelijk maakt. Een transthoracale echografie die uitgevoerd werd tijdens de cardiopulmonale reanimatie toont een tamponnade. Als laatste redmiddel wordt dan een percutane pericarddrainage uitgevoerd. De patiënt overlijdt na 30 minuten CPR.
Bespreking
Bij een aortadissectie scheurt de media van de aorta, waardoor er bloed binnendringt in de aortawand en de lagen van elkaar gescheiden worden. In de meeste gevallen is ook de intima aangetast.3 Het is een zeldzame aandoening met een incidentie van 5 tot 30 gevallen per miljoen inwoners per jaar.4 Het komt vaker voor bij mannen en de gemiddelde leeftijd bij optreden is 63 jaar.2
Het is een chirurgische urgentie en de diagnose moet snel gesteld worden, want gedurende de eerste vierentwintig uur na het optreden van de symptomen bedraagt de mortaliteit 1 tot 2 % per uur.5
De predisponerende factoren zijn hypertensie, roken en atherosclerose. Ook bindweefselaandoeningen zoals het marfansyndroom, het ehlers-danlossyndroom en bepaalde ontstekingsziekten moeten opgespoord worden.2
Meestal worden er op basis van de stanford-classificatie twee types van dissectie onderscheiden. Bij type A is de aorta ascendens en eventueel ook de aorta descendens betrokken. Bij type B is daarentegen alleen de aorta descendens betrokken.6
Het klinische beeld wordt gekenmerkt door een plots optredende, hevige pijn in de borst of tussen de schouderbladen. Die pijn is niet altijd aanwezig en kan migreren naarmate de dissectie voortschrijdt. De patiënten kunnen symptomen vertonen die een gevolg zijn van de obstructie van aortatakken, zoals een cerebrovasculair accident (CVA), pijn in een lidmaat, een paraplegie, een verschil in bloeddruk of hartslag tussen de twee armen.6 De diagnose van aortadissectie wordt meestal gesteld met een angio-CT-scan van de thorax.7 De behandeling is bij voorkeur chirurgisch en verlaagt de mortaliteit.
In ongeveer 1 tot 7 % van de gevallen gaat een aortadissectie gepaard met een myocardinfarct.5, 8 Dat is het geval als de dissectie het coronaire ostium bereikt, en de coronaire arterie samengedrukt wordt door het bloed in het valse lumen of door invaginatie van de dissectiemembraan in de coronaire arterie.9 De rechter coronaire arterie wordt vaak meer getroffen dan de linker.
In dat geval kan het erg moeilijk zijn om een 'geïsoleerd' coronair syndroom te onderscheiden van een acuut coronair syndroom met aortadissectie. De score voor detectie van aortadissectie kan dan een waardevolle hulp zijn. Met dat diagnostische hulpmiddel kunnen patiënten opgespoord worden die mogelijk een aortadissectie hebben. De gevoeligheid ervan is 95 %.10 Het werd in 2010 beschreven door de American Heart Association (AHA) en het American College of Cardiology (ACA) en plaatst patiënten in drie verschillende risicocategorieën (hoog, middelmatig en laag) op basis van drie gegevens: de medisch-chirurgische antecedenten, de kenmerken van de pijn en het lichamelijke onderzoek van de patiënt.
Er wordt van uitgegaan dat patiënten met een score hoger dan 1 een hoog risico lopen, en bij die patiënten moet dringend een beeldvormingsonderzoek gebeuren. Patiënten met een score van 1 hebben een middelmatig risico. Indien zij op het ecg geen STEMI vertonen moet er een radiografie van de thorax uitgevoerd worden om een andere diagnose op te sporen. Als de radiografie van de thorax normaal is, wordt een beeldvormingsonderzoek van de thoracale aorta aanbevolen. Bij patiënten met een score van 0 is het risico laag (figuur 4).
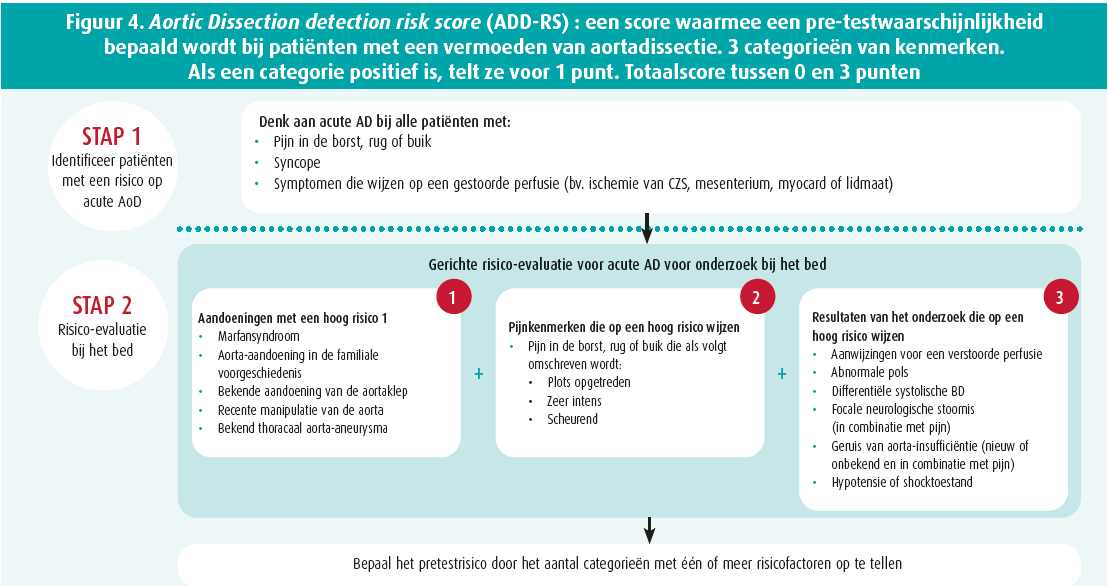
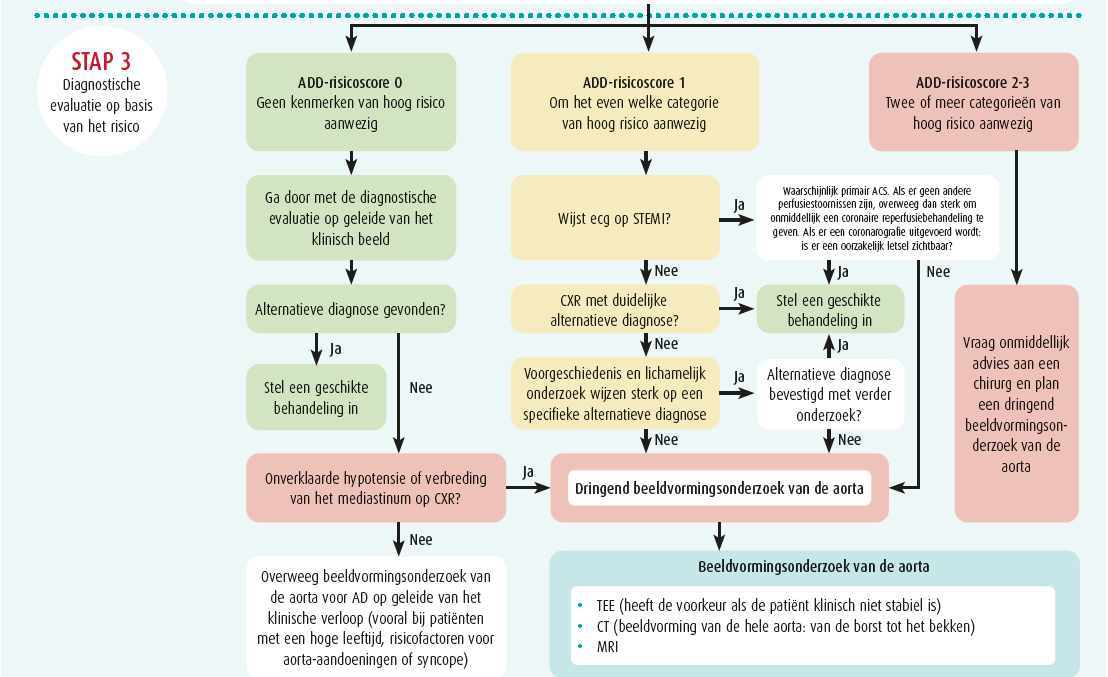

Het kan ook nuttig zijn om voor opname of op de dienst Spoedgevallen systematisch een transthoracale echocardiografie uit te voeren. Dat onderzoek heeft een gevoeligheid van 67-80 % voor de diagnose van aortadissectie van type A, hoewel de omstandigheden waarin het wordt uitgevoerd niet altijd optimaal zijn en het onderzoek operatorafhankelijk is.5, 11
In ons geval zou het gebruik van de score voor detectie van aortadissectie onze patiënt in de groep met een hoog risico op aortadissectie geplaatst hebben omdat de pijn plots opgetreden was en hij hypotensie en paresthesieën in de linker aangezichtshelft vertoonde. De angio-CT-scan van de thorax zou de dissectie sneller aan het licht gebracht hebben, zodat de patiënt overgebracht had kunnen worden naar een ziekenhuis dat uitgerust is voor een snelle chirurgische ingreep.
In dit geval is de keuze voor anticoagulatie met heparine gebeurd op basis van het klinische beeld en het elektrocardiogram, die in de richting van een acuut coronair syndroom met aantasting van de hoofdstam wezen.
We wijzen erop dat de patiënt geen P2Y12-remmer gekregen heeft om een eventuele dringende chirurgische ingreep niet in het gedrang te brengen gezien het vermoeden van aantasting van de hoofdstam. In de laatste aanbevelingen van 2020 over de behandeling van coronaire syndromen zonder ST-elevatie raadt de European Society of Cardiology immers aan om niet routinematig P2Y12-remmers toe te dienen als voorbehandeling in het geval er binnen 24 uur snel een coronarografie uitgevoerd moet worden of de anatomie van de kransslagaders niet bekend is.
Er is nog enige onduidelijkheid over de elevatie in aVR in combinatie met de diffuse depressie van het ST-segment.
Sommigen behandelen dat nog steeds als een STEMI, en de vierde universele definitie van myocardinfarct, die dateert van 2018, beschouwt het inderdaad als een STEMI-equivalent.12 Elders wordt het als een NSTEMI beschouwd, zoals in de laatste aanbevelingen van de ESC van 2020, waar het als een 'NSTEMI met hoog risico' geklasseerd wordt. Dat lijkt correcter omdat dit type van ecg-tracé overeen kan komen met een hele reeks van aandoeningen, zoals tachyaritmie, niet-cardiogene shock (hemorragische of septische shock, dissectie van de aorta, longembolie). Uit een recente studie is inderdaad gebleken dat slechts 10 % van de patiënten met dat type van ecg-tracé een acute trombotische occlusie van een kransslagader vertoonde.13
Het overlijden mag niet toegeschreven worden aan de myocardischemie, want hoewel op de beelden van de coronarografie stagnatie van het contrastproduct ter hoogte van de hoofdstam en het ostium van de rechter arteria coronaria te zien is, is er ongetwijfeld nog een minimale coronaire perfusie via de echte en valse lumina van de aorta. Het overlijden was te wijten aan de harttamponnade die opgetreden is na afname van de CT-scan, waarschijnlijk bevorderd door de hypertensiepiek en een kwetsbaar terrein als gevolg van de anticoagulatie onder de vorm van heparine die in het begin van de behandeling toegediend werd.
Tot slot is dit geval interessant omdat het wijst op het belang van een goede anamnese en een goed lichamelijk onderzoek bij de aanpak van pijn op de borst met tekenen van ischemie op het elektrocardiogram. Om patiënten met een risico op dissectie van de aorta te kunnen opsporen, moeten we rekening houden met de medisch-chirurgische antecedenten, de kenmerken van de pijn en de bloeddruk aan beide armen.
Conclusie
Het kan erg moeilijk zijn om de diagnose van een aortadissectie te stellen als die gepaard gaat met een acuut coronair syndroom. We moeten altijd aan die differentiële diagnose denken bij de aanpak van pijn op de borst met elektrocardiografische afwijkingen die op een acuut coronair syndroom wijzen.
Aan de hand van een goede anamnese, een zorgvuldig lichamelijk onderzoek en de berekening van de score voor detectie van aortadissectie kunnen patiënten met een risico op aortadissectie opgespoord worden. Bij vermoeden van een aortadissectie moet er met hoogdringendheid een beeldvormingsonderzoek uitgevoerd worden, en dat voor er een behandeling met anticoagulantia, plaatjesremmers of fibrinolytica gestart wordt.
Referenties
- Hansen, M.S., Nogareda, G.J., Hutchison, S.J. Frequency of and inappropriate treatment of misdiagnosis of acute aortic dissection. Am J Cardiol, 2007, 99 (6), 852-856.
- Hagan, P.G., Nienaber, C.A., Isselbacher, E.M., Bruckman, D., Karavite, D.J. et al. The International Registry of Acute Aortic Dissection (IRAD): new insights into an old disease. JAMA, 2000, 283 (7), 897-903.
- American College of Cardiology (ACA) guidelines 2010.
- Kumar, A. Aortic Dissection. Critical Care Secrets, 2013, 3140, 204-211.
- Erbel, R., Alfonso, F., Boileau, C., Dirsch, O., Eber, B. et al. Task Force on Aortic Dissection, European Society of Cardiology. Diagnosis and management of aortic dissection. Eur Heart J, 2001, 22 (18), 1642-1681.
- Lentini, S., Perrotta, S. Aortic dissection with concomitant acute myocardial infarction: From diagnosis to management. J Emerg Trauma Shock, 2011, 4 (2), 273-278.
- Evangelista, A., Isselbacher, E.M., Bossone, E., Gleason, T.G., Eusanio, M.D. et al. Insights From the International Registry of Acute Aortic Dissection: A 20-Year Experience of Collaborative Clinical Research. Circulation, 2018, 137 (17), 1846-1860.
- Hiratzka, L.F., Bakris, G.L., Beckman, J.A., Bersin, R.M., Carr, V.F. et al. 2010 ACCF/ AHA/AATS/ACR/ASA/SCA/SCAI/SIR/STS/ SVM guidelines for the diagnosis and management of patients with Thoracic Aortic Disease: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines, American Association for Thoracic Surgery, American College of Radiology, American Stroke Association, Society of Cardiovascular Anesthesiologists, Society for Cardiovascular Angiography and Interventions, Society of Interventional Radiology, Society of Thoracic Surgeons, and Society for Vascular Medicine. Circulation, 2010, 121 (13), e266-369.
- Kouchoukos, N.T., Dougenis, D. Surgery of the thoracic aorta. N Engl J Med, 1997, 336 (26), 1876-1888.
- Rogers, A.M., Hermann, L.K., Booher, A.M., Nienaber, C.A., Williams, D.M. et al. Sensitivity of the aortic dissection detection risk score, a novel guideline-based tool for identification of acute aortic dissection at initial presentation: results from the international registry of acute aortic dissection. Circulation, 2011, 123 (20), 2213-2218.
- Roudaut, R.P., Billes, M.A., Gosse, P., Deville, C., Baudet, E. et al. Accuracy of M-mode and two-dimensional echocardiography in the diagnosis of aortic dissection: an experience with 128 cases. Clin Cardiol, 1988, 11 (8), 553-562.
- Thygesen, K., Alpert, J.S., Jaffe, A.S., Chaitman, B.R., Bax, J.J. et al. Fourth Universal Definition of Myocardial Infarction (2018). Circulation, 2018, 138 (20), e618-e651.
- Harhash, A.A., Huang, J.J., Reddy, S., Natarajan, B., Balakrishnan, M. et al. aVR ST Segment Elevation: Acute STEMI or Not? Incidence of an Acute Coronary Occlusion. Am J Med, 2019, 132 (5), 622-630.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.