La dissection spontanée de l'artère coronaire (DSAC) est une dissection non iatrogène, non athéroscléreuse d'une artère coronaire, provoquée par une déchirure spontanée ou une hémorragie dans la paroi de cette artère. De ce fait, le sang s'accumule dans la fausse lumière, ce qui entraîne une compression variable de la véritable lumière. Différentes présentations cliniques sont dès lors possibles: infarctus myocardique avec sus-décalage du segment ST, infarctus myocardique sans sus-décalage du segment ST et mort subite. La particularité est que cette forme de syndrome coronarien aigu (SCA) survient essentiellement (90 %) chez les jeunes femmes et les femmes d'âge moyen (52 ans en moyenne), présentant peu ou pas de facteurs de risque cardiovasculaire.
Bien qu'un premier cas ait déjà été décrit en 19311 chez une jeune femme, lors d'un examen post mortem, ce n'est qu'au cours des dix dernières années qu'il est devenu clair que ce type d'infarctus est plus fréquent qu'on ne le pensait initialement. Quelques patientes ainsi que leurs cardiologues se demandaient en l'occurrence pourquoi de jeunes femmes en bonne santé présentent un infarctus ou un arrêt cardiaque. En outre, le diagnostic s'est amélioré grâce à une meilleure connaissance de l'affection, à l'utilisation des troponines ultrasensibles et à l'utilisation de l'imagerie intracoronaire avancée.
Une étude épidémiologique danoise de 2009 a révélé une prévalence de DSAC de 0,2 % lors d'une coronarographie pour un SCA.2 Cependant, l'évaluation en routine de la paroi coronaire au moyen de la tomographie par cohérence optique (OCT) a permis de démontrer la présence d'une dissection coronaire chez 4 % des patients.3 Entre-temps, il est également apparu clairement que la DSAC est responsable de 1 SCA sur 4 chez les femmes de moins de 50 ans.4 Ce chiffre augmente au fur et à mesure que le nombre de facteurs de risque diminue chez les femmes; ainsi, nous avons constaté que la DSAC est responsable de 38,7 % des cas de SCA chez les patientes de moins de 60 ans, présentant un profil de risque cardiovasculaire faible.5
On soupçonne que la DSAC est due à une artériopathie sous-jacente, combinée ou non avec un facteur déclenchant6 (tableau 1). Initialement, on pensait qu'environ 1/3 des cas de DSAC se produisaient en péripartum mais, dans les séries récentes, une grossesse n'est responsable que d'une minorité des cas de DSAC (< 5 %). En revanche, une DSAC est la principale cause d'un SCA pendant ou juste après la grossesse, et il faut donc certainement l'inclure dans le diagnostic différentiel des douleurs thoraciques survenant pendant ou peu après la grossesse.7 Outre les maladies héréditaires du tissu conjonctif et les maladies systémiques inflammatoires, qui ne sont responsables que d'un petit nombre de cas de DSAC (< 10 % en tout), un lien évident a été décrit, ces dernières années, avec une autre artériopathie rare qui touche aussi principalement les femmes, à savoir la dysplasie fibromusculaire (DFM). Il s'agit d'une affection dans laquelle une ou plusieurs artères de taille moyenne (essentiellement au niveau du cerveau, du cou, des reins ou de l'aine) sont touchées, entraînant des fragilisations, des dilatations, des rétrécissements et parfois une déchirure de ces vaisseaux sanguins (figure 1). Par exemple, une dissection carotidienne due à une DFM est une des causes d'un AVC. Très récemment, on a démontré qu'un certain variant génétique chez les patient(e)s atteint(e)s de DFM est associé à un risque légèrement accru de dissection coronaire.8 L'importance que cela revêt pour nos patients n'est pas encore tout à fait claire. Quoi qu'il en soit, un dépistage de la DFM est recommandé en cas de DSAC inexpliquée: à cet égard, un angioscanner 'brain to pelvis' avec visualisation du cerveau, des vaisseaux du cou, des vaisseaux rénaux et iliaques constitue l'examen le plus approprié.9
Le diagnostic nécessite en premier lieu une bonne évaluation clinique. Le diagnostic d'un infarctus chez une femme est parfois plus difficile à poser que chez un homme. Bien qu'une douleur thoracique intense soit le symptôme le plus fréquent, les femmes peuvent également présenter d'autres symptômes, comme des douleurs à la mâchoire, au cou ou au dos, une sudation, des nausées, des douleurs dans un bras ou les deux, une dyspnée et des vertiges. De plus, lors de leur formation, les médecins apprennent que le risque d'infarctus chez une jeune femme sans facteurs de risque classiques est pratiquement nul, et qu'il faut éviter les examens superflus dans ce groupe. Les femmes ne nous facilitent pas non plus toujours les choses, et essaient souvent de minimiser: 'Ce n'est sûrement pas grave'. Ou alors elles essaient de trouver elles-mêmes une explication à leurs plaintes, et invoquent le stress, qui est précisément un important facteur déclenchant de DSAC.
La référence pour le diagnostic est une angiographie coronaire invasive complétée éventuellement d'une imagerie intracoronaire. On décrit 3 types radiographiques importants:
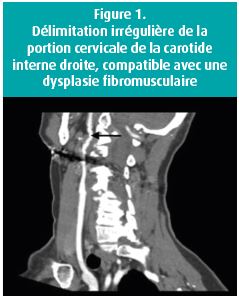
- Type 1: multiples lumières radiotransparentes, présence de produit de contraste au niveau de la paroi. Ce type s'observe chez environ 1/3 des patients souffrant d'une DSAC et est pathognomonique d'une DSAC (figure 2).
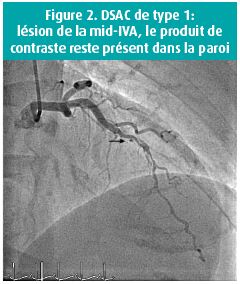
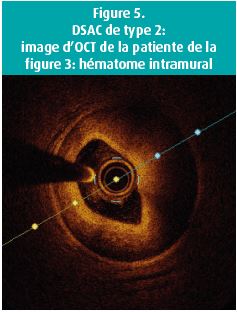
- Type 2: rétrécissement diffus de longueur variable, consécutif à un hématome intramural (figures 3-5).
- Type 3: sténose focale ou tubulaire qui mime l'athérosclérose. Ce type est rare (< 5 %) et est difficile à différencier d'une lésion athéroscléreuse.
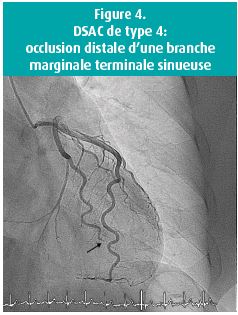
- Un récent document du groupe d'étude 'DSAC' de la Société Européenne de Cardiologie décrit encore un quatrième type, qui consiste en une occlusion complète, généralement dans la portion distale de l'artère coronaire9 (figure 4).
Bien que la plupart des cas de DSAC puissent donc être reconnus radiographiquement par un oeil entraîné, une imagerie intracoronaire supplémentaire est parfois nécessaire, surtout en cas de type 3. Tant l'échocardiographie intravasculaire (IVUS) que l'OCT (figure 5) visualisent la paroi coronaire et permettent de différencier un hématome d'une plaque et, dans certains cas, de visualiser la déchirure de l'intima. La résolution de l'OCT est bien meilleure, alors que l'IVUS permet surtout de visualiser l'étendue de la dissection. étant donné qu'un OCT nécessite une injection de contraste sous haute pression, cet examen est théoriquement associé à un risque accru de progression de la dissection qui, en pratique, s'avère toutefois minime.
En ce qui concerne le traitement aigu, il est apparu clairement ces dernières années qu'un traitement conservateur est préférable, si possible, car on a démontré que la guérison spontanée se produit dans la majorité des cas et que les interventions sont associées à un risque élevé de complications. Par conséquent, les experts ne recommandent une intervention de type PTCA ou CABG (selon la sévérité et l'étendue des lésions) que chez les patients présentant une ischémie persistante avec flux sévèrement compromis (TIMI < 2) ou une instabilité hémodynamique.9, 10
Sur le plan médicamenteux, de nombreuses incertitudes demeurent. Certains experts recommandent de n'administrer une double thérapie antiplaquettaire (DAPT) qu'en cas de stenting coronarien, avec une préférence pour le clopidogrel plutôt que pour les antagonistes P2Y12 plus récents. Pour les patients traités de manière conservatrice, les controverses persistent: certains recommandent une DAPT pendant une courte période (à cause du thrombus qui peut être présent en phase aiguë) alors que d'autres proposent l'acide acétylsalicylique en monothérapie.9, 10 Ceci doit de préférence être évalué au cas par cas. Il y a également un flou au sujet des statines. L'étiologie n'est en l'occurrence pas athéroscléreuse, et une petite étude rétrospective portant sur 87 patients a montré un risque plus élevé de récidive chez les patients prenant une statine. Par conséquent, il est recommandé de réserver les statines aux patients ayant des indications conventionnelles, indépendamment de la DSAC. Selon un consensus, il faut traiter tous les patients atteints de DSAC par bêtabloquants. Il existe en effet un risque de récidive de DSAC dans plus de 10 % des cas. Dans une récente série rétrospective, on a démontré qu'un contrôle tensionnel insuffisant augmente ce risque, tandis que la prise d'un bêtabloquant protège des récidives.11
L'impact psychologique d'un infarctus chez des sujets jeunes ne doit pas être sous-estimé. Il est important de leur offrir le soutien nécessaire. Idéalement, il faut un programme de revalidation cardiaque adapté, d'une part pour leur redonner confiance par rapport à la réalisation d'efforts physiques et, d'autre part, pour leur apporter un soutien psychologique et leur apprendre à gérer le stress. Il est recommandé de s'entraîner à une fréquence cardiaque cible égale à 50-70 % de la réserve et à une tension artérielle systolique < 130 mmHg. Le port de charges lourdes n'est pas recommandé.12
Comme les DSAC suscitent encore de nombreuses questions, un registre européen (EORP-SCAD-registry) va être mis sur pied, cette année, par l'EURObservational Research Programme (EORP) de la Société Européenne de Cardiologie. Il consistera en un volet rétrospectif (remontant jusqu'à 10 ans en arrière) et en un volet prospectif (suivi de 5 ans). On espère que l'analyse d'une grande série de patients permettra de mieux comprendre la pathologie sous-jacente, les facteurs déclenchants et l'évolution naturelle de la maladie. Cela contribuera également à sensibiliser les collègues à cette affection. Pour le moment, 11 centres belges ont confirmé leur participation. Toute personne souhaitant participer activement au registre peut contacter l'auteur de cet article.
Références
- Pretty, H.C. Dissecting aneurysm of coronary artery in a woman aged 42: rupture. Brit Med J, 1931, 1, 667.
- Mortensen, K.H., Thuesen, L., Kristensen, I.B. et al. Spontaneous coronary artery dissection: a Western Denmark Heart Registry Study. Cath Cardiovasc Interv, 2009, 74 (5), 710-717.
- Nishiguschi, T., Tanaka, A., Ozaki, Y. et al. Prevalence of spontaneous coronary artery dissection in patients with acute coronary syndrome. Eur Heart J Acute Cardiovasc Care, 2016, 5 (3), 263-270.
- Saw, J., Aymong, E., Mancini, G.B.J. et al. Non atherosclerotic coronary artery disease in young women. Can J Cardiol, 2014, 30, 814-819.
- Gadeyne, A., De Backer, T., Gevaert, S. et al. Spontaneous Coronary Artery Dissection: not so rare! 38th BSC annual congress 2019, best poster.
- Vandamme, M., De Backer, J., De Backer, T. et al. The spectrum of spontaneous coronary artery dissection: illustrated review of the literature. Acta Cardiol, 2017, 72 (6), 599-609.
- Elkayam, U., Jalnapurkar, S., Barakkat, M.N. et al. Pregnancy-associated acute myocardial infarction: a review of contemporary experience in 150 cases between 2006 and 2011. Circulation, 2014, 129 (16), 1695-1702.
- Adlam, D., Olson, T.M., Combaret, N. et al. Association of the PHACTR1/EDN1 genetic locus with spontaneous coronary artery dissection. J Am Coll Cardiol, 2019, 73, 58-66.
- Adlam, D., Alfonso, F., Maas, A. et al. European Society of cardiology, acute cardiovascular care association, SCAD study group: a position paper on spontaneous coronary artery dissection. Eur Heart J, 2018, 39 (36), 3353-3368.
- Hayes, S., Kim, E., Saw, J. et al. AHA scientific statement: Spontaneous Coronary artery dissection: current state of the science. Circulation, 2018, 137 (19), e523-557.
- Saw, J., Humphries, K., Aymong, E. et al. Spontaneous Coronary artery dissection: clinical outcomes and risk of Recurrence. J Am Coll Cardiol, 2017, 70 (9), 1148-1158.
- Chou, A., Prakash, R., Rajala, J. et al. The first dedicated cardiac rehabilitation program for patients with spontaneous coronary artery dissection: description and initial results. Can J Cardiol, 2016, 32, 554-560.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.