Introduction
Les patients exposés à un risque accru de mort subite en raison d'une arythmie ventriculaire peuvent être traités efficacement au moyen d'un défibrillateur automatique implantable (DAI). Ce dispositif peut détecter les troubles du rythme et restaurer le rythme sinusal normal en délivrant un choc électrique. Ce traitement existe depuis 1983 et est remboursé aux patients qui remplissent certains critères définis.1,2 Habituellement, la procédure consiste en l'implantation intracardiaque d'une ou plusieurs électrodes, par voie transveineuse, et en leur connexion infraclaviculaire avec le dispositif.
Introduit en 2018, le défibrillateur automatique implantable sous-cutané (DAI-SC)3 est un système entièrement extra-thoracique et extra-vasculaire. Le DAI-SC a été développé en vue d'offrir une réponse aux complications connues liées à la pose d'une électrode transveineuse et d'un DAI (DAI-TV). Les complications liées à la procédure incluent, entre autres, le risque de pneumothorax, l'hémothorax, l'occlusion veineuse, la dislocation de l'électrode, la perforation cardiaque et la tamponnade. Sans oublier les possibles complications à long terme, telles que la dysfonction de l'électrode transveineuse et le risque d'infection systémique et d'endocardite.4
Selon les actuelles directives américaines et européennes, le DAI bénéfice de recommandations de classe I, IIa et IIb pour la prévention et le traitement de la mort subite chez des patients qui ne nécessitent pas une stimulation cardiaque dans le cadre d'une bradycardie, d'une thérapie de resynchronisation cardiaque (TRC) ou d'une stimulation antitachycardique (SAT).1,2 À l'échelle mondiale, quelque 90 000 patients ont déjà été traités par DAI-SC. Il ressort du rapport annuel statistique de 2019 (Inami-Riziv) que cette technologie, qui n'est pourtant déjà plus si récente, n'est pas encore totalement acceptée en tant que traitement standard en Belgique. En 2019, on n'a ainsi dénombré que 5,3 % d'implantations de DAI-SC, contre 29,3 % de DAI monochambre transveineux.
L'explication précise de ce taux d'implantation relativement bas est difficile à déterminer. L'une des raisons possibles peut être que, jusqu'il y a peu, on ne disposait que d'études observationnelles5,6 et qu'on ne pouvait pas avoir recours à des études randomisées comparant la sécurité et l'efficacité du DAI sous-cutané à celles du DAI transveineux. Dans cet article, nous présentons les résultats de la première étude randomisée, l'étude PRAETORIAN,7 et de l'étude UNTOUCHED8. Les deux études ont été publiées en 2020. Nous relatons également l'expérience pratique que nous avons acquise avec le DAI-SC au sein du centre universitaire de Gand.
Étude PRAETORIAN : défibrillateur sous-cutané ou transveineux7
Généralités
L'étude PRAETORIAN est une étude internationale randomisée de non-infériorité ayant inclus 876 patients dans 39 hôpitaux d'Europe et des États-Unis. L'étude a démarré en mars 2011 et a pris fin en janvier 2017.
Pouvaient y être inclus, des patients âgés de plus de 18 ans ayant une indication de classe I ou IIa de DAI en prévention primaire ou secondaire.
Les patients ayant une implantation de DAI antérieure, une indication de stimulation antibradycardique, de thérapie de resynchronisation ou de stimulation antitachycardique étaient exclus de cette étude. De même, les patients ayant obtenu un résultat négatif au test de sélection pour l'implantation d'un DAI-SC sur la base des vecteurs ne pouvaient pas davantage participer à l'étude.
Critères d'évaluation
Le critère d'évaluation principal composite de cette étude consiste en complications liées au dispositif et chocs inappropriés. Un choc inapproprié est défini comme un choc délivré pour un rythme n'étant ni une tachycardie ventriculaire (TV), ni une fibrillation ventriculaire (FV).
Les critères d'évaluation secondaires comprennent les critères d'évaluation principaux individuels, le décès, la thérapie DAI appropriée, y compris la stimulation antitachycardique, les complications cardiaques majeures, l'hospitalisation pour insuffisance cardiaque et la permutation entre les groupes.
Programmation du DAI et procédure
Les DAI étaient programmés sur la base de l'étude PREPARE9 avec une zone de FV à partir de 250 battements par minute. Dans le groupe DAI-TV, le seuil de la zone de TV était programmé approximativement à partir de 182 battements par minute (en tenant compte des possibilités inhérentes aux différentes firmes) avec 1 salve de stimulation antitachycardique (tableau 1).
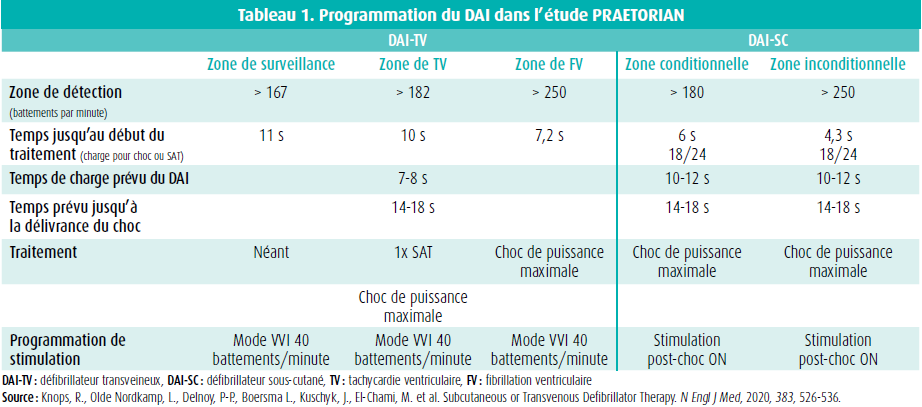
La procédure était exécutée conformément aux pratiques cliniques locales. Tous les DAI-SC étaient du type Cameron Health-Boston Scientific. Le choix de la marque du DAI transveineux était laissé à l'appréciation du médecin implanteur. Dans le groupe DAI-TV, 48 patients (11 %) ont reçu un DAI double chambre en vue d'une meilleure discrimination de l'arythmie.
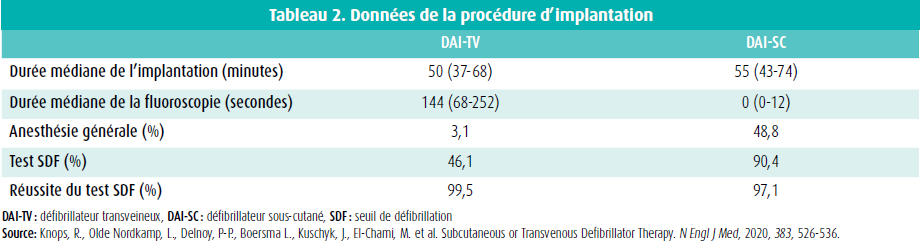
La durée médiane de l'implantation était de 55 minutes pour le DAI-SC et de 50 minutes pour le DAI transveineux. La durée médiane de la fluoroscopie était de 0 vs 144 secondes, respectivement, pour l'implantation du DAI-SC et pour l'implantation du DAI-TV. La quasi-totalité des implantations a donné lieu à l'administration d'une antibiothérapie prophylactique. Une différence essentielle est que le DAI-SC a été posé sous anesthésie générale chez 48 % des patients, contre seulement 3,1 % des patients pour le DAITV. Un test du seuil de défibrillation (SDF) était réalisé nettement plus souvent chez les patients recevant un DAI-SC : 90,4 % vs seulement 46 % pour le DAI-TV. Il y avait une défibrillation réussie dans les deux groupes, s'élevant respectivement à 97,1 % et 99,5 %. (Tableau 2)
Discussion des résultats
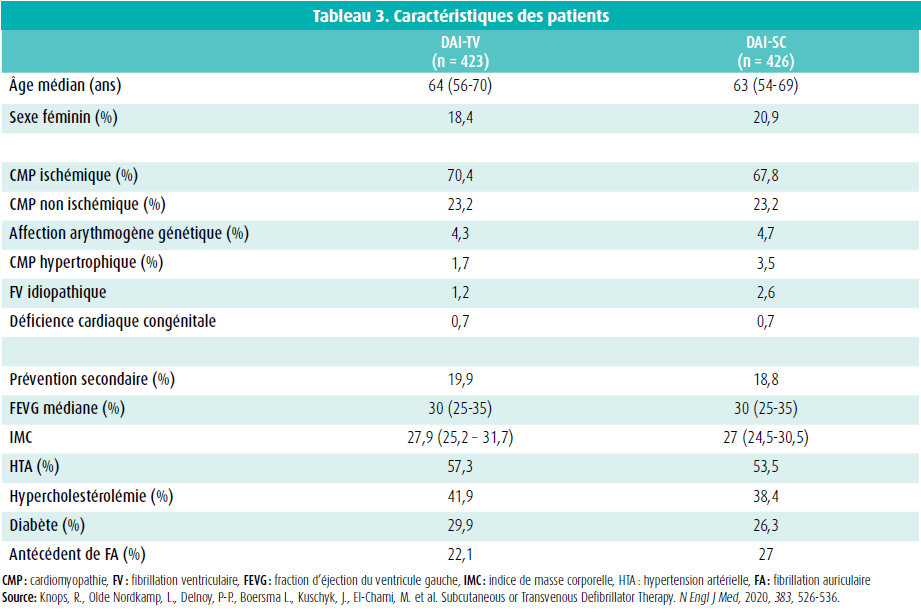
Initialement, 876 patients ont été inclus dans l'étude PRAETORIAN. Après exclusion suite à une erreur de randomisation, un retrait du patient, un décès ou une tumeur maligne, 849 patients ont été retenus au total dans l'étude : 426 dans le groupe DAI-SC et 423 dans le groupe DAI-TV. Après respectivement 4 et 6 permutations, 422 patients se sont finalement vu implanter un DAI-SC et 417 patients, un DAI-TV. Le suivi médian était de 49,1 mois.
Les caractéristiques cliniques des patients étaient comparables dans les deux groupes (tableau 3). L'âge médian était de 63 ans et 19,7 % des patients étaient de sexe féminin. La majorité des DAI ont été implantés chez des patients avec cardiomyopathie (CMP) ischémique (69,1 %) et la fraction d'éjection ventriculaire gauche (FEVG) médiane s'élevait à 30 %. Une implantation en prévention secondaire a été réalisée chez 19 % des patients. Un peu plus de la moitié des patients était sous traitement pour hypertension et près d'un tiers des participants avait un diabète connu.
Après 4 années de suivi en moyenne, il n'y avait pas de différence significative au niveau du critère d'évaluation principal composite, qui était atteint chez 15,7 % des patients ayant reçu un DAI transveineux et chez 15,1 % des patients ayant reçu un DAI sous-cutané (figure 1a, tableau 4).
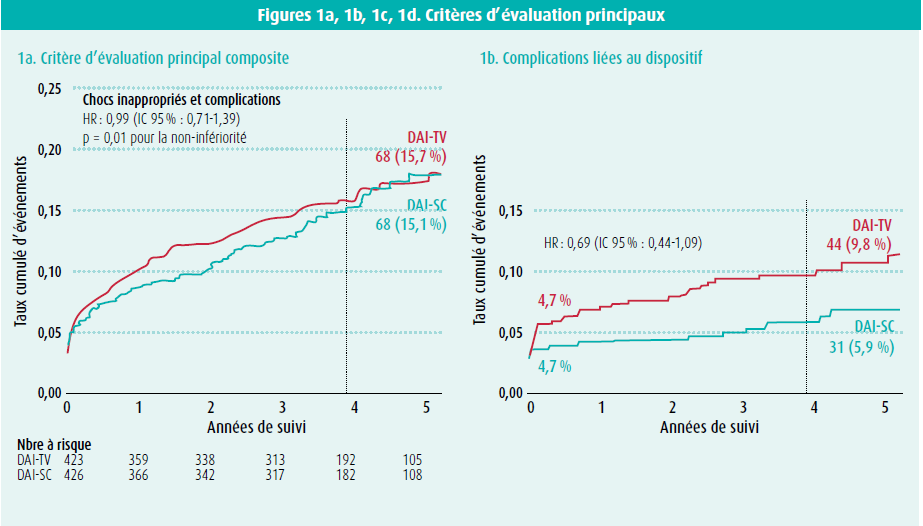
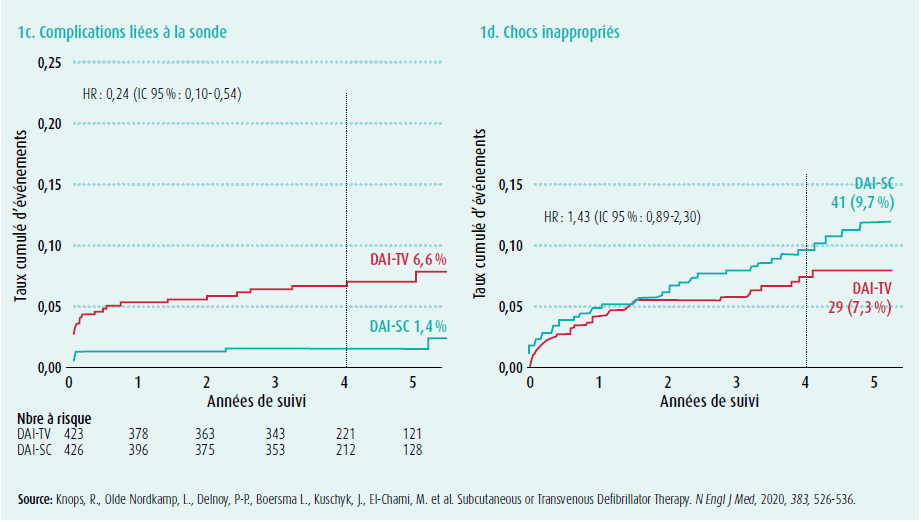
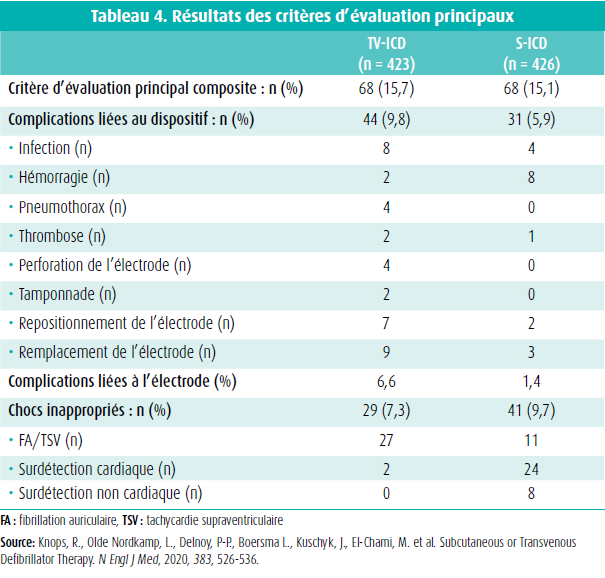
Il y avait, d'une part, une incidence plus élevée de complications liées au dispositif dans le groupe DAI-TV, et d'autre part, une incidence plus élevée de chocs inappropriés dans le groupe DAI-SC, mais l'ampleur de l'étude n'était pas suffisamment grande pour cette comparaison. L'incidence globale de complications dans cette étude est comparable aux résultats d'études antérieures.10,11,12
Des complications liées au dispositif sont survenues chez 31 patients du groupe DAI-SC (5,9 %) et 44 patients du groupe DAI-TV (9,8 %) (figure 1a, tableau 4). L'incidence de complications liées aux électrodes était nettement plus faible dans le groupe DAI-SC (1,4 %) que dans le groupe DAI-TV (6,6 %) (figure 1c, tableau 4).
Ces complications liées aux électrodes comprennent l'infection, la perforation, le déplacement et la dysfonction de l'électrode. Au total, il y a eu 8 hématomes de loge dans le groupe DAI-SC, dont 2 seulement ont nécessité une transfusion ou une révision de la loge, soit une situation identique à celle observée dans le groupe DAI-TV. Le nombre de patients avec un pneumothorax (4 DAI-TV), une perforation par sonde (4 DAI-TV, dont 2 avec tamponnade) et un repositionnement de la sonde (7 DAI-TV vs 2 DAI-SC) était nettement plus élevé dans le groupe DAI-TV, ce qui se reflète dans une scission immédiate de la courbe à partir du jour 0, mais sans différence significative. L'électrode a dû être remplacée chez 9 patients ayant reçu une électrode transveineuse en raison d'une rupture de la sonde et chez 3 patients ayant reçu une électrode sous-cutanée en raison d'une surdétection de myopotentiels.
Des chocs inappropriés ont été délivrés chez 41 patients du groupe DAI-SC (9,7 %) et chez 29 patients du groupe DAI-TV (7,3 %) (figure 1d, tableau 4). La cause des chocs inappropriés était clairement différente : 93,1 % étant dus à une arythmie supraventriculaire (ASV) dans le groupe DAI-TV et 58,5 % étant dus à une surdétection cardiaque dans le groupe DAI-SC. Dans le groupe DAI-SC, 11 des 41 patients ont reçu un choc inapproprié en raison d'une ASV ; et 8 patients, en raison d'une surdétection non cardiaque.
Les patients porteurs de DAI-SC étaient donc exposés à un plus grand risque de chocs inappropriés, principalement à cause d'une surdétection de signaux cardiaques (le plus souvent, de sommets des ondes T) et extra-cardiaques. Pour l'interprétation de ces résultats, il est important de savoir que l'algorithme SMART Pass®, qui réduisait les chocs inappropriés de 50 % dans des études antérieures13, n'était disponible ou programmé que chez 22 % des patients porteurs de DAI-SC dans le cadre de cette étude. Ce développement technologique peut certainement avoir un effet favorable sur le nombre de chocs inappropriés avec le DAI-SC.
Il y a, d'autre part, la suspicion que davantage de chocs inappropriés répétitifs puissent se produire en conséquence d'une surdétection cardiaque dans le groupe DAI-SC que de chocs inappropriés répétitifs en conséquence de tachycardies supraventriculaires dans le groupe DAI-TV, du fait qu'une reprogrammation du DAI dans ce dernier groupe permet d'éviter les chocs inappropriés séquentiels.
Les critères d'évaluation secondaires sont présentés au tableau 5. Le nombre de décès par mort subite était similaire dans les deux groupes, bien qu'il y ait eu davantage de décès d'autres causes cardiaques et non cardiaques dans le groupe DAI-SC (figure 2a). Les chocs appropriés étaient plus fréquents dans le groupe DAI-SC que dans le groupe DAI-TV : 19,2 % vs 11,5 % (figure 2b).

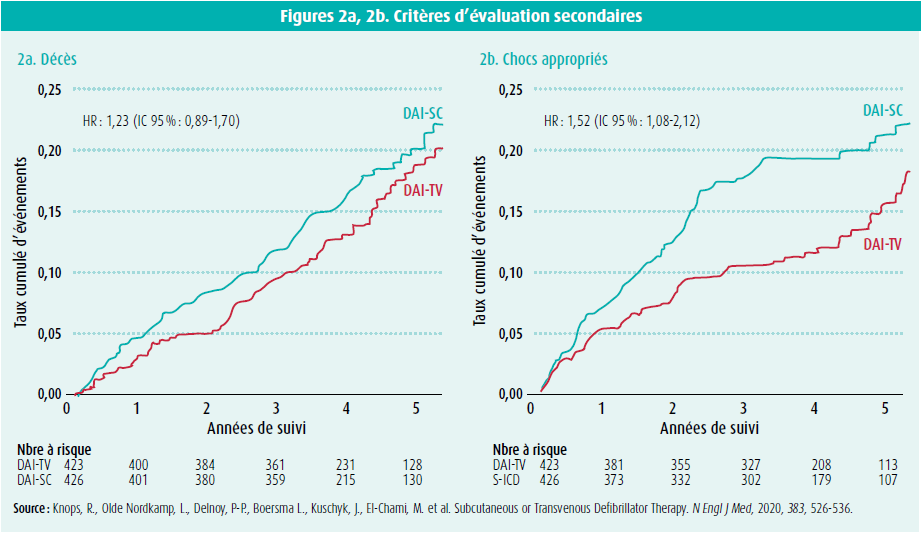
L'incidence plus élevée de chocs appropriés dans le groupe DAI-SC peut en grande partie s'expliquer par l'absence de possibilité de stimulation antitachycardique chez ces patients. La SAT s'est révélée fructueuse dans plus de la moitié des tentatives visant à stopper la tachycardie ventriculaire dans le groupe DAI-TV. Onze patients porteurs de DAI-SC ont également reçu un choc approprié pour une tachycardie sous la limite de détection par double comptage.
Il n'y avait pas de différences significatives entre les deux groupes pour ce qui concerne l'incidence de complications cardiaques majeures et d'hospitalisations pour insuffisance cardiaque.
Du point de vue numérique, il y a cependant eu plus de permutations du groupe DAI-SC vers le groupe DAI-TV (14 patients) qu'inversement (5 patients) pendant la procédure d'implantation ou le suivi. Au total, 5 patients porteurs de DAI-SC se sont vu implanter un DAI transveineux dans un deuxième temps par nécessité d'une stimulation antibradycardique. Il y a eu un upgrade vers un DAI-TRC dans le cadre d'une thérapie de resynchronisation cardiaque chez 3,5 % et 4,2 % des patients, respectivement, du groupe DAISC et DAI-TV.
Limites de l'étude
L'étude PRAETORIAN déplore un certain nombre de limites, dont il faut naturellement tenir compte pour l'interprétation des données.
Tout d'abord, les médecins, les patients et le comité d'évaluation avaient tous connaissance de la procédure réalisée. Un biais de sélection pour la participation à l'étude n'est jamais exclu.
De plus, la technologie des DAI, et en particulier du DAI-SC, a poursuivi son évolution pendant la durée de l'étude, entre autres avec l'arrivée du filtre SMART Pass®. L'expérience des médecins implanteurs était plus importante avec le DAITV qu'avec le DAI-SC, étant donné que ce dernier était encore une technologie relativement récente au moment de l'étude. La durée du suivi, de 48 mois, est probablement trop courte pour révéler les réelles complications à long terme.
Conclusion
Il ressort, sur la base des données de l'étude PRAETORIAN, que, chez les patients avec une indication de DAI sans nécessité de stimulation, le DAI-SC est non inférieur au DAI-TV en ce qui concerne les complications liées au dispositif et les chocs inappropriés. L'incidence globale de complications chez les patients porteurs de DAI dans cette étude est comparable aux résultats d'études antérieures. Les complications liées aux électrodes se produisent nettement moins souvent chez les patients porteurs de DAI-SC, si bien que ce dernier devrait être envisagé chez tous les patients ayant une indication d'implantation de DAI sans nécessité de stimulation.
La durée du suivi, de 48 mois, est probablement trop courte pour révéler les réelles complications à long terme étant donné que, d'une part, les complications liées aux électrodes augmentent avec le temps après l'implantation et que, d'autre part, la durée de vie de la batterie du DAISC est plus courte. Les résultats de l'étude PRAETORIAN XL, dont la durée de suivi a été allongée de 48 mois, sont attendus en 2024.
Étude UNTOUCHED : les premiers résultats du DAI-SC en prévention primaire chez des patients à faible fraction d'éjection8
Généralités
L'étude UNTOUCHED est une étude internationale, prospective et non randomisée, dans laquelle des patients ayant une indication de DAI en prévention primaire se sont vu implanter un DAI-SC. Ces patients n'avaient pas d'indication de stimulation cardiaque, présentaient une FEVG ≤ 35 % et avaient obtenu un résultat positif au test de sélection pour l'implantation d'un DAI-SC sur la base des vecteurs.
Les patients ayant un antécédent de TV ou de FV spontanée soutenue et les patients au stade IV selon la classification de la NYHA étaient exclus de l'étude.
Le DAI-SC était programmé par défaut avec une zone conditionnelle à partir de 200 bpm et une zone de choc à partir de 250 bpm.
Le suivi était de 18 mois.
Critères d'évaluation
Le critère d'évaluation principal était le pourcentage d'absence de chocs inappropriés après 18 mois, avec un objectif de performance de 91,6 %.
Les critères d'évaluation secondaires se composaient, d'une part, du pourcentage d'absence totale de chocs (appropriés et inappropriés) après 18 mois avec un objectif de performance de 85,8 %, et d'autre part, des complications liées au système et à la procédure après 30 jours.
Résultats
Une implantation de DAI-SC a été tentée chez 1 116 patients. Au final, 1 111 patients ont été inclus dans le suivi après l'implantation.
L'âge moyen était de 55,8 ± 12,4 ans. 25,6 % des patients étaient de sexe féminin. Une cardiomyopathie ischémique était présente chez 53,5 % des patients et la FEVG moyenne était de 26,4 ± 5,8 %. La durée de l'implantation était de 58 ± 27 minutes et la technique à 2 incisions a été appliquée chez 69,2 % des patients. Un DAI-SC de deuxième génération a été implanté chez 40 % des patients, tandis que 60 % ont reçu un DAI-SC de troisième génération avec filtre SMART Pass®. Un test du seuil de défibrillation (SDF) a été réalisé chez 82 % des patients dans les 30 jours suivant l'implantation.
Le critère d'évaluation principal, le pourcentage d'absence de chocs inappropriés après 18 mois, a été atteint chez 95,9 % des patients. Les facteurs prédicteurs d'un risque réduit de chocs inappropriés étaient le DAI-SC de troisième génération, l'application de la technique à 3 incisions, la cardiomyopathie ischémique sous-jacente et l'absence de fibrillation auriculaire dans les antécédents.
Le critère d'évaluation secondaire, le pourcentage d'absence totale de chocs (appropriés et inappropriés) après 18 mois, était de 90,6 %. Les facteurs prédicteurs significatifs de chocs de toutes causes se sont révélés être l'antécédent de fibrillation auriculaire et la FEVG. Le pourcentage d'absence de chocs appropriés après 18 mois était de 94,3 %.
Il y avait un pourcentage élevé de défibrillation réussie d'arythmies spontanées, avec 92,2 % de réussite après un premier choc et 98,4 % de réussite finale, ce qui est comparable aux données issues d'études avec le DAI-TV.
Le pourcentage de chocs inappropriés était de 3,1 % après 1 an. C'est nettement moins que dans l'étude PRAETORIAN. Quelques explications possibles sont les programmations différentes du DAI (zone conditionnelle entre 200 et 250 bpm vs 180-250 bpm dans l'étude PRAETORIAN), la disponibilité du filtre SMART Pass® dans 60 % des cas (vs 22 % dans l'étude PRAETORIAN) et l'âge relativement plus jeune dans la présente étude. La principale cause de chocs inappropriés reste la surdétection cardiaque, en dépit du faible pourcentage de chocs inappropriés chez les patients porteurs d'un DAI-SC de troisième génération. Il n'y a pas eu de chocs inappropriés consécutifs à une arythmie supraventriculaire.
Le pourcentage d'absence de complications liées au système et à la procédure après 30 jours s'élevait respectivement à 95,8 % et 92,7 %. L'incidence de complications demeure très faible, en dépit de l'inclusion d'une population de patients relativement malades.
Aucune défaillance de l'électrode n'a été rapportée. On a toutefois noté une position infraoptimale ou un déplacement de l'électrode chez 1 % des patients. Des problèmes de détection ou de fonction du DAI ont été signalés chez 1,1 % des patients. Des désagréments postopératoires, des problèmes de cicatrisation ou des hématomes ont été rapportés chez 2,1 % des patients. Les autres complications liées à la procédure étaient également rares (1,1 %). Seules 12 infections (1,1 %) sont survenues, dont aucune n'a entraîné une bactériémie.
La nécessité de remplacer le DAI-SC par un DAI-TV s'est révélée très rare, à savoir chez 0,5 % des patients (4 patients). Deux patients ont reçu un upgrade vers un DAITRC et deux patients se sont vu implanter un DAI-TV par nécessité d'une SAT, et non pour bradycardie.
Il y a eu 53 décès : 26 de cause cardiaque, 20 de cause non cardiaque et 7 de cause inconnue. Il y a eu 3 décès de cause arythmogène établie, dont 2 par activité électrique sans pouls et 1 asystolie.
Limites de l'étude
L'étude UNTOUCHED est une étude non randomisée, dans laquelle des patients se sont vus implanter un DAI-SC uniquement en prévention primaire et moyennant une courte durée de suivi de 18 mois.
Conclusion
Les investigateurs concluent que l'efficacité et la sécurité de l'actuel DAI-SC, avec la programmation y associée, sont démontrées chez des patients ayant une indication de DAI en prévention primaire. Le nombre de complications est faible et le taux de réussite est élevé en ce qui concerne l'arrêt de l'arythmie ventriculaire. Le nombre de chocs inappropriés délivrés dans cette étude est très faible, sans pour autant menacer la sécurité des patients. Les investigateurs concluent que le DAI-SC peut être envisagé chez tous les patients avec prévention primaire et sans nécessité de stimulation, quelle que soit la pathologie cardiaque sous-jacente. La programmation à 200/250 bpm est recommandée en routine afin d'éviter les chocs inappropriés.
Expérience acquise avec le DAI-SC au sein du centre universitaire de Gand
Entre la toute première implantation réalisée en Belgique, le 23/11/2013, et le 31/12/2020 inclus, 109 patients se sont vu implanter un DAI-SC à l'hôpital universitaire de Gand. Parmi ces patients, 29,4 % étaient des femmes et 70,6 %, des hommes. L'âge moyen était de 51 ans (16-83 ans). Il s'agit donc d'une population plus jeune que celle incluse dans les deux études décrites ci-dessus.
L'implantation a été réalisée en prévention secondaire chez 39 % des patients, ce qui représente un pourcentage nettement plus élevé que dans l'étude PRAETORIAN.
L'affection cardiaque sous-jacente était une CMP ischémique dans 33 % des cas, une CMP non ischémique dans 22 % des cas et une CMP hypertrophique dans 12,8 % des cas. Pour le reste, un plus petit nombre d'implantations s'est déroulé dans le cadre d'un syndrome de Brugada, d'une cardiopathie congénitale ou d'une dysplasie ventriculaire droite arythmogène sous-jacent(e). Un DAI-SC a été implanté chez 23,8 % des patients après un arrêt cardiaque extrahospitalier.
Chez 14 patients, le système transveineux antérieur a été remplacé par un DAI-SC en raison d'une infection (9/14) ou d'une rupture de sonde (5/14).
Pendant le suivi, un choc approprié a été délivré à 19 reprises, chez un total de 11 patients (10 %). Dix patients différents ont subi un choc inapproprié (9,1 %). Comme décrit dans les études, les chocs inappropriés délivrés par le DAI-SC étaient généralement dus à une surdétection (5). Trois de ces patients ont subi plusieurs chocs en raison d'une surdétection récurrente de myopotentiels ou d'une surdétection cardiaque due à une diminution du signal ECG faisant suite à la progression de la cardiomyopathie sous-jacente. Chez deux patients, il a été décidé de remplacer le DAI-SC par un DAI-TV ; et chez le troisième patient, le problème a pu être résolu par un repositionnement du dispositif. Nous avons observé 3 fois un choc inapproprié pour fibrillation auriculaire, 1 pour TV non soutenue et 2 pour programmation d'un vecteur de détection erroné.
Jusqu'ici, nous ne déplorons aucune infection systémique. Une révision de la loge s'est cependant révélée nécessaire chez cinq patients (2 pour hémorragie sous anticoagulants oraux thérapeutiques pour prothèse valvulaire, 1 pour hémorragie sous bithérapie antiplaquettaire, 2 pour nécrose de pression de la peau).
Le DAI-SC de sept patients a été explanté pendant le suivi. Trois patients ont subi une transplantation cardiaque avec retrait du DAI-SC. Deux patients ont reçu un système transveineux en raison de chocs inappropriés (cf. supra) et deux patients, en raison d'un SDF élevé. Notre population de patients a enregistré un décès de cause cardiaque, à savoir une dame atteinte de cardiomyopathie ischémique sous-jacente.
Conclusion générale
Les résultats d'études observationnelles publiées précédemment sont confirmés dans l'étude PRAETORIAN. Il ressort de cette étude randomisée que, chez les patients avec une indication de DAI sans nécessité de stimulation, le DAISC est non inférieur au DAI-TV en ce qui concerne les complications liées au dispositif et les chocs inappropriés. Les complications liées aux électrodes surviennent nettement moins souvent chez les patients porteurs de DAI-SC.
L'étude UNTOUCHED nous apprend que l'actuel DAI-SC, avec la programmation y associée, est efficace et sûr chez les patients ayant une indication de DAI en prévention primaire.
Le DAI-SC devrait dès lors être envisagé chez tous les patients ayant une indication de DAI, sans nécessité de stimulation, conformément aux actuelles recommandations européennes et américaines.
Références
- Al-Khatib, S., Stevenson, W., Ackerman, M., Bryant, W., Callans, D., Curtis, A. et al. 2017 AHA/ACC/HRS Guideline for Management of Patients With Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death. Circulation, 2018, 13, e272-e391.
- The Task Force for the Management of Patients with Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death of the European Society of Cardiology (ESC). 2015 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death. Eur Heart J, 2015, 36, 2793-2867.
- Bardy, G.H., Smith, W.M., Hood, M.A., Crozier, I.G., Melton, I.C., Jordaens, L. et al. An entirely subcutaneous only implantable cardioverter defibrillator. N Engl J Med, 2010, 363, 36-44.
- Timmers, L., Van Heuverswyn, F., De Wilde, H., Jordaens, L. Evaluating current implantable cardioverter defibrillator implantation procedures can common complications be minimised? Expert Rev Cardiovasc Ther, 2016, 14, 579-589.
- Burke, M., Gold, M., Knight, B., Barr, C., Theuns, D., Boersma, L. et al. Safety and Efficacy of the Totally Subcutaneous Implantable Defibrillator: 2-Year Results From a Pooled Analysis of the IDE Study and EFFORTLESS Registry. J Am Coll Cardiol, 2015, 65 (16), 1605-1615.
- Weiss, R., Knight, B.P., Gold, M.R., Leon, A.R., Herre, J.M., Hood, M. et al. Safety and efficacy of a totally subcutaneous implantable-cardioverter defibrillator. Circulation, 2013, 128, 944-953.
- Knops, R., Olde Nordkamp, L., Delnoy, P-P., Boersma L., Kuschyk, J., El-Chami, M. et al. Subcutaneous or Transvenous Defibrillator Therapy. N Engl J Med, 2020, 383, 526-536.
- Gold, M., Lambiase, P., El-Chami, M., Knops, R., Aasbo, J., Bongiorni, M. et al. Primary results from the understanding outcomes with the S-ICD in primary prevention patients with low ejection fraction (UNTOUCHED) trial. Circulation, 2021, 143, 7-17.
- Wilkoff, B.L., Williamson, B.D., Stern, R.S. et al. Strategic programming of detection and therapy parameters in implantable cardioverter-defibrillators reduces shocks in primary prevention patients: results from the PREPARE (Primary Prevention Parameters Evaluation) study. J Am Coll Cardiol, 2008, 52, 541-550.
- Kirkfeldt, R.E., Johansen, J.B., Nohr, E.A., Jørgensen, O.D., Nielsen, J.C. Complications after cardiac implantable electronic device implanqtations: an analysis of a complete, nationwide cohort in Denmark. Eur Heart J, 2014, 35, 1186-1194.
- Boersma, L.V., El-Chami, M.F., Bongiorni, M.G. et al. Understanding outcomes with the EMBLEM S-ICD in primary prevention patients with low EF study (UNTOUCHED): clinical characteristics and perioperative results. Heart Rhythm, 2019, 16, 1636-1644.
- Brouwer, T.F., Yilmaz, D., Lindeboom, R. et al. Long-term clinical outcomes of subcutaneous versus transvenous implantable defibrillator therapy. J Am Coll Cardiol, 2016, 68, 2047-2055.
- Theuns, D.A.M.J., Brouwer, T.F., Jones, P.W. et al. Prospective blinded evaluation of a novel sensing methodology designed to reduce inappropriate shocks by the subcutaneous implantable cardioverter-defibrillator. Heart Rhythm, 2018, 15, 1515-1522.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.