Inleiding
Patiënten met een verhoogd risico op plotse dood door ventriculaire ritmestoornissen kunnen effectief behandeld worden met een implanteerbare cardioverter defibrillator (ICD). Dit kan ritmestoornissen detecteren en het normale sinusritme herstellen door afgifte van een elektrische schok. Deze behandeling bestaat sinds 1983 en wordt terugbetaald aan patiënten die voldoen aan bepaalde criteria.1,2 Klassiek worden hierbij één of meerdere elektroden intracardiaal geplaatst via transveneuze weg en subclaviculair geconnecteerd met het toestel.
De subcutane implanteerbare cardioverter defibrillator (S-ICD) werd in 2008 geïntroduceerd3 en is een volledig extra-thoracaal en extra-vasculair systeem. De S-ICD werd ontwikkeld om een antwoord te bieden aan de gekende verwikkelingen gerelateerd aan de plaatsing van een transveneuze elektrode en ICD (TV-ICD). Proceduregerelateerde verwikkelingen omvatten onder andere risico op pneumothorax, hemothorax, veneuze occlusie, dislocatie van de elektrode, cardiale perforatie en tamponnade. Daarnaast zijn er de mogelijke verwikkelingen op lange termijn met disfunctie van de transveneuze elektrode en risico op systemische infectie en endocarditis.4
Volgens de huidige Amerikaanse en Europese richtlijnen heeft de S-ICD klasse I, IIa- en IIb-aanbevelingen voor preventie en behandeling van plotse dood bij patiënten die geen pacingnood hebben in het kader van bradycardie, cardiale resynchronisatie therapie (CRT) of antitachycardie- pacing (ATP).1,2 Er werden wereldwijd al een 90 000-tal patiënten behandeld met de S-ICD. Uit het statische jaarrapport van 2019 (Inami-Riziv) blijkt dat deze inmiddels toch niet meer zo nieuwe technologie nog niet volledig geaccepteerd wordt als standaardbehandeling in België. Zo werden er in 2019 slechts 5,3 % S-ICD's geïmplanteerd in vergelijking met 29,3 % transveneuze éénkamer-ICD's.
De exacte verklaring voor dit relatief lage implantatiecijfer is moeilijk te bepalen. Eén van de mogelijke redenen kan zijn dat er tot recent enkel observationele studies5,6 beschikbaar waren en men geen beroep kon doen op gerandomiseerde studies waarbij een vergelijking wordt gemaakt van de veiligheid en doeltreffendheid tussen de subcutane en de transveneuze ICD. In dit artikel presenteren we de resultaten van de eerste gerandomiseerde studie, de PRAETORIAN-studie7 en de UNTOUCHED-studie8. Beide studies werden gepubliceerd in 2020. Tevens delen we de real-life ervaring met de S-ICD in het universitair centrum van Gent.
PRAETORIAN-studie: subcutane of transveneuze defibrillator7
Algemeen
De PRAETORIAN-studie is een internationale, gerandomiseerde, non-inferioriteitstudie waarbij 876 patiënten werden geïncludeerd in 39 ziekenhuizen in Europa en de Verenigde Staten. De studie startte in maart 2011 en eindigde in januari 2017.
Patiënten ouder dan 18 jaar met een klasse I- of IIa-indicatie voor een ICD in primaire of secundaire preventie konden geïncludeerd worden.
Patiënten met een voorafgaande ICD-implantatie, een indicatie voor pacing voor bradycardie, resynchronisatietherapie of antitachycardie-pacing werden uitgesloten in deze studie. Eveneens konden patiënten bij wie de S-ICD-vector screeningstest faalde niet deelnemen aan de studie.
Eindpunten
Het samengesteld primaire eindpunt in deze studie bestaat uit device-gerelateerde complicaties en onterechte schokken. Een onterechte schok wordt gedefinieerd als een schok voor een ritme dat geen ventrikeltachycardie (VT) of ventrikelfibrillatie (VF) is.
De secundaire eindpunten omvatten de individuele primaire eindpunten, dood, terechte ICD-therapie inclusief antitachycardie- pacing, majeure cardiale verwikkelingen, hospitalisatie voor hartfalen en crossover tussen de groepen.
ICD-programmatie en procedure
De ICD's werden geprogrammeerd op basis van de PREPARE-studie9 met een VF-zone vanaf 250 slagen per minuut. In de TV-ICD-groep werd de ondergrens voor de VT-zone bij benadering geprogrammeerd vanaf 182 slagen per minuut (rekening houdend met de mogelijkheden bij verschillende firma's) met één burst van antitachycardie-pacing (tabel 1).
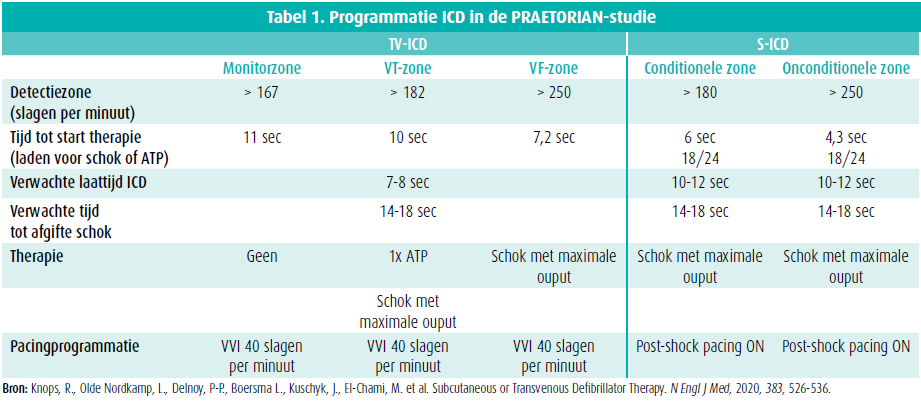
De procedure werd uitgevoerd volgens de lokaal geldende klinische praktijk. Elke S-ICD was van het type Cameron Health- Boston Scientific. De keuze van het merk van de transveneuze ICD werd overgelaten aan de implanterende arts. In de TV-ICD-groep kregen 48 patiënten (11 %) een tweekamer-ICD met het oog op betere discriminatie van ritmestoornissen.
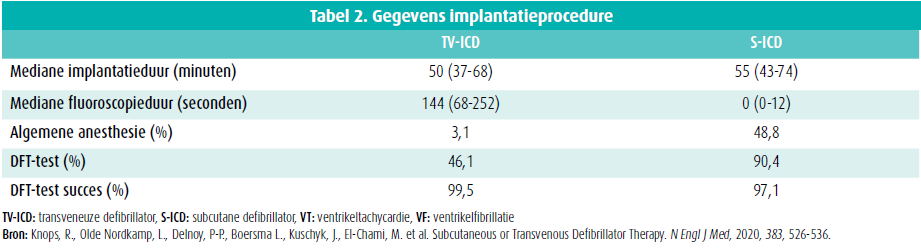
De mediane implantatieduur was 55 minuten voor de S-ICD en 50 minuten voor de transveneuze ICD. De mediane fluoroscopieduur was 0 vs. 144 seconden voor resp. S-ICD- en TV-ICD-implantatie. Nagenoeg bij elke implantatie werd er profylactisch antibiotica toegediend. Een wezenlijk verschil is dat in 48 % van de patiënten de S-ICD onder algemene anesthesie geplaatst werd, waar dit bij de TV-ICD slechts in 3,1 % van de patiënten gebeurde. Een defibrillatie-thresholdtest (DFT-test) werd beduidend meer frequent uitgevoerd bij patiënten die een S-ICD kregen: 90,4 % versus slechts 46 % van de TV-ICD. Er was een succesvolle defibrillatie in beide groepen, resp. van 97,1 % en 99,5 %. (Tabel 2)
Bespreking van de resultaten
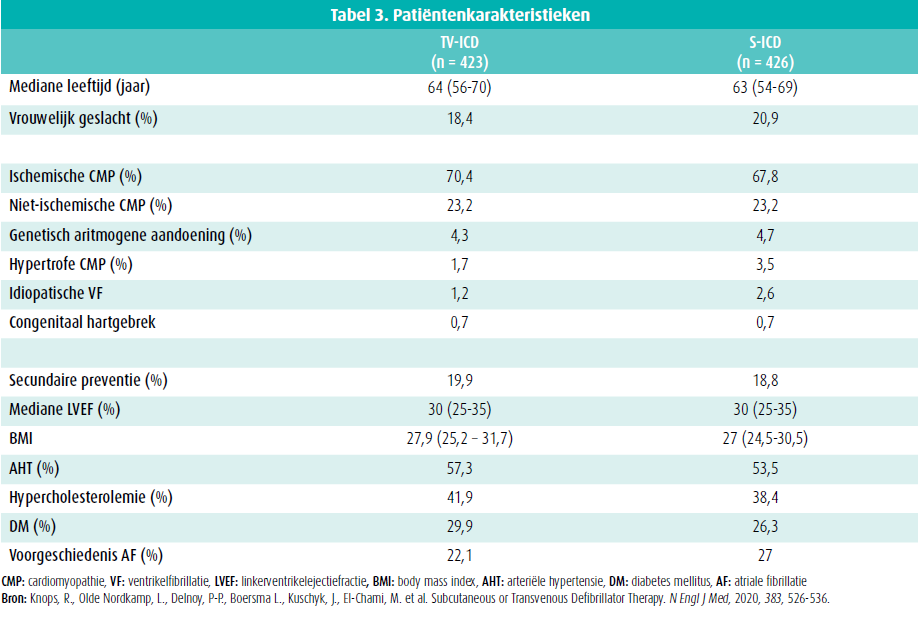
Er werden initieel 876 patiënten geïncludeerd in de PRAETORIAN-studie. Na exclusie door een randomisatiefout, onthouding door de patiënt, sterfte of maligniteit werden er in totaal 849 patiënten weerhouden in de studie: 426 in de S-ICD-groep en 423 in de TV-ICD-groep. Na respectievelijk 4 en 6 crossovers werden uiteindelijk 422 patiënten met een S-ICD geïmplanteerd en 417 patiënten met een TV-ICD. De mediane opvolging bedroeg 49,1 maanden.
De klinische karakteristieken van de patiënten waren vergelijkbaar in beide groepen (tabel 3). De mediane leeftijd was 63 jaar en 19,7 % van de patiënten waren vrouwen. Het merendeel van de ICD werd geïmplanteerd bij patiënten met een ischemische cardiomyopathie (CMP) (69,1 %) en de mediane linkerventrikelejectiefractie (LVEF) bedroeg 30 %. Implantatie in secundaire preventie gebeurde in 19 % van de patiënten. Iets meer dan de helft van de patiënten werd behandeld voor hoge bloeddruk en nagenoeg een derde was gekend met diabetes mellitus.
Na gemiddeld 4 jaar opvolging was er geen significant verschil in het samengesteld primaire eindpunt en werd dit bereikt in 15,7 % bij patiënten met een transveneuze ICD en in 15,1 % bij patiënten met een subcutane ICD (figuur 1a, tabel 4).
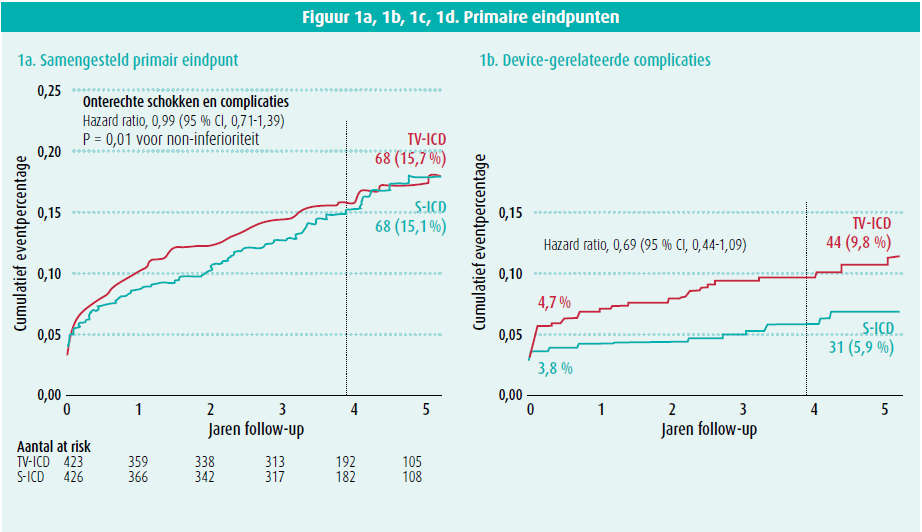
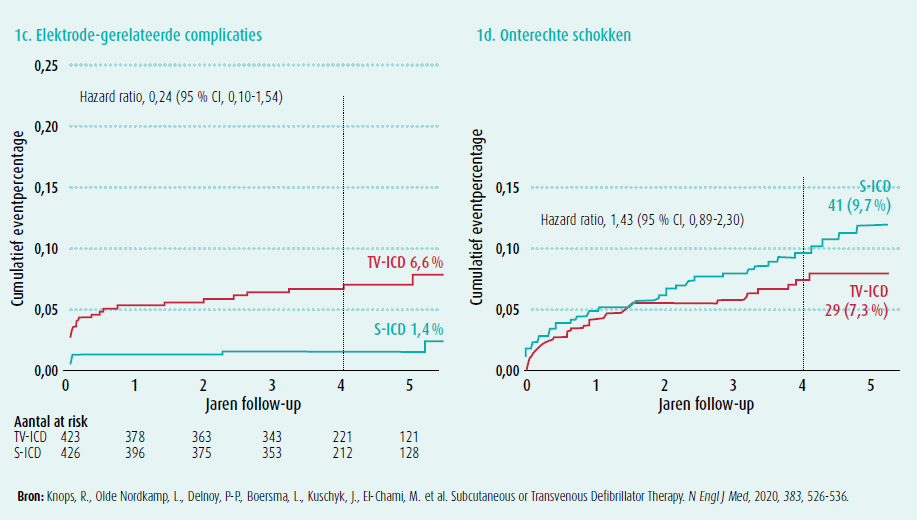
Er was enerzijds een hogere incidentie van device-gerelateerde complicaties in de TV-ICD-groep en anderzijds een hogere incidentie onterechte schokken in de S-ICD-groep, maar de omvang van de studie was niet voldoende groot voor deze vergelijking. De globale incidentie van complicaties in deze studie is vergelijkbaar met de resultaten van eerdere studies.10,11,12
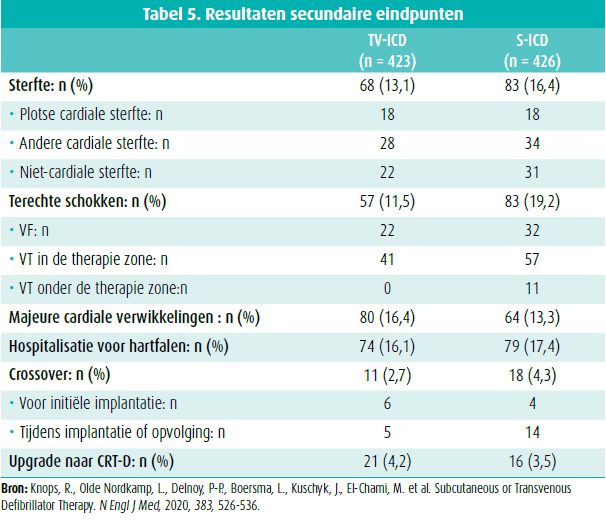
Device-gerelateerde complicaties traden op bij 31 patiënten in de S-ICD-groep (5,9 %) en 44 patiënten in de TV-IC-groep (9,8 %) (figuur 1a, tabel 4).
De incidentie van elektrode-gerelateerde complicaties was beduidend lager in de S-ICD-groep (1,4 %) dan in de TV-ICD-groep (6,6 %) (figuur 1c, tabel 4). Deze elektrode-gerelateerde verwikkelingen omvatten infectie, perforatie, verplaatsing en disfunctie van de elektrode. In totaal waren er 8 pockethematomen in de S-ICD-groep waarvan slechts 2 met nood aan transfusie of revisie van de pocket, idem als bij de TV-ICD-groep. Het aantal patiënten met een pneumothorax (4 TV-ICD), leadperforatie (4 TV-ICD waarvan 2 met tamponnade) en herpositioneren van de lead (7 TV-ICD vs. 2 S-ICD) was duidelijk hoger in de TV-ICD-groep, wat zich weerspiegelt in een onmiddellijke splitsing van de curve vanaf dag 0 doch zonder significant verschil. Er was noodzaak tot vervanging van de elektrode bij 9 patiënten met een transveneuze elektrode door leadbreuk en bij 3 patiënten met een subcutane elektrode wegens oversensing van myopotentialen.
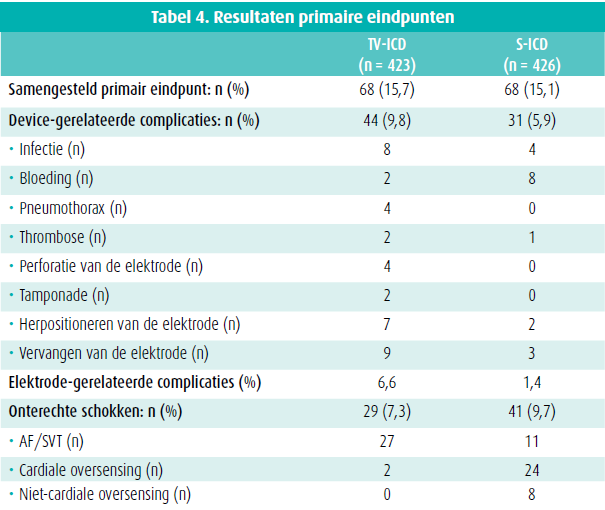
Onterechte schokken traden op in 41 patiënten in de S-ICD-groep (9,7 %) en in 29 patiënten in de TV-ICD-groep (7,3 %) (figuur 1d, tabel 4). De oorzaak van de onterechte schokken was duidelijk verschillend: 93,1 % door supraventriculaire ritmestoornissen (SVT) in de TV-ICD-groep en 58,5 % door cardiale oversensing in de S-ICD-groep. In de S-ICD-groep kregen 11 van de 41 patiënten een onterechte schok voor SVT en 8 patiënten wegens niet-cardiale oversensing.
Patiënten met een S-ICD hadden dus een hoger risico op onterechte schokken voornamelijk door oversensing van cardiale (meestal T-toppen) en extra-cardiale signalen. Bij de interpretatie van deze resultaten is het belangrijk te weten dat het SMART Pass® algoritme dat een 50 % reductie geeft van onterechte schokken in eerdere studies13 slechts in 22 % van de patiënten met een S-ICD in deze studie beschikbaar of geprogrammeerd was. Deze technologische ontwikkeling kan zeker een gunstig effect hebben op het aantal onterechte schokken bij de S-ICD.
Anderzijds is er het vermoeden dat er meer repetitieve onterechte schokken kunnen optreden ten gevolge van cardiale oversensing in de S-ICD-groep dan repetitieve onterechte schokken ten gevolge van supraventriculaire tachycardieën in de TV-ICD-groep aangezien door herprogrammatie van de ICD in deze laatste groep sequentiële onterechte schokken kunnen vermeden worden. De secundaire eindpunten worden gepresenteerd in tabel 5.
Het aantal plotse overlijdens was gelijk in beide groepen hoewel er meer sterfte van andere cardiale en niet-cardiale oorzaken was in de S-ICD-groep (figuur 2a). Terechte schokken waren meer frequent in de S-ICD-groep dan in de TV-ICD-groep: 19,2 % versus 11,5 % (figuur 2b).

De hogere incidentie van terechte schokken in de S-ICD-groep kan voor een groot deel verklaard worden door het ontbreken van de mogelijkheid van antitachycardie-pacing bij deze patiënten. ATP was succesvol in meer dan de helft van de pogingen om de ventriculaire tachycardie te stoppen in de TV-ICD-groep. Er waren ook 11 patiënten met een S-ICD die een terechte schok kregen voor een tachycardie onder de detectielimiet door double-counting.
Er waren geen significante verschillen tussen beide groepen van de incidentie van majeure cardiale verwikkelingen en hospitalisatie voor hartfalen.
Numeriek waren er echter meer crossovers van de S-ICD-groep naar de TV-ICDgroep (14 patiënten) dan omgekeerd (5 patiënten) tijdens de implantatieprocedure of opvolging. In totaal werden 5 patiënten met een S-ICD in tweede tijd geïmplanteerd met een transveneuze ICD wegens pacingnood door bradycardie. Er was een upgrade naar een CRT-ICD in het kader van cardiale resynchronisatietherapie bij resp. 3,5 % en 4, 2% in de S-ICD en TV-ICD-groep.
Beperkingen van de studie
De PRAETORIAN-studie heeft een aantal beperkingen en hierbij moet uiteraard rekening gehouden worden bij interpretatie van de gegevens. Ten eerste waren de artsen, patiënten en het beoordelingscomité niet geblindeerd voor de uitgevoerde therapie. Een selectiebias voor deelname aan de studie is nooit uitgesloten.
Bovendien ontwikkelde de technologie van de ICD's en vooral de S-ICD zich verder tijdens het verloop van de studie met onder andere de komst van de SMART Pass® filter. De ervaring van de implanterende artsen was groter met de TV-ICD dan met de S-ICD, aangezien deze laatste op het moment van de studie nog een relatief nieuwe technologie was. De opvolgingsduur van 48 maanden is vermoedelijk te kort om de werkelijke complicaties op lange termijn te onthullen.
Conclusie
Op basis van de gegevens uit de PRAETORIAN-studie blijkt dat bij patiënten met een indicatie voor een ICD zonder pacingnood de S-ICD niet-inferieur is aan de TV-ICD wat betreft device-gerelateerde complicaties en onterechte schokken. De globale incidentie van complicaties bij patiënten met een ICD in deze studie is vergelijkbaar met de resultaten van eerdere studies. Elektrode-gerelateerde complicaties treden duidelijk minder frequent op bij patiënten met een S-ICD, waardoor deze zou moeten worden overwogen worden bij alle patiënten met indicatie voor implantatie van een ICD zonder pacingnood.
De opvolgingsduur van 48 maanden is vermoedelijk te kort om de werkelijke complicaties op lange termijn te onthullen aangezien enerzijds elektrodegerelateerde complicaties toenemen met de tijdsduur na implantatie en anderzijds de kortere levensduur van de batterij van de S-ICD. De resultaten van de PRAETORIAN-studie XL worden verwacht in 2024 waarbij de opvolgingsduur uitgebreid is met 48 maanden.
UNTOUCHED-studie: de eerste resultaten met de S-ICD in primaire preventie bij patiënten met een lage ejectiefractie8
Algemeen
De UNTOUCHED-studie is een internationale, prospectieve, niet-gerandomiseerde studie waarbij patiënten met een indicatie voor een ICD in primaire preventie een S-ICD geïmplanteerd kregen. Deze patiënten hadden geen indicatie voor pacing, een LVEF ≤ 35 % en passeerden succesvol de S-ICD-vector screeningstest.
Patiënten met een voorgeschiedenis van spontane, onderhouden VT of VF en patiënten met NYHA-klasse IV werden weerhouden uit de studie.
De S-ICD werd standaard geprogrammeerd met een conditionele zone vanaf 200 bpm en een schok-zone vanaf 250 bpm. Er was een follow-up van 18 maanden.
Eindpunten
Het primaire eindpunt was het percentage vrij van onterechte schokken na 18 maanden met een prestatiedoel van 91,6 %.
De secundaire eindpunten bestonden uit enerzijds het percentage vrij van alle schokken (terecht en onterecht) na 18 maanden met een prestatiedoel van 85,8 % en anderzijds systeem- en proceduregerelateerde complicaties na 30 dagen.
Resultaten
Bij 1 116 patiënten werd een S-ICD-implantatie gepoogd, 1 111 patiënten werden uiteindelijk geïncludeerd in de opvolging na de implantatie.
De gemiddelde leeftijd was 55,8 ± 12,4 jaar. 25,6 % van de patiënten waren vrouw. Ischemische cardiomyopathie was aanwezig bij 53,5 % van de patiënten en de gemiddelde LVEF bedroeg 26,4 ± 5,8 %.
De implantatieduur was 58 ± 27 minuten en de 2-incisie techniek werd toegepast in 69,2 % van de patiënten. Bij 40 % van de patiënten werd een tweede generatie S-ICD geïmplanteerd en bij 60 % een derde generatie S-ICD met SMART Pass® filter. Er gebeurde een DFT-test bij 82 % binnen de eerste 30 dagen.
Het primaire eindpunt, percentage vrij van onterechte schokken na 18 maanden, werd bereikt in 95,9 %. De predictoren voor een verminderd risico op onterechte schokken waren een derde generatie S-ICD, toepassen van de 3-incisie techniek, onderliggende ischemische cardiomyopathie en de afwezigheid van atriale fibrillatie in de voorgeschiedenis.
Het secundaire eindpunt, het percentage vrij van alle schokken (terecht en onterecht) na 18 maanden, bedroeg 90,6 %. Significante predictoren voor schokken van alle oorzaken bleken de voorgeschiedenis van atriale fibrillatie en LVEF. Het percentage vrij van terechte schokken na 18 maanden was 94,3 %.
Er was een hoog percentage succesvolle defibrillatie van spontane aritmie met 92,2 % succes na een eerste schok en 98,4 % uiteindelijk succes, vergelijkbaar met gegevens van studies met de TV-ICD.
Het percentage onterechte schokken was 3,1 % na 1 jaar. Dit is beduidend lager in de PRAETORIAN-studie. Enkele mogelijke verklaringen hiervoor zijn de verschillende ICD-programmaties (conditionele zone tussen 200 en 250 bpm vs. 180-250 bpm in de PRAETORIAN-studie), beschikbaarheid van SMART Pass® filter in 60 % (vs. 22 % in de PRAETORIAN-studie) en de relatief jongere leeftijd in de huidige studie. De belangrijkste oorzaak van onterechte schokken blijft cardiale oversensing, ondanks het lage percentage onterechte schokken bij patiënten met een derde generatie S-ICD. Er waren geen onterechte schokken ten gevolge van supraventriculaire ritmestoornissen.
Het percentage vrij van systeem- en procedure-gerelateerde complicaties na 30 dagen was resp. 95,8 % en 92,7 %. De incidentie van complicaties blijft zeer laag ondanks inclusie van een relatief zieke patiëntenpopulatie.
Er was geen rapportering van falen van de elektrode. Suboptimale positie of verplaatsing van de elektrode trad wel op in 1 % van de patiënten. Problemen met de sensing of ICD-functie werden gerapporteerd in 1,1 % van de patiënten. In 2,1 % van de patiënten werden postoperatieve ongemakken, problemen met de wondheling of een hematoom gerapporteerd. Andere procedure-gerelateerde complicaties waren eveneens zeldzaam (1,1 %). Slechts 12 infecties traden op (1,1 %) waarvan geen enkele resulteerde in een bacteriëmie.
De noodzaak om de S-ICD te vervangen door een TV-ICD was zeer zeldzaam en gebeurde in 0,5 % (4 patiënten). Twee patiënten kregen een upgrade naar een CRT-ICD en twee patiënten kregen een TV-ICD wegens noodzaak aan ATP, niet vanwege bradycardie.
Er waren 53 sterftes: 26 cardiale sterftes, 20 niet-cardiale sterftes en 7 van ongekende oorzaak. Er waren 3 sterftes van duidelijke aritmogene oorzaak waaronder 2 door polsloze elektrische activiteit en 1 asystolie.
Beperkingen van de studie
De UNTOUCHED-studie is een niet-gerandomiseerde studie waarbij enkel bij patiënten in primaire preventie een S-ICD geïmplanteerd werd met een korte opvolgingsduur van 18 maanden.
Besluit
De onderzoekers concluderen dat de doeltreffendheid en veiligheid van de huidige S-ICD met bijhorende programmatie wordt aangetoond bij patiënten die een indicatie hebben voor een ICD in primaire preventie. Het aantal complicaties is laag en er is een hoge succesratio om ventriculaire ritmestoornissen te termineren. Het aantal onterechte schokken in deze studie is zeer laag zonder dat daarbij de patiëntveiligheid in het gedrang komt. De onderzoekers besluiten dat de S-ICD kan overwogen worden in alle patiënten met primaire preventie zonder noodzaak aan pacing ongeacht de onderliggende cardiale pathologie. De 200/250 bpm-programmatie wordt routinematig aanbevolen om onterechte schokken te vermijden.
Ervaring met de S-ICD in het universitair centrum van Gent
Vanaf de eerste implantatie in België op 23/11/2013 t.e.m. 31/12/2020 werden 109 patiënten met een S-ICD geïmplanteerd in het universitair ziekenhuis van Gent. Hiervan is 29,4 % vrouw, 70,6 % man. De gemiddelde leeftijd was 51 jaar (16-83 jaar). Het betreft dus een jongere patiëntenpopulatie dan in de twee eerdere beschreven studies.
De implantatie gebeurde in secundaire preventie in 39 % van de patiënten, een beduidend hoger percentage dan in de PRAETORIAN-studie.
De onderliggende cardiale aandoening was een ischemische CMP in 33 %, niet-ischemische CMP in 22 % en hypertrofe CMP in 12,8 %. Verder gebeurde een kleiner aantal implantaties bij het onderliggend syndroom van Brugada, congenitaal hartlijden en aritmogene rechterventrikel CMP. Bij 23,8 % werd een S-ICD geïmplanteerd na een doorgemaakt out-of hospital arrest.
Bij 14 patiënten gebeurde een conversie van een voorafgaand transveneus systeem naar een S-ICD wegens infectie (9/14) of een leadbreuk (5/14).
Tijdens de opvolging trad er 19 maal een terechte schok op in een totaal van 11 patiënten (10 %). Tien verschillende patiënten ervaarden een onterechte schok (9,1 %). Zoals in de studies beschreven trad een onterechte schok met de S-ICD meestal op door oversensing (5). Drie van deze patiënten ervaarden meerdere schokken door herhaaldelijke oversensing van myopotentialen of cardiale oversensing door verkleining van het ECG-signaal door progressie van de onderliggende cardiomyopathie. Bij twee patiënten werd beslist de S-ICD te vervangen door een TV-ICD, bij de 3e patiënt kon het probleem opgelost worden met herplaatsen van het toestel. Er was 3x een onterechte schok door atriale fibrillatie, 1x wegens niet-onderhouden VT en 2x door de programmatie van foute sensingvector.
Er waren tot op heden geen systemische infecties. Een pocketrevisie was wel noodzakelijk bij 5 patiënten (2 wegens bloeding onder therapeutische orale anticoagulantia voor kunstklep, 1 wegens bloeding onder duale antiplaatjestherapie, 2 wegens druknecrose van de huid).
Bij 7 patiënten werd de S-ICD geëxplanteerd in de opvolging. Drie patiënten ondergingen al een harttransplantatie met verwijderen van de S-ICD. Twee patiënten kregen een transveneus systeem geïmplanteerd wegens onterechte schokken (cfr.supra) en 2 patiënten wegens een hoge DFT. Er is 1 cardiale sterfte in onze patiëntenpopulatie bij een dame met onderliggende ischemische cardiomyopathie.
Algemeen besluit
De resultaten van eerder gepubliceerde observationele studies worden bevestigd in de PRAETORIAN-studie. Uit deze gerandomiseerde studie blijkt dat bij patiënten met een indicatie voor een ICD zonder pacingnood de S-ICD niet-inferieur is aan de TV-ICD wat betreft device-gerelateerde complicaties en onterechte schokken. Elektrode-gerelateerde complicaties treden duidelijk minder frequent op bij patiënten met een S-ICD.
Uit de UNTOUCHED-studie leren we dat de huidige S-ICD met bijhorende programmatie doeltreffend en veilig is bij patiënten die een indicatie hebben voor een ICD in primaire preventie.
De S-ICD zou dan ook moeten overwogen worden bij alle patiënten met indicatie voor implantatie van een ICD zonder pacingnood, conform de huidige Europese en Amerikaanse richtlijnen.
Referenties
- Al-Khatib, S., Stevenson, W., Ackerman, M., Bryant, W., Callans, D., Curtis, A. et al. 2017 AHA/ACC/HRS Guideline for Management of Patients With Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death. Circulation, 2018, 13, e272-e391.
- The Task Force for the Management of Patients with Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death of the European Society of Cardiology (ESC). 2015 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death. Eur Heart J, 2015, 36, 2793-2867.
- Bardy, G.H., Smith, W.M., Hood, M.A., Crozier, I.G., Melton, I.C., Jordaens, L. et al. An entirely subcutaneous only implantable cardioverter defibrillator. N Engl J Med, 2010, 363, 36-44.
- Timmers, L., Van Heuverswyn, F., De Wilde, H., Jordaens, L. Evaluating current implantable cardioverter defibrillator implantation procedures can common complications be minimised? Expert Rev Cardiovasc Ther, 2016, 14, 579-589.
- Burke, M., Gold, M., Knight, B., Barr, C., Theuns, D., Boersma, L. et al. Safety and Efficacy of the Totally Subcutaneous Implantable Defibrillator: 2-Year Results From a Pooled Analysis of the IDE Study and EFFORTLESS Registry. J Am Coll Cardiol, 2015, 65 (16), 1605-1615.
- Weiss, R., Knight, B.P., Gold, M.R., Leon, A.R., Herre, J.M., Hood, M. et al. Safety and efficacy of a totally subcutaneous implantable-cardioverter defibrillator. Circulation, 2013, 128, 944-953.
- Knops, R., Olde Nordkamp, L., Delnoy, P-P., Boersma L., Kuschyk, J., El-Chami, M. et al. Subcutaneous or Transvenous Defibrillator Therapy. N Engl J Med, 2020, 383, 526-536.
- Gold, M., Lambiase, P., El-Chami, M., Knops, R., Aasbo, J., Bongiorni, M. et al. Primary results from the understanding outcomes with the S-ICD in primary prevention patients with low ejection fraction (UNTOUCHED) trial. Circulation, 2021, 143, 7-17.
- Wilkoff, B.L., Williamson, B.D., Stern, R.S. et al. Strategic programming of detection and therapy parameters in implantable cardioverter-defibrillators reduces shocks in primary prevention patients: results from the PREPARE (Primary Prevention Parameters Evaluation) study. J Am Coll Cardiol, 2008, 52, 541-550.
- Kirkfeldt, R.E., Johansen, J.B., Nohr, E.A., Jørgensen, O.D., Nielsen, J.C. Complications after cardiac implantable electronic device implanqtations: an analysis of a complete, nationwide cohort in Denmark. Eur Heart J, 2014, 35, 1186-1194.
- Boersma, L.V., El-Chami, M.F., Bongiorni, M.G. et al. Understanding outcomes with the EMBLEM S-ICD in primary prevention patients with low EF study (UNTOUCHED): clinical characteristics and perioperative results. Heart Rhythm, 2019, 16, 1636-1644.
- Brouwer, T.F., Yilmaz, D., Lindeboom, R. et al. Long-term clinical outcomes of subcutaneous versus transvenous implantable defibrillator therapy. J Am Coll Cardiol, 2016, 68, 2047-2055.
- Theuns, D.A.M.J., Brouwer, T.F., Jones, P.W. et al. Prospective blinded evaluation of a novel sensing methodology designed to reduce inappropriate shocks by the subcutaneous implantable cardioverter-defibrillator. Heart Rhythm, 2018, 15, 1515-1522.
Niets van de website mag gebruikt worden voor reproductie, aanpassing, verspreiding, verkoop, publicatie of commerciële doeleinden zonder voorafgaande schriftelijke toestemming van de uitgever. Het is ook verboden om deze informatie elektronisch op te slaan of te gebruiken voor onwettige doeleinden.