Compte rendu du congès de l'ESC
Les inhibiteurs du cotransporteur sodium-glucose de type 2 (iSGLT2) sont sans aucun doute les médicaments cardiovasculaires les plus discutés et étudiés du moment (tableau 1). Lors du congrès annuel de la Société européenne de Cardiologie (ESC) à Barcelone, pas moins de 6 sessions complètes ont été consacrées à ces molécules, qui ont par ailleurs été abordées dans au moins 12 autres sessions. Pour de véritables nouveautés, on attendait avec impatience la session hotline 4, entièrement consacrée à cette classe de médicaments.
Les iSGLT2 ont été développés comme antidiabétiques. Comme tous les antidiabétiques modernes, ils ont dû faire la preuve de leur sécurité cardiovasculaire dans des études utilisant des critères d'évaluation cardiovasculaires. Non seulement la classe s'est avérée sûre, mais elle a également réduit plusieurs critères d'évaluation cardiovasculaires, et notamment les hospitalisations pour insuffisance cardiaque, malgré la présence limitée de patients souffrant d'insuffisance cardiaque dans ces études sur le diabète.1-2 En toute logique, l'étape suivante consistait à tester cette classe chez des patients souffrant d'insuffisance cardiaque connue. Tout d'abord, on a mené des études sur l'insuffisance cardiaque avec fraction d'éjection réduite (HFrEF), et ce, tant avec la dapagliflozine (DAPA-HF) que l'empagliflozine (EMPEROR-Reduced). Les 2 études ont donné des résultats positifs convaincants, avec des réductions du risque relatif pour un critère d'évaluation combiné de décès cardiovasculaire et d'hospitalisation pour insuffisance cardiaque de 26 % et 25 %, respectivement, après 1,5 an.3-4 Lors du congrès de l'ESC 2021, on avait présenté les résultats obtenus avec l'empagliflozine en cas d'insuffisance cardiaque à fraction d'éjection préservée (HFpEF), une affection pour laquelle il n'existait jusqu'alors aucun véritable traitement evidence-based et pour laquelle de nombreuses autres classes de médicaments (IEC, sartans, ARNI, ARM) avaient échoué. L'étude EMPEROR-Preserved a marqué un tournant en cardiologie, étant donné qu'elle avait montré une réduction du risque relatif de 21 % du critère d'évaluation combiné de décès cardiovasculaire et d'hospitalisation pour insuffisance cardiaque, un résultat principalement dû à une réduction des hospitalisations pour insuffisance cardiaque.5
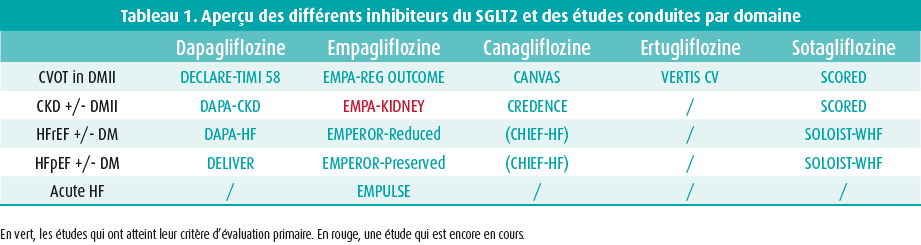
Lors de la session hotline 4 de l'ESC 2022, Scott Solomon (Boston, États-Unis) a tout d'abord présenté les résultats de l'étude DELIVER.6 Ces résultats ont été publiés simultanément dans le New England Journal of Medicine (NEJM), parallèlement à 11 autres sous-analyses dans plusieurs autres périodiques. Cette étude a évalué la dapagliflozine dans l'indication d'HFpEF et d'HFmrEF (insuffisance cardiaque avec FE légèrement réduite) et visait donc à confirmer les résultats de l'étude EMPEROR-Preserved. La population étudiée englobait également des patients qui avaient précédemment souffert d'HFrEF mais qui avaient récupéré une FE > 40 % ainsi qu'un nombre significatif de patients chez qui le traitement était encore initié à l'hôpital, lors d'une hospitalisation pour insuffisance cardiaque aiguë. Le diagnostic d'HFpEF ou d'HFmrEF devait être étayé par une élévation du NT-proBNP (> 300 pg/ml ou > 600 pg/ml en cas de FA) et une anomalie cardiaque structurelle à l'échographie (hypertrophie ventriculaire gauche ou dilatation de l'oreillette gauche). L'étude, randomisée et en double aveugle, portait sur un placebo vs 10 mg de dapagliflozine, le critère d'évaluation primaire étant le délai écoulé avant un décès cardiovasculaire ou une hospitalisation pour insuffisance cardiaque. Finalement, plus de 6 000 patients ont été randomisés dans 20 pays. Le critère d'évaluation primaire a été réduit de 18 %, essentiellement suite à une réduction de 21 % des hospitalisations pour insuffisance cardiaque et à une réduction non significative de 12 % de la mortalité cardiovasculaire (figure 1). L'effet s'observait également lorsque la FE était vraiment bonne (> 60 %). La qualité de vie, évaluée par le Kansas City Cardiomyopathy Questionnaire (KCCQ), s'est également améliorée dans le groupe intervention. Cependant, aucune donnée n'a été présentée sur une éventuelle réduction de toutes les hospitalisations (indépendamment de la cause). Il est bien connu que les patients souffrant d'HFpEF sont complexes et, dans l'étude EMPEROR-Preserved, 20 % seulement de toutes les hospitalisations étaient imputables à l'insuffisance cardiaque.
L'importance de l'étude DELIVER a pu être commentée par Theresa McDonaugh (Londres, Royaume-Uni), qui est également le premier auteur des recommandations européennes sur l'insuffisance cardiaque.7 Elle a tout d'abord souligné la remarquable cohérence des résultats de l'étude DELIVER comparativement à l'étude EMPEROR-Preserved, présentée l'an dernier. À quelques exceptions près, les résultats sont quasi identiques, ce qui est un gage de crédibilité. Par ailleurs, comme il s'agit de 2 grandes études randomisées, cela ouvre la voie à une future recommandation IA pour les iSGLT2 dans l'HFpEF et l'HFmrEF. Une autre observation est que la stratification de l'insuffisance cardiaque en fonction de la FE, du moins pour les iSGLT2, n'a aucun sens : ces produits ont des effets bénéfiques, qu'il s'agisse d'HFrEF, d'HFmrEF et d'HFpEF. De précédentes études avec la spironolactone et le sacubitril/valsartan dans la population souffrant d'HFpEF étaient également en faveur de ces molécules, mais elles n'avaient pas atteint le seuil de signification.8-9 Il semble donc que plusieurs médicaments pour l'insuffisance cardiaque, classiquement utilisés dans l'HFrEF, soient également bénéfiques dans l'HFpEF, bien qu'avec un effet moindre. De nombreux auteurs et orateurs commencent donc à remettre en question la stratification de l'insuffisance cardiaque en fonction de la FE.
Les 2 autres exposés de cette session n'ont pas apporté de réelles nouvelles données, mais ont tenté de fournir un meilleur aperçu des données existantes en les regroupant :
- DAPA-HF et DELIVER (Pardeep Jhund, Glasgow, Écosse): donc dapagliflozine quelle que soit la FE.10
- DELIVER et EMPEROR-Preserved (Muthiah Vaduganathan, Boston, États-Unis): donc 2 iSGLT2 en cas d'HFpEF et d'HFmrEF.11
La première analyse a montré que, dans les données regroupées des 2 études sur la dapagliflozine, pratiquement tous les critères d'évaluation (décès toutes causes, décès cardiovasculaires, hospitalisations totales ou première hospitalisation pour insuffisance cardiaque) étaient réduits de manière significative, et ce, indépendamment de la FE. Le message est donc qu'un diagnostic d'insuffisance cardiaque suffit pour poser l'indication et que la FE ne devrait même pas être connue. Ce message peut être important pour une instauration rapide de la médication ou pour les pays en voie de développement, où l'accès à l'échocardiographie n'est pas universel.
Enfin, la deuxième méta-analyse n'apportait, selon moi, qu'une faible valeur ajoutée. On espérait probablement que le critère d'évaluation secondaire de décès cardiovasculaires deviendrait également significatif en compilant les données des 2 études. Toutefois, ce résultat n'était que légèrement significatif (réduction de 12 %, p = 0,05).
Dans l'ensemble, il est clair que les iSGLT2 sont une valeur sûre et qu'ils devraient être considérés comme un traitement de base de l'insuffisance cardiaque, indépendamment de la FE. Les mécanismes exacts sous-tendant cet effet restent intrigants. En effet, suite aux résultats étonnamment bons obtenus à l'époque avec les iSGLT2 dans les études sur le diabète, on a très rapidement mis sur pied des études cliniques portant sur l'insuffisance cardiaque, et les études mécanistiques sont un peu à la traîne. À cet égard, la session 'How do SGLT2 inhibitors act in heart failure?' était très intéressante. Bien évidemment, il y a le premier effet, le plus connu, suite auquel le glucose et le sodium sont éliminés par les reins. Néanmoins, le mécanisme SGLT2 n'est responsable que de 5 % de la réabsorption du sodium dans le tubule proximal, et l'effet natriurétique maximal est donc limité. On pensait auparavant que les iSGLT2 étaient également responsables de l'inhibition de l'échangeur sodium-proton (NHE1) cardiaque, pouvant à son tour conduire à un équilibre calcique plus efficace dans la cellule myocardique, avec des effets inotropes et lusitropes potentiellement positifs. Toutefois, ce mythe a été déconstruit par une série d'expériences cellulaires très intéressantes présentées par Robin Shattock (Londres, Royaume-Uni). En revanche, Peter Light (Edmonton, Canada) a montré que l'influx tardif pathologique de Na+ est effectivement inhibé par les iSGLT2, et de manière convaincante.12 Ceci est important, étant donné que cet influx tardif de Na+ est corrélé avec les facteurs étiologiques de l'insuffisance cardiaque et des arythmies. Son inhibition pourrait être à l'origine de la moindre incidence d'arythmies et de mort subite observée chez les patients traités par iSGLT2. On ne sait pas encore si ceci entraîne également un raccourcissement attendu de l'intervalle QT. Enfin, les iSGLT2 provoquent également une modification du métabolisme des cardiomyocytes, en faveur des corps cétoniques, qui constituent une source d'énergie très intéressante compte tenu de leur haute valeur énergétique.
En résumé, les iSGLT2 deviendront une des classes médicamenteuses les plus utilisées dans le système cardiovasculaire, en raison d'études cliniques convaincantes, de leur profil de sécurité et de leur facilité d'utilisation.
Références
- Zinman, B., Wanner, C., Lachin, J., Fitchett, D., Bluhmki, E., Hantel, S. et al. Empagliflozin, cardiovascular outcomes, and mortality in type 2 diabetes. N Engl J Med, 2015, 373 (22), 2117-2128.
- Wiviott, S., Bonaca, M., Mosenzon, O., Kato, E., Cahn, A., Silverman, M. et al. Dapagliflozin and cardiovascular outcomes in type 2 diabetes. N Engl J Med, 2019, 380 (4), 347-357.
- Packer, M., Anker, S., Butler, J., Filippatos, G., Pocock, S., Carson, P. et al. Cardiovascular and Renal Outcomes with Empagliflozin in Heart Failure. N Engl J Med, 2020, 383 (15), 1413-1424.
- McMurray, J., Solomon, S., Inzucchi, S., Kober, L., Kosiborod, M., Martinez, F. et al. Dapagliflozin in patients with heart failure and reduced ejection fraction. N Engl J Med, 2019, 381 (21), 1995-2008.
- Anker, S., Butler, J., Filippatos, G., Ferreire, J., Bocchi, E., Böhm, M. et al. Empagliflozin in heart failure with a preserved ejection fraction. N Engl J Med, 2021, 385 (16), 1451-1461.
- Solomon, S., McMurray, J., Claggett, M., De Boer, R., Demets, D., Hernandez, A. et al. Dapagliflozin in heart failure with mildly reduced or preserved ejection fraction. N Engl J Med, 2022, 387 (12), 1089-198.
- McDonagh, T., Metra, M., Adamo, M., Gardner, R., Baumbach, A., Böhm, M. et al. 2021 ESC guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J, 2021, 42 (36), 3599-3726.
- Pitt, B., Pfeffer, M., Assmann, S., Boineau, R., Anand, I., Claggett, B. et al. Spironolactone for heart failure with preserved ejection fraction. N Engl J Med, 2014, 370 (15), 1383-1392.
- Solomon, S., McMurray, J., Anand, I., Ge, J., Lam, C., Maggioni, A. et al. Angiotensinneprilysin inhibition in heart failure with preserved ejection fraction. N Engl J Med, 2019, 381 (17), 1609-1620.
- Jhund, P., Kondo, T., Butt, J., Docherty, K., Claggett, B., Desai, A. et al. Dapagliflozin across the range of ejection fraction in patients with heart failure: a patient-level, pooled meta-analysis of DAPA-HF and DELIVER. Nat Med, 2022, 28 (9), 1956-1964.
- Vaduganathan, M., Docherty, K., Claggett, B., Jhund, P., De Boer, R., Hernandez, A.F. et al. SGLT-2 inhibitors in patients with heart failure: a comprehensive meta-analysis of five randomized controlled trials. The Lancet, 2022, 400 (10354), 757-767.
- Philippaert, K., Kalyaanamoorthy, S., Fatehi, M., Long, W., Soni, S., Byrne, N. et al. Cardiac late sodium channel current is a molecular target for the sodium/glucose cotransporter 2 inhibitor empagliflozin. Circulation, 2021, 143 (22), 2188-2204.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.