Les lignes directrices 2023 de l'ESH pour la prise en charge de l'hypertension artérielle ont actualisé les recommandations concernant la place des bêtabloquants dans le traitement de l'hypertension.1
Des essais cliniques randomisés et des méta-analyses ont démontré que, par comparaison au placébo, les bêtabloquants de première et deuxième générations, tels que le propranolol, l'aténolol et le métoprolol, réduisent de manière significative les risques d'accident vasculaire cérébral (AVC), d'insuffisance cardiaque et d'événements cardiovasculaires majeurs chez les patients hypertendus. Par comparaison à d'autres médicaments hypotenseurs, les bêtabloquants sont presque équivalents en termes de prévention des événements cardiovasculaires majeurs, à l'exception d'une prévention moins efficace des AVC.2-6
Il est possible que cette différence entre les bêtabloquants et les autres classes d'antihypertenseurs, en ce qui concerne les données relatives aux AVC, soit due à de petites différences dans la pression artérielle obtenue, y compris la pression artérielle systolique centrale, à laquelle les AVC peuvent être particulièrement sensibles.
Les bêtabloquants sont également associés à un risque accru d'apparition d'un nouveau diabète chez les personnes prédisposées (principalement celles atteintes du syndrome métabolique). Ils présentent en outre un profil d'effets secondaires moins favorable que celui des bloqueurs de la rénine-angiotensine, avec un taux plus élevé d'arrêt du traitement lorsqu'il est évalué en conditions réelles.7
Dans les lignes directrices précédentes8-10, les bêtabloquants avaient été inclus dans les cinq classes principales de médicaments antihypertenseurs. Toutefois, dans l'algorithme de traitement général, ils n'étaient recommandés qu'en cas d'indication spécifique, p.ex. chez les patients souffrant d'insuffisance cardiaque, d'angine de poitrine, d'infarctus du myocarde ou de fibrillation auriculaire, ou chez les jeunes femmes hypertendues en âge de procréer ou ayant un projet de grossesse.
Les bêtabloquants ne constituent pas une classe homogène mais comportent plusieurs différences pharmacologiques, parmi lesquelles la sélectivité bêta-1 et une propriété vasodilatatrice directe supplémentaire présentent un intérêt particulier. Les bêtabloquants de troisième génération, tels que le nébivolol ou le carvédilol, présentent des propriétés vasodilatatrices directes. Des études menées non seulement avec le nébivolol, mais aussi avec le bisoprolol, c.-à-d. des bêtabloquants ayant une sélectivité bêta- 1 plus élevée et, en ce qui concerne le nébivolol, une vasodilatation supplémentaire par le biais d'une libération accrue d'oxyde nitrique, ont fait état d'un profil d'effets secondaires plus favorable que celui des autres bêtabloquants, y compris moins d'effets indésirables sur la fonction sexuelle.11-12
Des essais cliniques randomisés avec le carvédilol, le bisoprolol, le métoprolol et le nébivolol ont montré une amélioration des résultats chez les patients souffrant d'insuffisance cardiaque avec fraction d'éjection réduite.13 Cependant, il n'y a pas d'essai de résultats avec les bêtabloquants vasodilatateurs chez les patients hypertendus, et il en va de même pour le bisoprolol. Il existe également quelques grandes études récentes sur les bêtabloquants vasodilatateurs, menées aux états-Unis et dont les résultats ne sont pas uniformes. L'une de ces études n'a pas montré de différence statistiquement significative dans les résultats cardiovasculaires entre, d'une part, 118 000 patients recevant du nébivolol ou du carvédilol et, d'autre part, près de 268 000 patients recevant de l'aténolol.14 Dans trois autres études, l'utilisation du nébivolol a entraîné une plus grande protection cardiovasculaire que l'utilisation de l'aténolol ou du métoprolol.15-17
Une récente étude pragmatique a examiné de près l'utilisation des bêtabloquants dans les traitements médicaux18 (tableau 1). Il est apparu que, outre leur utilisation convaincante en tant que traitement médical recommandé dans des maladies spécifiques, les bêtabloquants ont des effets favorables dans de nombreuses conditions cliniques, notamment (a) diverses maladies cardiaques liées ou non à l'hypertension, (b) d'autres maladies vasculaires et (c) des maladies non cardiovasculaires. Enfin, l'augmentation de la fréquence cardiaque au repos (> 80 bpm) est fréquente dans l'hypertension, où elle reflète une activité sympathique accrue.19
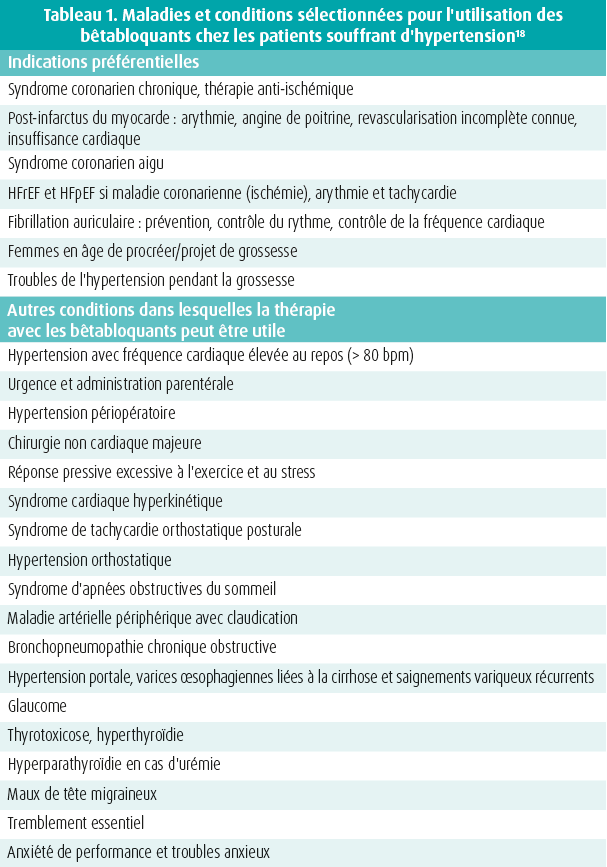
Une augmentation progressive de la fréquence cardiaque au repos s'accompagne d'une augmentation progressive des risques de fibrillation auriculaire, d'insuffisance cardiaque et de mortalité, tant dans la population générale que chez les patients hypertendus.20-22 Bien que, dans l'hypertension, l'avantage d'une réduction de la fréquence cardiaque soit limité à des analyses a posteriori d'essais cliniques randomisés23-25, les données disponibles font des patients hypertendus traités présentant une fréquence cardiaque élevée un phénotype clinique justifiant l'utilisation de bêtabloquants.26
En ce qui concerne le nébivolol, ces nombreuses propriétés particulières sont illustrées dans la figure 1.
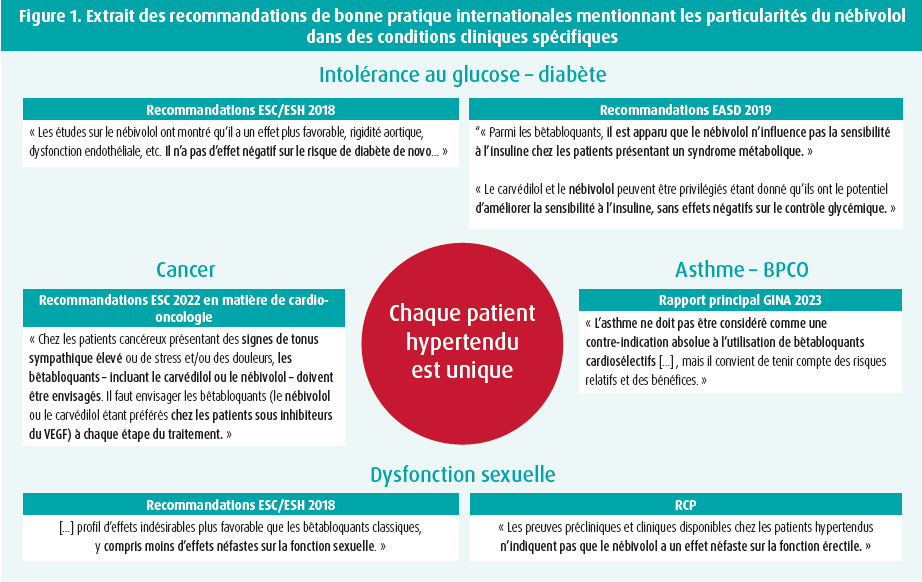
En conclusion, les lignes directrices 2023 de l'ESH pour la prise en charge de l'hyper tension artérielle rappellent que la classe des bêtabloquants est loin d'être homogène. Même s'ils ne figurent pas parmi les premiers choix thérapeutiques dans l'hypertension artérielle non compliquée, les lignes directrices recommandent l'utilisation des bêtabloquants lorsque l'hypertension artérielle est associée à une cardiopathie ischémique, une tachyarythmie et une insuffisance cardiaque.
Références
- Mancia Chairperson, G., Kreutz Co-Chair, R., Brunström, M. et al. 2023 ESH Guidelines for the management of arterial hypertension The Task Force for the management of arterial hypertension of the European Society of Hypertension Endorsed by the European Renal Association (ERA) and the International Society of Hypertension (ISH). J Hypertension, 2023.
- Thomopoulos, C., Parati, G., Zanchetti, A. Effects of blood pressure-lowering on outcome incidence in hypertension: 5. Headto- head comparisons of various classes of antihypertensive drugs - overview and meta-analyses. J Hypertens, 2015, 33 (7), 1321-1341.
- Psaty, B.M., Lumley, T., Furberg, C.D., Schellenbaum, G., Pahor, M., Alderman, M.H., Weiss, N.S. Health outcomes associated with various antihypertensive therapies used as first-line agents: a network meta-analysis. JAMA, 2003, 289 (19), 2534-2544.
- Wei, J., Galaviz, K.I., Kowalski, A.J., Magee, M.J., Haw, J.S., Narayan, K.M.V., Ali, M.K. Comparison of cardiovascular events among users of different classes of antihypertension medications: a systematic review and network meta-analysis. JAMA Netw Open, 2020, 3 (2), e1921618.
- Law, M.R., Morris, J.K., Wald, N.J. Use of blood pressure lowering drugs in the prevention of cardiovascular disease: meta-analysis of 147 randomised trials in the context of expectations from prospective epidemiological studies. BMJ, 2009, 338, b1665.
- Thomopoulos, C., Bazoukis, G., Tsioufis, C., Mancia, G. Beta-blockers in hypertension: overview and meta-analysis of randomized outcome trials. J Hypertens, 2020, 38 (9), 1669-1681.
- Corrao, G., Zambon, A., Parodi, A., Polupatiënteni, E., Baldi, I., Merlino, L. et al. Discontinuation of and changes in drug therapy for hypertension among newly treated patients: a population-based study in Italy. J Hypertens, 2008, 26 (4), 819-824.
- Williams, B., Mancia, G., Spiering, W., Agabiti Rosei, E., Azizi, M., Burnier, M. et al. 2018 ESC/ESH Guidelines for the management of arterial hypertension: the Task Force for the management of arterial hypertension of the European Society of Cardiology and the European Society of Hypertension: The Task Force for the management of arterial hypertension of the European Society of Cardiology and the European Society of Hypertension. J Hypertens, 2018, 36 (10), 1953-2041.
- Unger, T., Borghi, C., Charchar, F., Khan, N.A., Poulter, N.R., Prabehandelingakaran, D. et al. 2020 International Society of Hypertension Global Hypertension Practice Guidelines. Hypertension, 2020, 75, 1334-1357.
- Whelton, P.K., Carey, R.M. The 2017 Clinical Practice Guideline for High Blood Pressure. JAMA, 2017, 318 (21), 2073-2074.
- do Vale, G.T., Ceron, C.S., Gonzaga, N.A., Simplicio, J.A., Padovan, J.C. Three generations of b-blockers: history, class differences and clinical applicability. Curr Hypertens Rev, 2019, 15 (1), 22-31.
- Viigimaa, M., Vlachopoulos, C., Doumas, M., Wolf, J., Imprialos, K., Terentes-Printzios, D. et al. European Society of Hypertension Working Group on Sexual Dysfunction. Update of the position paper on arterial hypertension and erectile dysfunction. J Hypertens, 2020, 38 (7), 1220-1234.
- Rashid, A.M., Khan, M.S., Fudim, M., DeWald, T.A., DeVore, A., Butler, J. Management of Heart Failure With Reduced Ejection Fraction. Curr Probl Cardiol, 2023, 48 (5), 101596.
- Chan You, S., Krumholz, H.M., Suchard, M.A., Schuemie, M.J., Hripcsak, G., Chen, R. et al. Comprehensive comparative effectiveness and safety of first-line beta-blocker monotherapy in hypertensive patients: a large-scale multicenter observational study. Hypertension, 2021, 77 (5), 1528-1538.
- Egan, B., Basile, J., Punzi, H., Ali, S., Li, Q., Patel, M. et al. Cardiovascular Outcomes with B-blocker Combination Treatment in Patients with Hypertension: a Large, Retrospective Cohort Study. J Am Coll Cardiol, 2018, 71, A1752.
- Huck, D.M., Rosenberg, M.A., Stauffer, B.L. Nebivolol and incident cardiovascular events in hypertensive patients compared with nonvasodilatory beta blockers. J Hypertens, 2022, 40 (5), 1019-1029.
- Basile, J., Egan, B., Punzi, H., Ali, S., Li, Q., Patel, M. et al. Risk of hospitalization for cardiovascular events with b-blockers in hypertensive patients: a retrospective cohort study. Cardiol Ther, 2018, 7 (2), 173-183.
- Mancia, G., Kjeldsen, S.E., Kreutz, R., Pathak, A., Grassi, G., Esler, M. Individualized Beta-Blocker Treatment for High Blood Pressure Dictated by Medical Comorbidities: Indications Beyond the 2018 European Society of Cardiology/European Society of Hypertension Guidelines. Hypertension, 2022, 79 (6), 1153-1166.
- Grassi, G., Quarti-Trevano, F., Seravalle, G., Dell'Oro, R., Facchetti, R., Mancia, G. Association Between the European Society of Cardiology/European Society of Hypertension Heart Rate Thresholds for Cardiovascular Risk and Neuroadrenergic Markers. Hypertension, 2020, 76 (2), 577-582.
- Gillman, M.W., Kannel, W.B., Belanger, A., D'Agostino, R.B. Influence of heart rate on mortality among persons with hypertension: the Framingham Study. Am Heart J, 1993, 125 (4), 1148-1154.
- Benetos, A., Rudnichi, A., Thomas, F., Safar, M., Guize, L. Influence of heart rate on mortality in a French population: role of age, gender, and blood pressure. Hypertension, 1999, 33 (1), 44-52.
- Benetos, A., Thomas, F., Bean, K., Albaladejo, P., Palatini, P., Guize, L. Resting heart rate in older people: a predictor of survival to age 85. J Am Geriatr Soc, 2003, 51 (2), 284-285.
- Bohm, M., Brueckmann, M., Eikelboom, J.W., Ezekowitz, M., Fräßdorf, M., Hijazi, Z. et al. Cardiovascular outcomes, bleeding risk, and achieved blood pressure in patients on long-term anticoagulation with the thrombin antagonist dabigatran or warfarin: data from the RE-LY trial. Eur Heart J, 2020, 41 (30), 2848-2859.
- Julius, S., Palatini, P., Kjeldsen, S.E., Zanchetti, A., Weber, M.A., McInnes, G.T. et al. Usefulness of heart rate to predict cardiac events in treated patients with high-risk systemic hypertension. Am J Cardiol, 2012, 109 (5), 685-692.
- Kolloch, R., Legler, U.F., Champion, A., Cooper-Dehoff, R.M., Handberg, E., Zhou, Q., Pepine, C.J. Impact of resting heart rate on outcomes in hypertensive patients with coronary artery disease: findings from the INternational VErapamil-SR/trandolapril STudy (INVEST). Eur Heart J, 2008, 29 (10), 1327-1334.
- Esler, M., Kjeldsen, S.E., Pathak, A., Grassi, G., Kreutz, R., Mancia, G. Diverse pharmacological properties, trial results, comorbidity prescribing and neural pathophysiology suggest European hypertension guideline downgrading of beta-blockers is not justified. Blood Press, 2022, 31 (1), 210-224.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.