En pratique clinique, les patients présentant un infarctus myocardique avec sus-décalage du segment ST (STEMI) souffrent fréquemment d'une maladie pluritronculaire, et les données existantes étayent l'importance d'une revascularisation complète chez ces patients.1,2 Cependant, le timing optimal de la revascularisation des lésions coronaires non coupables fait toujours l'objet de discussions, et on ne sait pas si l'intervention coronaire percutanée (PCI) de ces lésions doit avoir lieu au cours de la procédure index, ou dans les 45 jours suivant la PCI primaire.3,4 L'étude MULTISTARS AMI (MULTivessel Immediate versus STAged RevaScularization in Acute Myocardial Infarction) a été conçue pour répondre à cette question pertinente en pratique clinique.5 Les résultats de cette étude ont été publiés dans The New England Journal of Medicine en août 2023 et ont été présentés simultanément par Barbara E. Stähli (Zurich, Suisse) au cours d'une des sessions de la hotline du congrès de l'ESC.6
Méthodologie
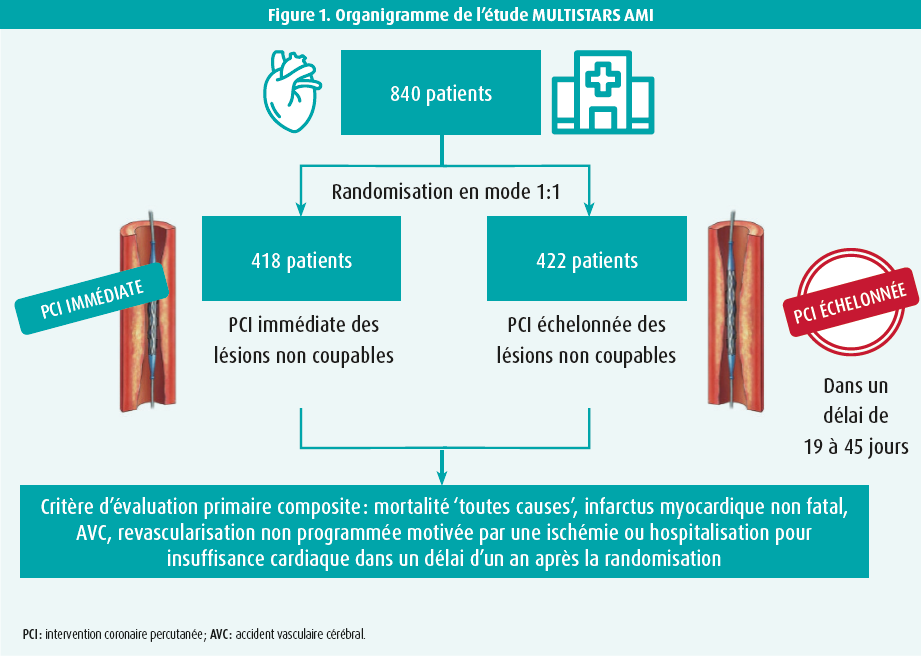
L'étude MULTISTARS AMI a été coordonnée par le Centre de recherche clinique Andreas Grüntzig de l'hôpital universitaire de Zurich, en Suisse. Il s'agissait d'une étude internationale, randomisée et ouverte qui a inclus des patients de 37 centres européens entre octobre 2016 et juin 2022. L'objectif principal de cette étude était de déterminer si la revascularisation immédiate des lésions coronaires non coupables chez les patients hémodynamiquement stables présentant un STEMI aigu et une maladie pluritronculaire après une PCI primaire réussie de la lésion coronaire coupable est non inférieure à la revascularisation échelonnée de ces lésions non coupables (dans un délai de 19 à 45 jours après la PCI primaire). La maladie pluritronculaire était définie comme au moins une lésion coronaire non coupable avec une sténose d'au moins 70 % à la coronarographie. En tout, 840 patients ont été randomisés en mode 1:1 (figure 1), 418 patients ayant été assignés au groupe PCI immédiate et 422 patients au groupe PCI échelonnée dans le cadre d'une analyse ITT (intention-to-treat). On a conseillé aux cardiologues interventionnels d'utiliser un stent à élution d'évérolimus en combinaison avec les soins standard, conformément aux recommandations actuelles. Le critère d'évaluation primaire était un composite de mortalité toutes causes, d'infarctus myocardique non fatal, d'accident vasculaire cérébral (AVC), de revascularisation non programmée motivée par une ischémie ou d'hospitalisation pour insuffisance cardiaque dans l'année suivant la randomisation. Les critères d'exclusion suivants ont été utilisés: choc cardiogénique, nécessité d'un pontage chirurgical (CABG) urgent, antécédent de CABG, thrombose de stent, re-sténose intra-stent, occlusion chronique totale (CTO) d'une coronaire majeure, lésion du tronc commun ou lésion ostiale de l'IVA ou de la circonflexe (RCx), et toute contre-indication à une double thérapie antiplaquettaire pendant au moins 90 jours (à l'exception des patients sous anticoagulants oraux). L'incidence du critère d'évaluation primaire a été estimée à 18 % dans les deux bras de l'étude, avec un échantillon de 800 patients. En tenant compte d'un taux d'abandon de 5 %, 840 patients ont été recrutés. Les patients ont été suivis en tout pendant un an.
Résultats
Les abandons sont restés relativement limités dans les deux groupes, avec un taux de suivi réussi de 97,8 % dans le groupe PCI immédiate et de 97,4 % dans le groupe PCI échelonnée. Le passage d'un groupe à l'autre était également relativement faible, avec 2,9 % de passage du groupe PCI immédiate au groupe PCI échelonnée. L'âge moyen des patients inclus était de 65 ans, on comptait 80 % d'hommes, 98 % étaient Caucasiens et 15 % souffraient de diabète. Sur l'ensemble des patients inclus, 80 % souffraient d'une maladie bitronculaire et 20 % d'une maladie tritronculaire, l'abord radial pendant la procédure a été possible chez > 70 % des patients, la durée moyenne d'hospitalisation était de 4 (3-6) jours dans le groupe PCI immédiate et de 5 (4-7) jours dans le groupe PCI échelonnée. Les mesures de la FFR et les techniques d'imagerie intraprocédurale étaient relativement peu utilisées dans les deux groupes. La quantité totale de produit de contraste utilisée était plus faible dans le groupe PCI immédiate (en moyenne 250 ml vs 333 ml), la durée totale de la fluoroscopie (en moyenne 18 min vs 24 min) et la durée totale de la procédure étaient significativement plus courtes dans ce groupe (en moyenne 73 min vs 105 min).
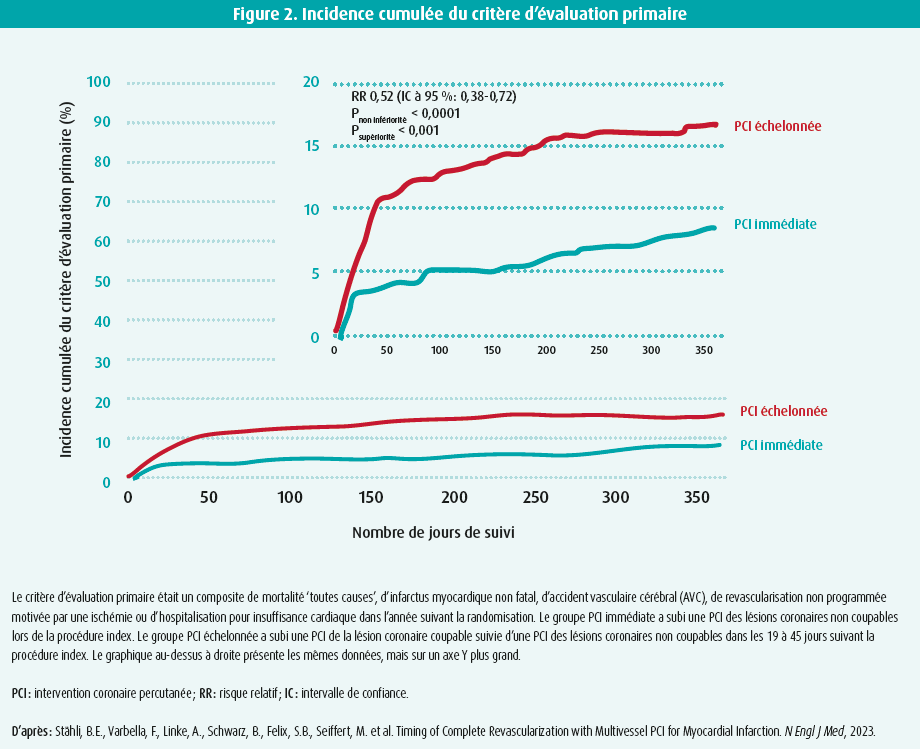
Le critère d'évaluation primaire était significativement plus faible dans le groupe PCI immédiate (8,5 %) que dans le groupe PCI échelonnée (16,3 %) (figure 2). Le risque relatif était donc de 0,52 (intervalle de confiance [IC] à 95 %: 0,38-0,72), avec une valeur P < 0,0001 pour la non-infériorité et < 0,001 pour la supériorité. En ce qui concerne les critères d'évaluation secondaire, le risque d'infarctus myocardique non fatal (2,0 % vs 5,3 %) et de revascularisation non programmée motivée par une ischémie (4,1 % vs 9,3 %) était significativement plus faible dans le groupe PCI immédiate. On n'a pas noté de différences significatives entre les deux groupes en ce qui concerne les thromboses de stent (1,2 % vs 1,4 %), l'insuffisance rénale aiguë (3,6 % vs 2,9 %) et les hémorragies majeures (3,1 % vs 4,8 %). Les analyses de sous-groupes n'ont pas montré d'hétérogénéité en termes d'âge, de sexe, de diabète, de temps 'symptom to balloon', de site d'accès de la procédure index, de localisation de l'infarctus, de nombre de coronaires présentant des lésions non coupables et de type d'inhibiteur de P2Y12.
Conclusion
Les auteurs concluent que, sur la base du critère d'évaluation primaire, la PCI immédiate des lésions coronaires non coupables chez les patients hémodynamiquement stables souffrant d'un STEMI et d'une atteinte pluritronculaire n'est pas inférieure à la PCI échelonnée. En outre, la PCI immédiate présente également des avantages, tels qu'une réduction de la quantité de produit de contraste/matériel nécessaire, et elle est donc également plus rentable que la PCI échelonnée.
Discussion critique
L'étude MULTISTARS AMI a reçu un accueil positif lors de la discussion qui a suivi le congrès de l'ESC. Robert A. Byrne (Dublin, Irlande) a rappelé que la revascularisation complète est essentielle dans les syndromes coronariens aigus (SCA), étant donné qu'on trouve une atteinte pluritronculaire chez près de 50 % des patients présentant un STEMI. Chez ces patients, une PCI des lésions non coupables significatives est nécessaire dans 30 à 50 % des cas, soit immédiatement après la PCI primaire, soit dans les 45 jours suivant la procédure index.1,2 Cependant, il existe une grande variabilité dans le timing, environ un tiers de ces PCI étant réalisées immédiatement, un tiers au cours de la même hospitalisation et un tiers en ambulatoire dans les 45 jours suivant la sortie de l'hôpital.7 Les nouvelles recommandations de l'ESC sur les SCA attribuent une recommandation plus stricte avec un niveau de preuve IA pour une revascularisation complète en cas de STEMI avec atteinte pluritronculaire (immédiatement ou dans les 45 jours).8 Les données sous-tendant cette nouvelle recommandation sont étayées par l'augmentation récente des études cliniques randomisées concernant la PCI de la seule lésion coupable versus la revascularisation complète.2,9-12 Cependant, le timing de la revascularisation complète est très variable dans ces études ; dans l'étude MULTISTARS AMI, l'intervalle moyen dans le groupe PCI échelonnée était de 37 (30-43) jours. Les courbes Kaplan-Meier des deux groupes divergent tôt, avec un degré élevé de signification pour la non-infériorité (figure 2, panneau supérieur droit).6 L'étude BIOVASC, récemment publiée dans The Lancet, étaye les résultats de l'étude MULTISTARS AMI. Cette étude a également montré la non-infériorité de la PCI immédiate par rapport à la PCI échelonnée chez les patients souffrant d'un SCA et d'une atteinte pluritronculaire, 40 % des patients de cette étude présentant un STEMI.13 Bien que l'étude MULTISTARS AMI n'ait pas été conçue pour démontrer une supériorité, elle présente également un degré élevé de signification.6 On n'a pas noté de différences significatives sur le plan de la mortalité entre le groupe PCI immédiate et le groupe PCI échelonnée (2,9 % vs 2,6 %). Il n'y avait pas non plus de différences en ce qui concerne les AVC (1,2 % vs 1,7 %) et les hospitalisations pour insuffisance cardiaque (1,2 % vs 1,4 %). Cependant, on a constaté moins d'infarctus myocardiques non fatals dans le groupe PCI immédiate (2,0 % vs 5,3 %). Il n'y a pas eu d'infarctus myocardiques intraprocéduraux dans le groupe PCI immédiate, alors qu'il y en a eu 12 dans le groupe PCI échelonnée.6 Ici, il faut toutefois tenir compte d'un éventuel biais d'échantillonnage dans le groupe PCI immédiate, où il peut être difficile de reconnaître les infarctus myocardiques périprocéduraux (étant donné qu'il y a déjà des symptômes et des anomalies du segment ST à l'ecg). On a également observé une différence en ce qui concerne la revascularisation urgente non programmée motivée par une ischémie, avec un risque significativement plus faible dans le groupe PCI immédiate (4,1 % vs 9,3 %).6 Notons bien entendu qu'il s'agit d'une étude ouverte, dans laquelle tant le patient que le médecin étaient conscients de la présence de lésions coronaires significatives non traitées et du fait que cela a pu générer un renvoi accéléré au service des Urgences.
En conclusion générale, nous pouvons dire que les nouvelles recommandations de l'ESC pour le traitement des SCA prévoient une indication de classe I pour une revascularisation complète chez les patients hémodynamiquement stables souffrant d'un STEMI avec atteinte pluritronculaire, soit immédiatement au cours de la procédure index, soit dans les 45 jours, la PCI immédiate étant au moins aussi sûre. Le choix entre une PCI immédiate des lésions non coupables et une PCI échelonnée doit être individualisé et dépend également de considérations logistiques. En outre, l'étude MULTISTARS AMI fournit également des preuves d'un avantage de la PCI immédiate systématique pendant la procédure index par rapport à la PCI échelonnée des lésions coronaires non coupables. Cependant, cette étude a été méthodologiquement conçue pour démontrer la non-infériorité, de sorte que les auteurs soulignent qu'ils ne veulent pas faire de déclarations majeures sur une éventuelle supériorité de la revascularisation complète immédiate. De plus amples études prospectives seront nécessaires pour démontrer de manière concluante ce bénéfice.
Références
- Sorajja, P., Gersh, B.J., Cox, D.A., McLaughlin, M.G., Zimetbaum, P., Costantini, C. et al. Impact of multivessel disease on reperfusion success and clinical outcomes in patients undergoing primary percutaneous coronary intervention for acute myocardial infarction. Eur Heart J, 2007, 28 (14), 1709-1716.
- Mehta, S.R., Wood, D.A., Storey, R.F., Mehran, R., Bainey, K.R., Nguyen, H. et al. Complete Revascularization with Multivessel PCI for Myocardial Infarction. N Engl J Med, 2019, 381 (15), 1411-1421.
- Neumann, F.J., Sousa-Uva, M., Ahlsson, A., Alfonso, F., Banning, A.P., Benedetto, U. et al. 2018 ESC/EACTS Guidelines on myocardial revascularization. Eur Heart J, 2019, 40 (2), 87-165.
- Ibanez, B., James, S., Agewall, S., Antunes, M.J., Bucciarelli-Ducci, C., Bueno, H. et al. 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: The Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC). Eur Heart J, 2018, 39 (2), 119-177.
- Stähli, B.E., Varbella, F., Schwarz, B., Nordbeck, P., Felix, S.B., Lang, I.M. et al. Rationale and design of the MULTISTARS AMI Trial: A randomized comparison of immediate versus staged complete revascularization in patients with ST-segment elevation myocardial infarction and multivessel disease. Am Heart J, 2020, 228, 98-108.
- Stähli, B.E., Varbella, F., Linke, A., Schwarz, B., Felix, S.B., Seiffert, M. et al. Timing of Complete Revascularization with Multivessel PCI for Myocardial Infarction [published online ahead of print, 2023 Aug 27]. N Engl J Med, 2023, 10.1056/NEJMoa2307823.
- Secemsky, E.A., Butala, N., Raja, A., Khera, R., Wang, Y., Curtis, J.P. et al. Temporal Changes and Institutional Variation in Use of Percutaneous Coronary Intervention for ST-Elevation Myocardial Infarction With Multivessel Coronary Artery Disease in the United States: An NCDR Research to Practice Project. JAMA Cardiol, 2021, 6 (5), 574-580.
- Byrne, R.A., Rossello, X., Coughlan, J.J., Barbato, E., Berry, C., Chieffo, A. et al. 2023 ESC Guidelines for the management of acute coronary syndromes [published online ahead of print, 2023 Aug 25]. Eur Heart J, 2023, ehad191.
- Wald, D.S., Morris, J.K., Wald, N.J., Chase, A.J., Edwards, R.J., Hughes, L.O. et al. Randomized trial of preventive angioplasty in myocardial infarction. N Engl J Med, 2013, 369 (12), 1115-1123.
- Engstrøm, T., Kelbæk, H., Helqvist, S., Høfsten, D.E., Kløvgaard, L., Holmvang, L. et al. Complete revascularisation versus treatment of the culprit lesion only in patients with ST-segment elevation myocardial infarction and multivessel disease (DANAMI-3—PRIMULTI): an openlabel, randomised controlled trial. The Lancet, 2015, 386 (9994), 665-671.
- Gershlick, A.H., Khan, J.N., Kelly, D.J., Greenwood, J.P., Sasikaran, T., Curzen, N. et al. Randomized trial of complete versus lesion-only revascularization in patients undergoing primary percutaneous coronary intervention for STEMI and multivessel disease: the CvLPRIT trial. J Am Coll Cardiol, 2015, 65 (10), 963-972.
- Smits, P.C., Abdel-Wahab, M., Neumann, F.J., Boxma-de Klerk, B.M., Lunde, K., Schotborgh, C.E. et al. Fractional Flow Reserve-Guided Multivessel Angioplasty in Myocardial Infarction. N Engl J Med, 2017, 376 (13), 1234-1244.
- Diletti, R., den Dekker, W.K., Bennett, J., Schotborgh, C.E., van der Schaaf, R., Sabaté, M. et al. Immediate versus staged complete revascularisation in patients presenting with acute coronary syndrome and multivessel coronary disease (BIOVASC): a prospective, open-label, non-inferiority, randomised trial. The Lancet, 2023, 401 (10383), 1172-1182.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.