Les résultats rapportés par les patients (patient-reported outcomes - PRO) constituent un moyen standardisé de déterminer le point de vue des patients sur leur santé. Les PRO sont définis comme 'tout rapport sur l'état de santé d'un patient qui provient directement du patient, sans interprétation par un clinicien ou toute autre personne'.1 Couplés aux résultats cliniques, les PRO donnent une image complète des résultats des soins. Idéalement, les soins de santé visent tant l'amélioration des résultats cliniques que des PRO2 (figure 1).
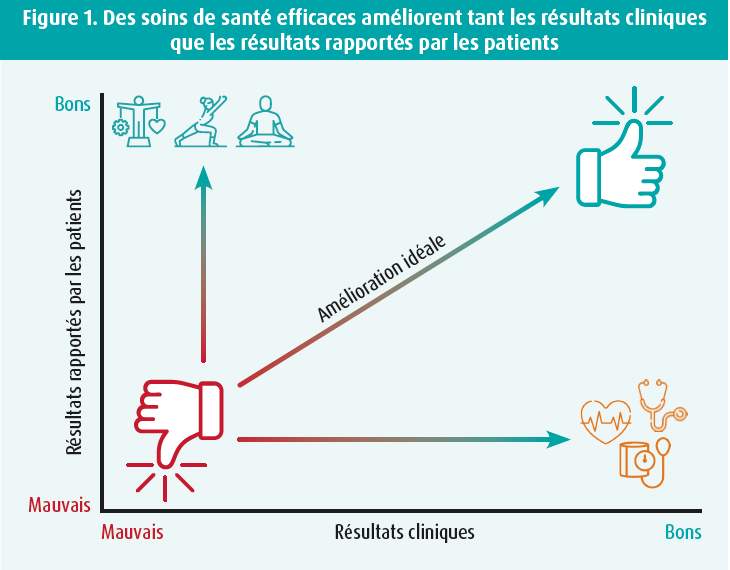
Alors que les PRO étaient initialement utilisés pour la recherche clinique descriptive et les enquêtes de population, ils ont progressivement trouvé leur place en pratique clinique.3, 4 Les PRO sont particulièrement importants pour le suivi et la prise en charge des maladies chroniques qui influencent la qualité de vie. Ils peuvent être utilisés pour l'évaluation individuelle afin de soutenir la prise de décision médicale et pour évaluer les aspects de la qualité des soins.5-8 En outre, les PRO sont de plus en plus utilisés pour évaluer les traitements et les interventions dans les études cliniques, ce qui permet d'étayer les décisions en matière de réglementation et de remboursement des médicaments et des dispositifs médicaux.9-13 Cependant, l'utilisation des PRO reste associée à des défis méthodologiques, et il existe des hiatus entre les preuves disponibles et la mise en oeuvre en pratique clinique.14, 15
Pour soutenir l'utilisation et le développement ultérieur des PRO, la Société européenne de Cardiologie (ESC) a rédigé un document de consensus16 qui définit ce que sont les PRO et comment ils peuvent être mesurés, et qui décrit comment les PRO peuvent être davantage intégrés dans la recherche cardiovasculaire, la pratique clinique, la réglementation et les décisions en matière de remboursements. Dans cet article, nous analyserons les principaux aspects de ce document de consensus.
Les PRO: de quoi s'agit-il ?
Bien que la définition des PRO selon la FDA (Food and Drug Administration) américaine, telle que citée plus haut, soit largement acceptée, il y a moins de consensus au sujet des composantes des PRO. Selon cette définition, les PRO font référence à l'état de santé d'un patient tel qu'il est rapporté directement par ce patient.1 Cet état de santé rapporté par le patient peut inclure les symptômes, l'état fonctionnel et la qualité de vie liée à la santé (QVLS).17 Néanmoins, d'autres paramètres sont également pertinents, comme l'impression globale liée à la qualité de vie, le comportement en matière de santé et les expériences des soins (figure 2).18 Ces élargissements ont conduit à la définition suivante des PRO : 'tout rapport sur l'état de santé, le comportement en matière de santé ou l'expérience des soins de santé d'un patient qui provient directement du patient, sans interprétation d'un clinicien ou de toute autre personne'.19, 20 Cette définition élargie a été la première à inclure explicitement les expériences des patients comme PRO. Il est important de noter que les expériences des patients se réfèrent ici aux expériences des processus de soins de santé, et non à la fonction hôtelière des institutions de soins.

Comment les PRO sont-ils mesurés ?
Les PRO sont le plus souvent mesurés à l'aide de questionnaires, également appelés 'instruments de mesure des résultats rapportés par les patients' (PROM). Les expériences des soins peuvent être mesurées à l'aide des 'mesures des expériences rapportées par les patients' (PREM).
Il existe trois types de PROM : les instruments génériques, les instruments spécifiques à une maladie et les instruments spécifiques à un domaine.5 Il est recommandé d'utiliser ces types de PROM en combinaison, car ils donnent des informations complémentaires.21 Les PROM génériques consistent en questions d'ordre général, qui peuvent donc être utilisées dans n'importe quelle population de répondants. Ces PROM génériques sont le plus souvent choisis pour comparer différentes populations de patients, des patients présentant différents degrés de comorbidités et des groupes de patients avec des sujets témoins en bonne santé. Les PROM génériques sont généralement multidimensionnels et couvrent un large éventail de domaines fonctionnels, tels que la mobilité, les émotions ou les soins auto-administrés. Comme exemples de PROM génériques couramment utilisés, citons les dimensions EuroQol-522, le SF-3623 ou PROMIS.24
Les PROM spécifiques à une maladie sont utilisés lorsque les résultats liés à une pathologie spécifique sont importants. Ces instruments sont souvent plus sensibles que les PROM génériques lorsqu'ils sont utilisés dans une population de patients spécifique, car ils peuvent être plus ciblés et plus détaillés. La plupart des PROM spécifiques à une maladie sont multidimensionnels, comme le questionnaire Minnesota Living with Heart Failure (MLHF)25 ou l'échelle Myocardial Infarction Dimensional Assessment Scale (MIDAS).26
Les PROM spécifiques à un domaine se rapportent à un symptôme ou à un problème particulier. étant donné qu'ils mesurent un seul phénomène, ils sont souvent - mais pas toujours - unidimensionnels et limités dans leur portée, mais ils peuvent avoir différents niveaux de profondeur. L'échelle visuelle analogique unidimensionnelle pour l'intensité de la douleur est un exemple de PROM spécifique à un domaine et peu approfondi.27 En revanche, le McGill Pain Questionnaire est un PROM multidimensionnel spécifique à un domaine et plus approfondi, conçu pour mesurer les aspects sensoriels, affectifs et évaluatifs de la douleur ainsi que son intensité.27 Certains PROM spécifiques à un domaine sont également spécifiques à une pathologie (p. ex. le comportement en matière de santé en cas de cardiopathies congénitales).28
Le document de consensus de l'ESC inventorie tous les PROM spécifiques à la cardiologie.16 La plupart de ces PROM sont multidimensionnels, tandis que d'autres questionnaires ne mesurent qu'un seul paramètre, comme par exemple le comportement en matière de santé.
Comment choisir le PROM le plus approprié ?
Que ce soit à des fins cliniques ou de recherche, il est important de sélectionner les PROM qui donnent des informations valides et fiables, de manière efficace. Par conséquent, une évaluation approfondie des caractéristiques des PROM est essentielle pour trouver des PROM de haute qualité qui répondent aux objectifs visés.
Les systèmes d'évaluation connus pour les PROM sont l'outil EMPRO (Evaluating the Measurement of Patient-Reported Outcomes-tool)29 et les COSMIN (COnsensus- based Standards for the selection of health Measurement INstruments).30 Ces systèmes d'évaluation portent sur des aspects tels que la fiabilité et la validité. COSMIN est le système le plus complet et le plus utilisé. Alors que COSMIN fournit des informations approfondies sur les caractéristiques des mesures, EMPRO donne une perspective plus large sur le PROM en évaluant également la réalisation concrète du questionnaire et sa facilité. Il convient également de garder à l'esprit les conditions d'utilisation des PROM sélectionnés. La plupart des PROM peuvent être utilisés gratuitement. Cependant, certains PROM ont des règles d'utilisation très strictes et des droits de licence élevés. Il est important de vérifier s'il existe de bonnes alternatives gratuites.
S'il n'existe pas de PROM pertinent pour une pathologie ou un problème spécifique, il y a 3 façons de procéder31 : 1) utiliser un PROM pour une pathologie étroitement liée, 2) utiliser un instrument générique, ou 3) développer un nouveau PROM.31 Les 2 premières options sont suboptimales, mais la dernière prend du temps et nécessite une expertise en matière de développement d'instruments et de psychométrie.
Les PRO dans les soins cliniques
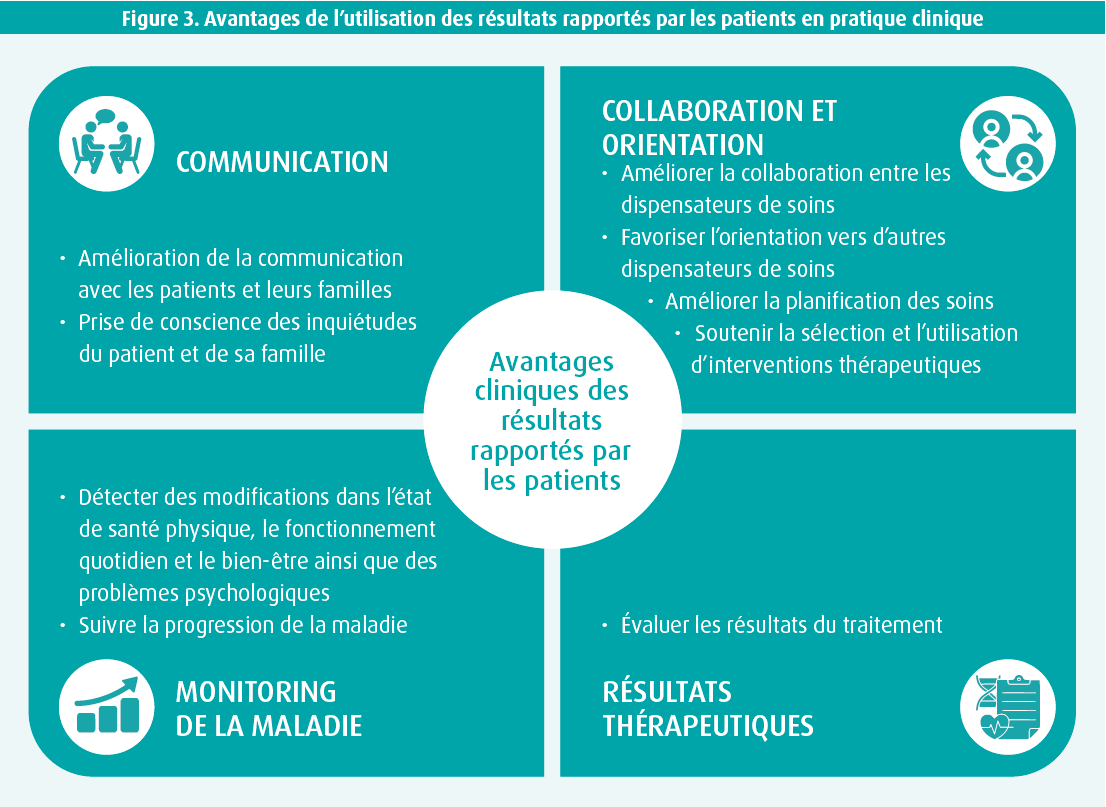
En cardiologie, l'utilisation des PROM suscite un intérêt croissant, mais leur mise en oeuvre en pratique clinique réelle reste limitée. Cependant, l'utilisation des PRO en pratique clinique permet de quantifier les symptômes, le fonctionnement et les objectifs de santé individuels des patients. Les PROM peuvent fournir des informations importantes pouvant orienter le dialogue entre les cliniciens et les patients, et aider à la prise de décision partagée (figure 3). En outre, les PRO peuvent donner aux dispensateurs de soins une meilleure image du point de vue de chaque patient spécifique. En effet, les PRO évaluent systématiquement ce qui est important pour les patients. à cet égard, il est toutefois essentiel que les patients puissent indiquer l'importance relative de chaque PRO. De cette manière, ils donnent un poids à des items spécifiques en fonction de ce qui est important pour eux. L'intégration de l'importance relative des items dans les PROM n'en est encore qu'à ses débuts, mais elle devrait être développée davantage pour que l'évaluation des PRO soit plus conforme aux préférences des patients individuels.
L'utilisation des PRO donne également une meilleure idée de l'état de santé des patients.32 Lorsque les PRO sont évalués de manière transversale, ils peuvent être comparés à des points de référence pour la population. Toutefois, il est également intéressant et valable d'évaluer les PRO de manière longitudinale, car cela permet d'évaluer l'évolution dans le temps.
Les dispensateurs de soins doivent apprendre comment interpréter les résultats des PROM et comment les intégrer dans les processus de soins. Les informations provenant des PROM, collectées en routine via les smartphones, des portails patients, les kiosques hospitaliers ou des tablettes doivent être intégrées dans le dossier médical, à un endroit facilement accessible aux cliniciens. En outre, il est important que les cliniciens discutent des résultats avec les patients.33 Il va de soi que tout ceci nécessite du temps, des ressources financières, du personnel et une infrastructure numérique.
Le document de consensus de l'ESC donne les recommandations suivantes pour le développement ultérieur des PRO dans la prise de décision clinique/ partagée :
- Les médecins doivent se familiariser avec les PRO ou se former, apprendre à les utiliser et à interpréter les données.
- La mesure des PRO doit être intégrée en pratique clinique standard 1) pour comparer les patients individuels avec la population et 2) pour évaluer les évolutions des patients afin d'évaluer l'efficacité du traitement et de la prise en charge des patients.
- Les PROM doivent être adaptés de telle manière que les patients puissent indiquer l'importance relative de chaque PRO afin de rendre les PRO sensibles aux préférences.
- Les dispensateurs de soins doivent donner un feed-back aux patients à propos de leurs scores PRO. L'utilisation des PROM peut améliorer la compréhension des patients et leur comportement en matière de santé.
- Lors de la communication des scores PRO aux patients, il est recommandé d'utiliser des analogies visuelles, car la plupart des gens ont une expérience limitée de l'interprétation de graphiques.
- Les gestionnaires et les administrateurs doivent mettre à la disposition des cliniciens le temps, le personnel, les ressources financières et l'infrastructure numérique nécessaires pour leur permettre d'implémenter des évaluations PRO (validées) evidence-based.
- Les PRO doivent trouver une place dans le développement et l'évaluation des programmes de santé publique.
Les PRO dans le suivi et l'amélioration de la qualité
Il est de plus en plus admis que les PRO ont une place dans l'évaluation de la qualité des soins. Cette prise de conscience découle en grande partie du concept intitulé 'value-based healthcare', qui correspond à l'amélioration des résultats pertinents pour le patient, pondérée par rapport aux coûts par patient, pour obtenir ces améliorations.34 Les mesures de performance basées sur les PRO regroupent les informations collectées par le biais des PROM ou des PREM, de préférence sous la forme d'un ratio.19, 20 Un exemple est le pourcentage de patients souffrant de sentiments dépressifs, mesurés par le Patient Health Questionnaire-9 (PHQ9), qui ne présentent plus de symptômes dépressifs au bout de six mois. Plus ce pourcentage est élevé, meilleurs sont les soins prodigués, car les objectifs du traitement et des soins sont atteints.
Le suivi de la qualité des soins peut également être effectué au niveau régional, national ou international. à cet égard, on développe des registres de qualité, qui servent de référence pour comparer les institutions/organisations de soins entre elles ou pour évaluer les effets de projets d'amélioration de la qualité. La plupart des pays ne sont pas encore parvenus à un consensus sur les PRO à utiliser pour chaque affection cardiaque dans les registres cliniques nationaux.
Le document de consensus de l'ESC donne les recommandations suivantes pour le développement ultérieur des PRO dans le suivi et l'amélioration de la qualité :
- L'évaluation de la qualité des soins devrait inclure des mesures de performance basées sur les PRO, qui doivent être corrigées en fonction du risque.
- Les recommandations professionnelles, comme celles de l'ESC, devraient inclure une description des PROM et PREM qui pourraient être utilisés pour évaluer la performance des recommandations et/ou le respect de celles-ci.
- Pour les registres cliniques, il faut aboutir à un consensus international sur les PROM et PREM génériques et spécifiques à la maladie qui doivent être inclus pour chaque pathologie cardiaque.
Les PRO dans les études cliniques
L'importance des PRO dans les études cliniques est reconnue depuis le début des années 1990. Ainsi, en ce qui concerne les complications survenues lors d'études contrôlées randomisées portant sur des antihypertenseurs, on a constaté que les médecins ne signalaient que 7 % des symptômes rapportés par les patients au moyen de questionnaires.35 Depuis lors, de plus en plus d'études cliniques ont utilisé des PRO comme critères d'évaluation primaires, secondaires ou exploratoires/ tertiaires. Sur le site ClinicalTrials.gov, la proportion d'études incluant des PRO est passée de 14 % en 2004-200736 à 27 % en 2007-2013.37 Dans l'Australian and New Zealand Clinical Trial Registry, 45 % des études avaient des PRO comme critères d'évaluation entre 2005 et 2017.38 Ceci indique que la valeur des PRO dans les études cliniques est largement reconnue, car les critères d'évaluation typiques des études cliniques ne reflètent pas toujours avec précision l'ensemble des risques, des bénéfices et des coûts pour les patients, ainsi que leur qualité de vie.39
Dans les études cliniques, les critères d'évaluation 'PRO' doivent être prédéterminés, évalués sur le plan éthique et approuvés dans le protocole de l'étude. Pour ce faire, on peut utiliser les 'ensembles de résultats de base' existants. Il convient qu'un expert en psychométrie et en interprétation clinique des PRO fasse partie du comité de recherche, et que les patients soient impliqués dans la sélection des instruments PRO appropriés et l'élaboration du mode d'évaluation de ces instruments. Parmi les exemples récents, on peut citer les recommandations spécifiques pour l'utilisation du Seattle Angina Questionnaire et du Kansas City Cardiomyopathy Questionnaire dans les études cliniques.14, 15
Le document de consensus de l'ESC donne les recommandations suivantes pour le développement ultérieur des PRO dans les études cliniques :
- Les critères d'évaluation des PRO doivent être déterminés a priori et inclus dans l'évaluation éthique et l'enregistrement de l'étude.
- Les comités d'examen et les conseils consultatifs doivent avoir une expertise en matière de PRO.
- Les patients doivent être impliqués dans la sélection des outils PRO appropriés.
- Il faut développer des recommandations pour l'utilisation, l'analyse et l'interprétation des PRO dans les études cliniques.
Les PRO à des fins réglementaires
Les PRO sont utilisés pour l'approbation légale des médicaments ou des dispositifs médicaux. Les organismes internationaux de réglementation reconnaissent que les mesures de PRO valides, bien définies et collectées avec précision peuvent compléter les mesures existantes de la sécurité et de l'efficacité d'un traitement en tant qu'éléments probants pour la prise de décisions réglementaires.40
En ce qui concerne les médicaments, les étapes fondamentales qui ont été proposées pour rendre le développement des médicaments plus centré sur le patient englobent e. a. l'implication de représentants des patients pendant le cycle de développement d'un médicament et l'identification de résultats réalisables, centrés sur le patient. En 2009, la FDA a publié des recommandations sur les PRO, qui décrivent l'utilité des PRO, analysent l'évaluation des PROM et des dondonnées d'études cliniques associées, et qui citent des méthodes pour améliorer les perspectives des patients dans l'évaluation des produits médicaux.1 En 2019, la FDA a spécifié qu'un effet bénéfique sur les symptômes ou la fonction physique peut être la base de l'approbation d'un médicament pour le traitement de l'insuffisance cardiaque, même s'il n'a pas d'effet bénéfique sur la survie ou les hospitalisations.41 Par conséquent, les promoteurs de nouvelles études sont incités à contacter précocement la FDA pour convenir des critères d'évaluation proposés.41 En 2015, l'Agence européenne des Médicaments (EMA) a déclaré ce qui suit dans une recommandation sur les études sur les médicaments contre l'insuffisance cardiaque aiguë : « L'amélioration de la qualité de vie des patients et/ou de l'état clinique global auto-évalué, basée sur des mesures de réponse ordinale validées comparativement à la situation de départ, peuvent être utilisées comme critères d'évaluation secondaires.42 Dans une nouvelle recommandation datant de 2017, l'EMA a déclaré que les PRO doivent être inclus comme critères d'évaluation secondaires dans les études sur l'insuffisance cardiaque chronique, s'ils peuvent aider à la prise de décision. Dans des circonstances particulières, les mesures du fardeau des symptômes peuvent également être utilisées comme critère d'évaluation primaire.43
Le document de consensus de l'ESC donne les recommandations suivantes pour le développement ultérieur des PRO à des fins réglementaires :
- Il faut développer des exigences minimales pour les PROM adaptés à des fins réglementaires.
- Il faut déterminer des différences cliniquement importantes minimales pour tous les PROM utilisés à des fins réglementaires.
Les PRO à des fins de remboursement et d'économie de la santé
Les PROM et les PREM sont de plus en plus utilisés dans les décisions de remboursement dans les systèmes de paiement à l'acte, car la qualité des soins est alors également évaluée à travers le prisme des patients.44 Un exemple est le Quality and Outcomes Framework en Grande-Bretagne, où les cabinets médicaux de première ligne sont récompensés financièrement pour avoir atteint des normes de qualité qui incluent les expériences des patients.45 Le paiement à la performance doit prendre en compte les expériences des patients. Toutefois, les paiements basés sur les PRO doivent tenir compte d'adaptations appropriées des risques. Si ce n'est pas le cas, les prestataires de soins et les cabinets médicaux risquent d'être pénalisés pour avoir soigné des patients plus malades, plus complexes ou socialement défavorisés, dont les scores PRO seront moins bons.
Les PRO sont de plus en plus reconnus comme un élément important dans l'évaluation des technologies de la santé, qui constitue désormais un cadre dominant pour la prise de décisions concernant la couverture et le remboursement des nouvelles technologies médicales. Les dossiers soumis aux agences compétentes comprennent souvent des données PRO, et les informations sur la qualité de vie sont régulièrement incluses dans les analyses coût-efficacité.
Le document de consensus de l'ESC donne les recommandations suivantes pour le développement ultérieur des PRO à des fins de remboursement et d'économie de la santé :
- L'utilisation d'un large éventail de PRO (c.-à-d. l'état fonctionnel, les symptômes, les activités de la vie quotidienne, l'autonomisation) pour éclairer les décisions de remboursement doit être évaluée davantage.
- Les patients, les cliniciens et les décideurs politiques doivent parvenir à un consensus sur le choix des PROM les plus appropriés.
- Les remboursements basés sur les PRO doivent tenir compte des adaptations des risques et de la répartition des cas.
- L'évaluation des technologies de la santé (ETS) devrait à la fois prendre en compte les mesures génériques et les mesures spécifiques à une maladie, afin de permettre des comparaisons entre les différentes affections et de saisir les spécificités de certaines maladies.
- Il convient de parvenir à un consensus international sur les méthodes appropriées de collecte de données, afin de promouvoir l'évaluation intégrée des PRO dans la prise de décision en matière de santé dans différents pays.
Conclusion
L'utilisation des PRO permet de connaître le point de vue des patients. Le document de consensus de l'ESC16 vise à promouvoir l'utilisation des PRO en cardiologie en fournissant des recommandations aux cliniciens, aux chercheurs et aux décideurs politiques. Des conseils ont été donnés pour les développements futurs et l'utilisation optimale des PRO dans la prise de décision clinique partagée, le suivi et l'amélioration de la qualité, les études cliniques, les décisions en matière de réglementation et de remboursement. Ce document fournit un cadre qui stimulera le potentiel des PRO et leur utilisation croissante.
Références
- US Department of Health and Human Service Food and Drug Administration. Guidance for industry. Patient-reported outcome measures: Use in medical product development to support labeling claims. Silver Spring, MD: Food and Drug Administration, 2009.
- Liu, J.B., Pusic, A.L., Temple, L.K., Ko, C.Y.K. Patient-reported outcomes in surgery: Listening to patients improves quality of life. Bull Am Coll Surg, 2017, 102 (3), 18-23.
- Noonan, V.K., Lyddiatt, A., Ware, P., Jaglal, S.B., Riopelle, R.J., Bingham, C.O., Figueiredo, S. et al. Montreal Accord on Patient-Reported Outcomes (PROs) use series Paper 3: patient-reported outcomes can facilitate shared decision-making and guide self-management. J Clin Epidemiol, 2017, 89, 125-135.
- Bingham, C.O., Noonan, V.K., Auger, C., Feldman, D.E., Ahmed, S., Bartlett, S.J. Montreal Accord on Patient-Reported Outcomes (PROs) use series Paper 4: patient-reported outcomes can inform clinical decision making in chronic care. J Clin Epidemiol, 2017, 89, 136-141.
- Lauck, S.B., Lewis, K.B., Borregaard, B., de Sousa, I. "What Is the Right Decision for Me?" Integrating Patient Perspectives Through Shared Decision-Making for Valvular Heart Disease Therapy. Can J Cardiol, 2021, 37 (7), 1054-1063.
- Basch, E., Barbera, L., Kerrigan, C.L., Velikova, G. Implementation of Patient-Reported Outcomes in Routine Medical Care. Am Soc Clin Oncol Educ Book, 2018, 38, 122-134.
- Spertus, J.A. Understanding How Patients Fare: Insights Into the Health Status Patterns of Patients With Coronary Disease and the Future of Evidence-Based Shared Medical Decision-Making. Circ Cardiovasc Qual Outcomes, 2018, 11 (3), e004555.
- Arbelo, E., Aktaa, S., Bollmann, A., D'Avila, A., Drossart, I., Dwight, J. et al. Quality indicators for the care and outcomes of adults with atrial fibrillation. Europace, 2021, 23 (4), 494-495.
- Squitieri, L., Bozic, K.J., Pusic, A.L. The Role of Patient-Reported Outcome Measures in Value-Based Payment Reform. Value Health, 2017, 20 (6), 834-836.
- Psotka, M.A., von Maltzahn, R., Anatchkova, M., Agodoa, I., Chau, D., Malik, F.I. et al. Patient-Reported Outcomes in Chronic Heart Failure: Applicability for Regulatory Approval. JACC Heart Fail, 2016, 4 (10), 791-804.
- Steinberg, B.A., Dorian, P., Anstrom, K.J., Hess, R., Mark, D.B., Noseworthy, P.A. et al. Patient-Reported Outcomes in Atrial Fibrillation Research: Results of a Clinicaltrials.gov Analysis. JACC Clin Electrophysiol, 2019, 5 (5), 599-605.
- Patrick, D.L., Burke, L.B., Powers, J.H., Scott, J.A., Rock, E.P., Dawisha, S. et al. Patient-reported outcomes to support medical product labeling claims: FDA perspective. Value Health, 2007, 10 Suppl 2, S125-137.
- Fraser, A.G., Nelissen, R., Kjaersgaard-Andersen, P., Szymanski, P., Melvin, T., Piscoi, P. Investigators CM. Improved clinical investigation and evaluation of high-risk medical devices: the rationale and objectives of COREMD (Coordinating Research and Evidence for Medical Devices). Eur Heart J Qual Care Clin Outcomes, 2022, 8 (3), 249-258.
- Spertus, J.A., Jones, P.G., Sandhu, A.T., Arnold, S.V. Interpreting the Kansas City Cardiomyopathy Questionnaire in Clinical Trials and Clinical Care: JACC State-of-the-Art Review. J Am Coll Cardiol, 2020, 76 (20), 2379-2390.
- Thomas, M., Jones, P.G., Arnold, S.V., Spertus, J.A. Interpretation of the Seattle Angina Questionnaire as an Outcome Measure in Clinical Trials and Clinical Care: A Review. JAMA Cardiol, 2021, 6 (5), 593-599.
- Moons, P., Norekval, T.M., Arbelo, E., Borregaard, B., Casadei, B., Cosyns, B. et al. Placing patient-reported outcomes at the centre of cardiovascular clinical practice: implications for quality of care and management. Eur Heart J, 2023, 44 (36), 3405-3422.
- Rumsfeld, J.S., Alexander, K.P., Goff, D.C.Jr., Graham, M.M., Ho, P.M., Masoudi, F.A. et al. Cardiovascular health: the importance of measuring patient-reported health status: a scientific statement from the American Heart Association. Circulation, 2013, 127 (22), 2233-2249.
- Acquadro, C., Berzon. R., Dubois, D., Leidy, N.K., Marquis, P., Revicki, D., Rothman, M. Incorporating the patient's perspective into drug development and communication: an ad hoc task force report of the Patient-Reported Outcomes (PRO) Harmonization Group meeting at the Food and Drug Administration, February 16, 2001. Value Health, 2003, 6 (5), 522-531.
- National Quality Forum. Patient reported outcomes (PRO) in performance measurement. Washington DC: National Quality Forum, 2013.
- Cella, D., Hahn, E.A., Jensen, S.E., Butt, Z., Nowinski, C.J., Rothrock, N., Lohr, K.N. Patient-Reported Outcomes in Performance Measurement. Durham (NC): Research Triangle Institute, 2015.
- Devlin, N.J., Appleby, J. Getting the most out of PROMS: Putting health outcomes at the heart of NHS decision-making. London, UK: The King's Fund, 2010.
- EuroQol Group. EuroQola new facility for the measurement of health-related quality of life. Health Policy, 1990, 16 (3), 199-208.
- Ware, J.E., Snow, K.K., Kosinski, M., Gandek, B. SF36 Health survey: Manual & interpretation guide. Boston: The Health Institute, New England Medical Center, 1993.
- Cella, D., Yount, S., Rothrock, N., Gershon, R., Cook, K., Reeve, B. et al. The Patient-Reported Outcomes Measurement Information System (PROMIS): Progress of an NIH Roadmap Cooperative Group During its First Two Years. Med Care, 2007, 45 (5).
- Rector, T.S., Kubo, S.H., Cohn, J.N. Patients' self-assessment of their congestive heart failure. Part 2: Content, reliability and validity of a new measure, the Minnesota Living with Heart Failure questionnaire. Heart Fail, 1987, 3, 198-209.
- Thompson, D.R., Jenkinson, C., Roebuck, A., Lewin, R.J., Boyle, R.M., Chandola, T. Development and validation of a short measure of health status for individuals with acute myocardial infarction: the myocardial infarction dimensional assessment scale (MIDAS). Qual Life Res, 2002, 11 (6), 535-543.
- Hawker, G.A., Mian, S., Kendzerska, T., French, M. Measures of adult pain: Visual Analog Scale for Pain (VAS Pain), Numeric Rating Scale for Pain (NRS Pain), McGill Pain Questionnaire (MPQ), ShortForm McGill Pain Questionnaire (SFMPQ), Chronic Pain Grade Scale (CPGS), Short Form36 Bodily Pain Scale (SF36 BPS), and Measure of Intermittent and Constant Osteoarthritis Pain (ICOAP). Arthritis Care Res, 2011, 63 (S11), S240-S52.
- Goossens, E., Luyckx, K., Mommen, N., Gewillig, M., Budts, W., Zupancic, N. et al. Health risk behaviors in adolescents and emerging adults with congenital heart disease: psychometric properties of the Health Behavior Scale-Congenital Heart Disease. Eur J Cardiovasc Nurs, 2013, 12 (6), 544-557.
- Valderas, J.M., Ferrer, M., Mendívil, J., Garin, O., Rajmil, L., Herdman, M., Alonso, J. Development of EMPRO: a tool for the standardized assessment of patient-reported outcome measures. Value Health, 2008, 11 (4), 700-708.
- Mokkink, L.B., de Vet, H.C.W., Prinsen, C.A.C., Patrick, D.L., Alonso, J., Bouter, L.M. et al. COSMIN Risk of Bias checklist for systematic reviews of Patient-Reported Outcome Measures. Qual Life Res, 2018, 27 (5), 1171-1119.
- Comins, J.D., Brodersen, J., Siersma, V., Jensen, J., Hansen, C.F., Krogsgaard, M.R. Choosing the most appropriate PROM for clinical studies in sports medicine. Scand J Med Sci Sports, 2021, 31 (6), 1209-1215.
- Sandhu, A.T., Zheng, J., Kalwani, N.M., Gupta, A., Calma, J., Skye, M. et al. Impact of Patient-Reported Outcome Measurement in Heart Failure Clinic on Clinician Health Status Assessment and Patient Experience: A Substudy of the PROHF Trial. Circ Heart Fail, 2023, 16 (2), e010280.
- Wohlfahrt, P., Zickmund, S.L., Slager, S., Allen, L.A., Nicolau, J.N., Kfoury, A.G. et al. Provider Perspectives on the Feasibility and Utility of Routine Patient-Reported Outcomes Assessment in Heart Failure: A Qualitative Analysis. J Am Heart Assoc, 2020, 9 (2), e013047.
- Porter, M.E. A strategy for health care reform-toward a value-based system. N Engl J Med, 2009, 361 (2), 109-112.
- Anderson, R.B., Testa, M.A. Symptom distress checklists as a component of quality of life measurement: Comparing prompted reports by patient and physician with concurrent adverse event reports via the physician. Drug Inf J, 1994, 28, 89-114.
- Scoggins, J.F., Patrick, D.L. The use of patient-reported outcomes instruments in registered clinical trials: evidence from ClinicalTrials. gov. Contemp Clin Trials, 2009, 30 (4), 289-292.
- Vodicka, E., Kim, K., Devine, E.B., Gnanasakthy, A., Scoggins, J.F., Patrick, D.L. Inclusion of patient-reported outcome measures in registered clinical trials: Evidence from ClinicalTrials.gov (20072013). Contemp Clin Trials, 2015, 43, 1-9.
- Mercieca-Bebber, R., King, M.T., Calvert, M.J., Stockler, M.R., Friedlander, M. The importance of patient-reported outcomes in clinical trials and strategies for future optimization. Patient Relat Outcome Meas, 2018, 9, 353-367.
- Warsame, R., D'Souza, A. Patient Reported Outcomes Have Arrived: A Practical Overview for Clinicians in Using Patient Reported Outcomes in Oncology. Mayo Clin Proc, 2019, 94 (11), 2291-2301.
- Kuehn, C.M. A Proposed Framework for Patient-Focused Policy at the U.S. Food and Drug Administration. Biomedicines, 2019, 7 (3), 64.
- US Department of Health and Human Service Food and Drug Administration. Treatment for Heart Failure: Endpoints for Drug Development: Guidance for Industry. Silver Spring, MD: Food and Drug Administration, 2019.
- European Medicines Agency. Guideline on clinical investigation of medicinal products for the treatment of acute heart failure (CPMP/EWP/2986/03 Rev. 1). London, UK, European Medicines Agency, 2015.
- European Medicines Agency. Guideline on clinical investigation of medicinal products for the treatment of chronic heart failure (CPMP/EWP/235/95, Rev.2). London, UK, European Medicines Agency, 2017.
- Wasson, J.H., Sox, H.C., Miller, H.D. Aligning Payments, Services, and Quality in Primary Care. JAMA, 2021.
- Roland, M. Linking physicians' pay to the quality of care--a major experiment in the United kingdom. N Engl J Med, 2004, 351 (14), 1448-1454.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.