ESC-congres 2020
Verslag hotlinesessie
Professor Kirchhof (Universiteit van Hamburg en Birmingham) stelde op het virtuele ESC-congres van 2020 de resultaten van de EAST-AFNET 4-studie voor. In deze studie werd onderzocht of een vroegeritmecontrolestrategie bij voorkamerfibrillatie een positieve invloed heeft op de prognose (lager risico op cardiovasculaire accidenten) in vergelijking met de klassieke behandeling. De resultaten werden gelijktijdig gepubliceerd in de New England Journal of Medicine.1
Vorige studies die rate- en ritmecontrolestrategie bij voorkamerfibrillatie vergeleken, slaagden er tot nu toe niet in om een voordeel van een ritmecontrolestrategie te bewijzen met betrekking tot het klinische resultaat.2-4 Professor Kirchhof benadrukte dat de EAST-AFNET 4-studie zich onderscheidt van voorgaande studies, vanwege twee belangrijke redenen. Ten eerste was katheterablatie een optie in de ritmecontrolestrategie en ten tweede werd de behandeling gestart kort na de diagnose van voorkamerfibrillatie.
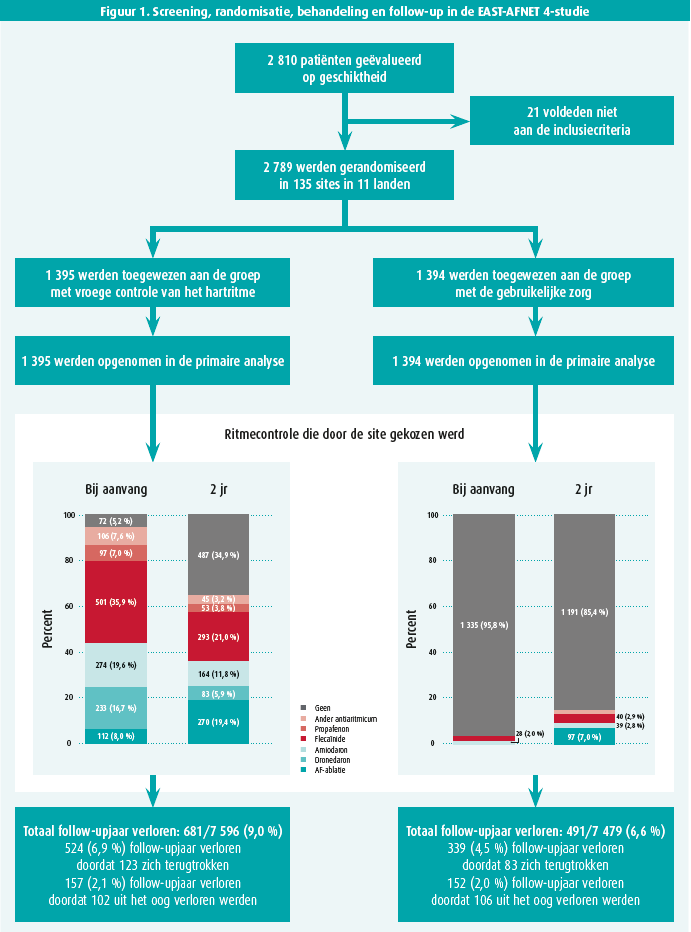
De EAST-AFNET 4-studie had een prospectief, gerandomiseerd, open, dubbelblind (PROBE) design waarbij in totaal 2 789 patiënten verdeeld over 135 centra in 11 Europese landen werden geïncludeerd in de periode van 28 juli 2011 tot 30 december 2016. De patiënten konden worden geïncludeerd als ze recent werden gediagnosticeerd met voorkamerfibrillatie (gedefinieerd als eerste ecg-documentatie minder dan een jaar geleden) en een verhoogd risico op cardiovasculaire accidenten hadden (gedefinieerd als een CHA2DS2-VASc-score van 2 of meer). Vervolgens vond er een 1:1-randomisatie plaats naar de studiearm van de vroegeritmecontrolestrategie (anticoagulatie, ratecontrole én ritmecontrole onder vorm van antiaritmica en/of katheterablatie) of de klassieketherapiestudiearm (anticoagulatie en ratecontrole; ritmecontrole werd alleen toegevoegd in geval van blijvende symptomen onder optimale ratecontroletherapie).
De EAST-AFNET 4-studie had twee primaire eindpunten: enerzijds een gecombineerd eindpunt van cardiovasculair overlijden, cerebrovasculair accident (ischemisch of hemorragisch), hospitalisatie vanwege hartfalen en acuut coronair syndroom; anderzijds het aantal hospitalisatieovernachtingen per jaar. Het primaire veiligheidseindpunt was eveneens een gecombineerd eindpunt en bestond uit overlijden (door eender welke oorzaak), cerebrovasculair accident en ernstige bijwerkingen van ritmecontroletherapie. Er werden uiteindelijk 1 395 patiënten gerandomiseerd naar de studiearm van de vroegeritmecontrolestrategie en 1 394 naar de klassieketherapiestudiearm. Al deze patiënten werden geïncludeerd in de primaire analyse. De mediane follow-uptijd bedroeg 5,1 jaar.
De patiënten in beide studiearmen waren vergelijkbaar: de gemiddelde leeftijd was 70 jaar, iets meer dan de helft van de patiënten was mannelijk en de gemiddelde CHA2DS2-VASc-score bedroeg 3,4. Prof. Kirchhof benadrukte dat de geïncludeerde patiënten voorkamerfibrillatie in een vroeg stadium hadden. Meer dan een derde van de patiënten werd geïncludeerd direct na de eerste documentatie van voorkamerfibrillatie. De mediane tijd tussen diagnose en inclusie bedroeg 36 dagen. 30 % van de patiënten waren volstrekt asymptomatisch (EHRA-score 1). Zo'n 90 % van de patiënten stond onder orale anticoagulatie. Er was ook een uitstekende behandeling van comorbiditeiten, zo stond twee derde van de patiënten onder een ACE-remmer, sartaan of neprilysine/valsartan.
In de studiearm van de vroegeritmecontrolestrategie werd bij inclusie en na twee jaar respectievelijk 94,8 % en 65,1 % van de patiënten effectief behandeld met een ritmecontrolestrategie. Dit betrof katheterablatie bij 8 % als initiële ritmecontrolestrategie en na twee jaar had 19,4 % van de patiënten een katheterablatie ondergaan. In de studiearm waar patiënten klassieke therapie werd aangeboden had na twee jaar 7 % van de patiënten een katheterablatie ondergaan (figuur 1). In deze studiearm had na 2 jaar nog 85,4 % van de patiënten geen enkele ritmecontrolebehandeling gekregen.
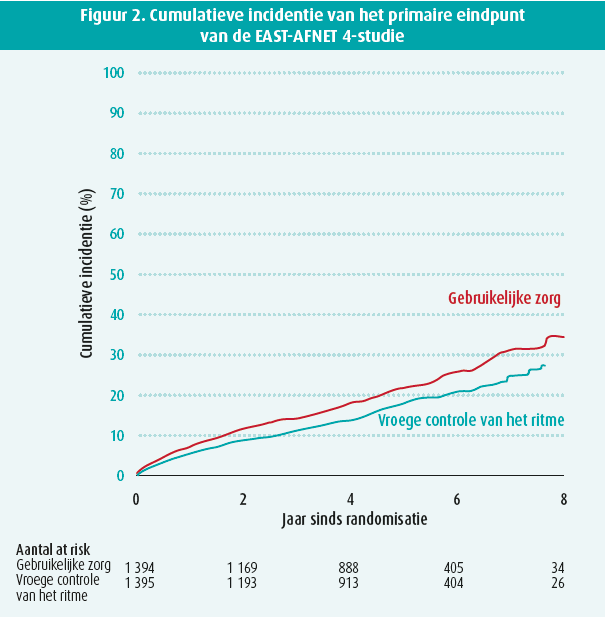
Het primaire gecombineerde eindpunt van cardiovasculair overlijden, cerebrovasculair accident, hospitalisatie vanwege hartfalen en acuut coronair syndroom trad op in 249 patiënten in de studiearm van de vroegeritmecontrolestrategie (incidentie van 3,9 % per jaar) versus in 316 patiënten in de studiearm waar patiënten klassieke therapie kregen (incidentie van 5 % per jaar). Dit leidt tot een significante (p = 0,005) risicoratio van 0,79. Figuur 2 toont dat beide grafieken reeds vroeg uit elkaar lopen en dat het verschil tussen beide curven toeneemt naarmate de follow-uptijd vordert. Een subgroepanalyse in 19 vooraf bepaalde subgroepen (op basis van o.a. leeftijd, geslacht, comorbiditeiten, symptomen, hartfalen en LVEF) toonde bovendien een consistent effect in het voordeel van de vroegeritmecontrolestrategie. Er bleek geen significant verschil te zijn in het tweede primaire eindpunt: het gemiddeld aantal hospitalisatieovernachtingen bedroeg 5,8 ± 21,9 in de studiearm van de vroegeritmecontrolestrategie versus 5,1 ± 15,5 in de klassieketherapiestudiearm.
Na twee jaar was 82,1 % van de patiënten in de studiearm van de vroegeritmecontrolestrategie in sinusritme versus 60,0 % van de patiënten in de klassieke therapiestudiearm. Het overgrote deel van deze patiënten bleef na twee jaar asymptomatisch en daarvoor bestond geen significant verschil tussen beide studiearmen (74,3 % versus 72,6 %). Er was geen significant verschil in de samengestelde primaire veiligheidseindpunten tussen beide behandelingsarmen (16,6 % versus 16 %). Als we naar de afzonderlijke componenten kijken, zien we wel dat cerebrovasculair accident significant minder voorkomt in de studiearm van de vroegeritmecontrolestrategie (2,9 % versus 4,4 %). Overlijden (vanwege alle oorzaken) kwam ook minder voor in de studiearm van de vroegeritmecontrolestrategie (9,9 % versus 11,8 %), maar dit verschil bleek niet significant. Zoals verwacht, traden er significant meer bijwerkingen gerelateerd aan ritmecontroletherapie op in de studiearm van de vroegeritmecontrolestrategie aangezien deze groep ook meer werd behandeld met deze therapie. Het valt echter wel op dat deze bijwerkingen slechts zeldzaam optraden (4,9 % versus 1,4 %).
Prof. Kirchhof besloot met de volgende conclusie: een vroege start van ritmecontroletherapie (antiaritmica en/of katheterablatie) bij patiënten met kort bestaande voorkamerfibrillatie zorgt voor een beter resultaat zonder effect op het aantal hospitalisatienachten. Zoals verwacht gaat deze strategie gepaard met meer bijwerkingen gerelateerd aan deze therapie. Desalniettemin was de algemene veiligheid vergelijkbaar met de klassieke therapie.
In de nabespreking werden de resultaten zeer positief onthaald. Toch plaatste prof. Potpara (Universiteit van Belgrado) enkele kritische kanttekeningen. Ze haalde aan dat de patiënten uit de EAST-AFNET 4-studie niet ernstig ziek waren, zoals blijkt uit de lage CHA2DS-VASc-scores, voornamelijk bepaald werden door arteriële hypertensie, vrouwelijk geslacht en leeftijd. Overgewicht en obesitas kwam wel zeer frequent voor in de studiepopulatie (80 %). De patiënten hadden ook weinig onderliggend structureel hartlijden, zoals blijkt uit de keuze van antiaritmica en echocardiografische parameters. Ze wees ook op het feit dat de lage incidenties het gevolg kunnen zijn van een zeer goede naleving van de huidige richtlijnen (90 % van de patiënten stond onder anticoagulatie en er was een sterke nadruk op controle van de risicofactoren en comorbiditeiten). Bovendien was er een meer gedreven opvolging in de studiearm van de vroegeritmecontrolestrategie: patiënten stuurden tweemaal per week, en meer wanneer er symptomen optraden, een ecg door en indien afwijkend werd er een vervroegde klinische herevaluatie voorzien (al triggerden 300 000 afgenomen ecg's slechts 200 vervroegde consultaties). De goede resultaten zouden dan ook in meer of mindere mate kunnen verklaard worden door een meer holistische gestructureerde opvolging in plaats van dat ze volledig te wijten zijn aan de vroegeritmecontrolestrategie. Zij nuanceerde dan ook de resultaten van de studie en besloot dat een vroegeritmecontrolestrategie in combinatie met gestructureerde follow-up bij patiënten met kort bestaande voorkamerfibrillatie zorgt voor een beter resultaat. De exacte rol van vroegeritmecontrolestrategie op het geobserveerde verschil in incidenties is echter nog onduidelijk. Wel toonde de EAST-AFNET 4-studie aan dat een vroegeritmecontrolestrategie in combinatie met gestructureerde follow-up bij patiënten met kort bestaande voorkamerfibrillatie veilig is, alleszins bij patiënten met geen tot matig onderliggend structureel hartlijden.
Referenties
- Kirchhof, P. et al. Early Rhythm-Control Therapy in Patients with Atrial Fibrillation. N Engl J Med, 2020, 383 (14), 1305-1316.
- Packer, D. et al. Effect of Catheter Ablation vs Antiarrhythmic Drug Therapy on Mortality, Stroke, Bleeding, and Cardiac Arrest Among Patients With Atrial Fibrillation. JAMA, 2019, 321 (13), 1261.
- Wyse, D.G. et al. A Comparison of Rate Control and Rhythm Control in Patients with Atrial Fibrillation. N Engl J Med, 2020, 347 (23), 1825-1833.
- Van Gelder, I.C. et al. A Comparison of Rate Control and Rhythm Control in Patients with Recurrent Persistent Atrial Fibrillation. N Engl J Med, 2002, 347 (23), 1834-1840.
Aucun élément du site web ne peut être reproduit, modifié, diffusé, vendu, publié ou utilisé à des fins commerciales sans autorisation écrite préalable de l’éditeur. Il est également interdit de sauvegarder cette information par voie électronique ou de l’utiliser à des fins illégales.