« La cardiologie, a lifetime journey … », écrivait le président de la Société belge de Cardiologie dans son éditorial du numéro de juin de ce périodique.1 Plutôt que d'être des « réparateurs » qui interviennent mécaniquement, les cardiologues doivent davantage prêter attention à la prévention et à la prise en charge à vie des maladies cardiovasculaires sous-jacentes. À l'avenir, un certain nombre de nouveaux développements (cardiogénétique, intelligence artificielle, médicaments modificateurs de la maladie ...) permettront certainement une approche plus efficace des maladies cardiovasculaires tout au long de la vie, tant sur le plan préventif que curatif.
C'est déjà le cas pour un certain nombre d'affections : les maladies coronariennes ischémiques peuvent déjà être prises en charge plus efficacement - tant d'un point de vue préventif que curatif - grâce à une évaluation affinée du profil de risque, à un diagnostic non invasif plus précis et à un traitement médical optimal de l'athérosclérose coronaire, ainsi qu'à des techniques de revascularisation plus efficaces via un abord vasculaire de moins en moins invasif.
Les résultats de grandes études cliniques randomisées indiquent que le traitement médical est de plus en plus efficace pour prévenir les complications cliniques de l'athérosclérose coronaire, de sorte que le bénéfice pronostique des interventions de revascularisation est de moins en moins clair, surtout dans la prise en charge de l'angor stable chronique. Les indications actuelles d'une revascularisation coronaire par pontage chez les patients souffrant d'un syndrome coronaire chronique reposent sur les résultats d'études cliniques réalisées dans les années 70 et 80, à une époque où les médicaments antithrombotiques puissants et les statines n'étaient pas encore disponibles (figure 1A). Cependant, plusieurs études randomisées (COURAGE, BARI-2D et, plus récemment, ISCHEMIA3) comparant le traitement médical à la revascularisation de routine n'ont plus montré de différences significatives sur le plan du résultat clinique (figure 1B). Dans une récente méta-analyse de 14 études portant sur 14 877 patients, une revascularisation de routine n'a été associée à aucun bénéfice en termes de survie, mais bien à une diminution des symptômes d'angor, à un risque moindre d'angor instable ou d'infarctus myocardique aigu, toutefois avec une incidence accrue d'infarctus myocardiques périprocéduraux.4
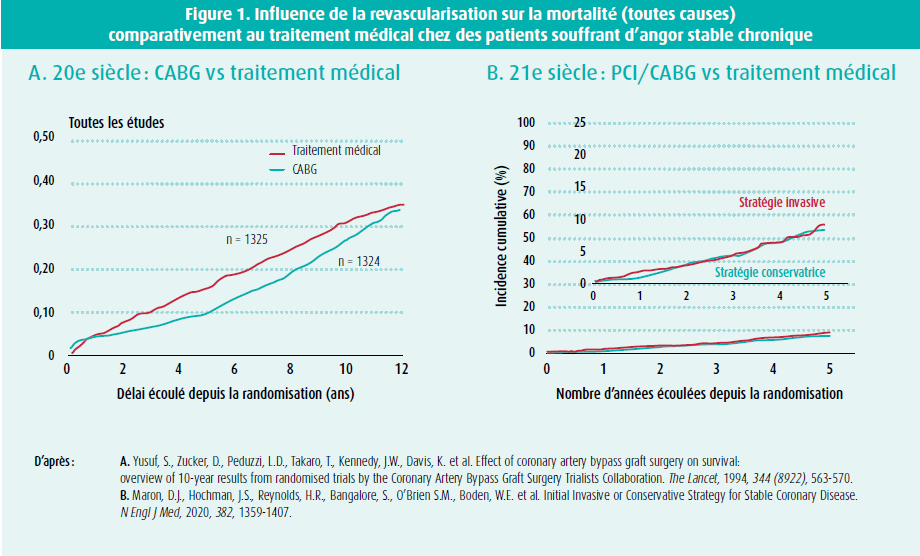
Outre l'utilité thérapeutique d'une revascularisation de routine, ces études remettent également en question l'importance de la détection de l'ischémie myocardique. Dans l'étude ISCHEMIA, la présence d'une ischémie modérée ou sévère n'était pas associée à une augmentation significative du risque de décès au cours d'un suivi de 4 ans5 (figure 2A). Le risque de décès ou d'infarctus myocardique aigu était totalement déterminé par la sévérité et l'étendue de la maladie vasculaire athéroscléreuse coronaire. Il semble que ce ne soit pas l'ischémie mais bien la plaque coronaire qui détermine le pronostic des patients souffrant d'une coronaropathie chronique stable. Dans un éditorial annexe, on affirme que la détection et l'évaluation de l'ischémie, qui représente pourtant l'essentiel des consultations de cardiologie, n'est qu'une méthode d'examen suboptimale pour la détermination de la sévérité de la maladie coronarienne chez les patients souffrant d'angor stable.6 L'imagerie anatomique, de préférence par angioscanner coronaire, constitue l'examen de choix, en raison de la supériorité des informations diagnostiques et de la stratification du risque. Les tests d'ischémie restent importants, mais uniquement pour objectiver les symptômes et dans les cas où il existe une incertitude anatomique sur la sévérité de la sténose.
En revanche, l'importance traditionnelle de l'ischémie myocardique a bien été confirmée par une nouvelle méta-analyse d'études observationnelles.7 Comme précédemment, on a observé une diminution progressive de la survie parallèlement à l'augmentation de la sévérité de l'ischémie chez les patients qui ne recevaient qu'un traitement médical. Une revascularisation précoce entraînait une amélioration significative du pronostic, surtout chez les patients présentant des symptômes angoreux typiques, une ischémie sévère (figure 2B) et une diminution de la fonction ventriculaire gauche systolique (fraction d'éjection < 45 %). L'importante discordance entre les études observationnelles (significative) et les études randomisées (non significative) sur le plan de l'importance de l'ischémie myocardique inductible peut éventuellement s'expliquer par un certain « parti pris » (biais) dans l'inclusion des patients.8 Il est possible que les études randomisées aient surtout inclus des patients à faible risque, et que les patients à haut risque aient immédiatement été orientés en vue d'un diagnostic invasif et d'une revascularisation (biais de sélection). D'autre part, on peut s'attendre à ce que la prévalence des patients à haut risque soit plus élevée dans les études observationnelles, car les patients n'y ont été inclus qu'après le diagnostic, la stratification du risque et le traitement (biais d'inclusion).
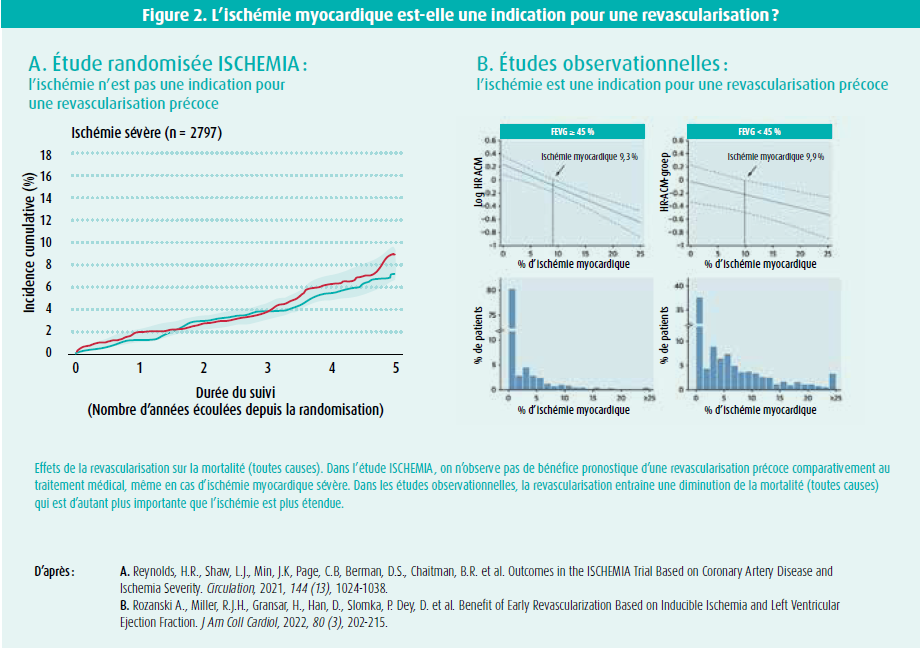
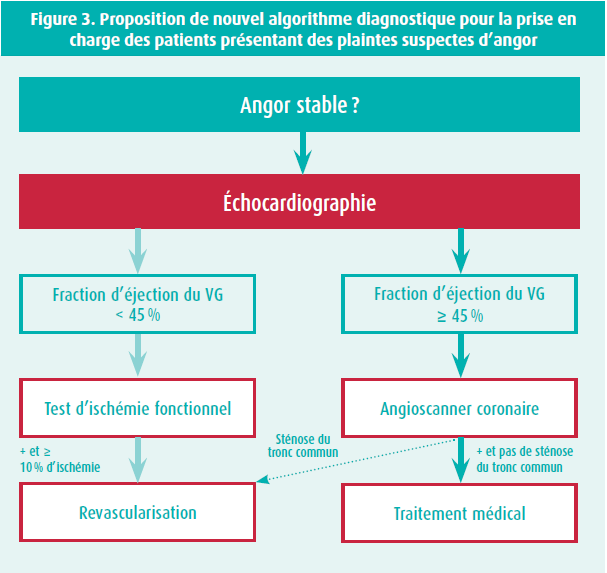
Par ailleurs, les études observationnelles indiquent que la fréquence de l'ischémie myocardique inductible modérée ou sévère est très faible dans le groupe de patients ayant une fraction d'éjection ≥ 45 % (la grande majorité des patients), mais élevée dans le groupe beaucoup plus restreint de patients ayant une fraction d'éjection réduite (< 45 %). Cette observation a des implications importantes pour l'utilisation optimale des tests fonctionnels pour la détection et l'évaluation de l'ischémie myocardique inductible, et explique également la discordance avec les études cliniques randomisées dont les patients ayant une fraction d'éjection réduite étaient le plus souvent exclus. Les tests d'ischémie fonctionnels sont les plus utiles pour le petit groupe de patients présentant des symptômes angoreux typiques et une fraction d'éjection réduite, tandis qu'une évaluation anatomique via la détermination du score calcique coronaire ou un angioscanner coronaire en première ligne constitue la stratégie diagnostique la plus efficace pour le groupe prédominant de patients présentant des symptômes plutôt atypiques et une fraction d'éjection normale. D'après les résultats de l'étude ISCHEMIA, ce dernier groupe peut dans un premier temps être traité de manière conservatrice avec un traitement médical optimal, tandis que le premier groupe - d'après les résultats des études observationnelles - peut tirer des bénéfices d'une orientation rapide vers une revascularisation précoce, surtout en cas d'ischémie myocardique inductible sévère et de symptômes graves sous traitement médical (figure 3).
Références
- De Pauw, M. Cardiologie: a lifetime journey. Journal Cardiol, 2022, 34 (4), 3-4.
- Yusuf, S., Zucker, D., Passamani, E., Peduzzi P, Takaro, T., Fisher, L.D. et al. Effect of coronary artery bypass graft surgery on survival: overview of 10-year results from randomised trials by the Coronary Artery Bypass Graft Surgery Trialists Collaboration. The Lancet, 1994, 344 (8922), 563-570.
- Maron, D.J., Hochman, J.S., Reynolds, H.R., Bangalore, S., O'Brien, S.M., Boden, W.E. et al. Initial Invasive or Conservative Strategy for Stable Coronary Disease. N Engl J Med, 2020, 382 (15), 1395-1407.
- Bangalore, S., Maron David, J., Stone Gregg, W., Hochman Judith, S. Routine Revascularization Versus Initial Medical Therapy for Stable Ischemic Heart Disease. Circulation, 2020, 142 (9), 841-857.
- Reynolds, H.R., Shaw, L.J., Min, J.K., Page, C.B., Berman, D.S. Chaitman, B.R. et al. Outcomes in the ISCHEMIA Trial Based on Coronary Artery Disease and Ischemia Severity. Circulation, 2021, 144 (13), 1024-1038.
- Newby, D.E., Williams, M.C., Dweck, M.R. Forget Ischemia: It's All About the Plaque. Circulation, 2021, 144 (13), 1039-1041.
- Rozanski, A., Miller, R.J.H., Gransar, H., Han, D., Slomka, P., Dey, D. et al. Benefit of Early Revascularization Based on Inducible Ischemia and Left Ventricular Ejection Fraction. J Am Coll Cardiol, 2022, 80 (3), 202-215.
- Al-Mallah, M.H., Dilsizian, V. The Impact of Revascularization on Mortality: A Debate on Patient Selection Bias vs Entry Bias. J Am Coll Cardiol, 2022, 80 (3), 216-218.
Niets van de website mag gebruikt worden voor reproductie, aanpassing, verspreiding, verkoop, publicatie of commerciële doeleinden zonder voorafgaande schriftelijke toestemming van de uitgever. Het is ook verboden om deze informatie elektronisch op te slaan of te gebruiken voor onwettige doeleinden.