Symposiumverslag van het BHRM
Op de 14de editie van de Belgian Heart Rhythm Meeting werden de resultaten van linkerbundeltakpacing in het UZ Gent voorgesteld. De ervaring met deze nieuwe techniek van conductiesysteempacing werd vergeleken met hisbundelpacing. De presentatie werd bekroond met de Belgian Heart Rhythm Association-Mylan award voor beste abstract.Het concept linkerbundeltakpacing
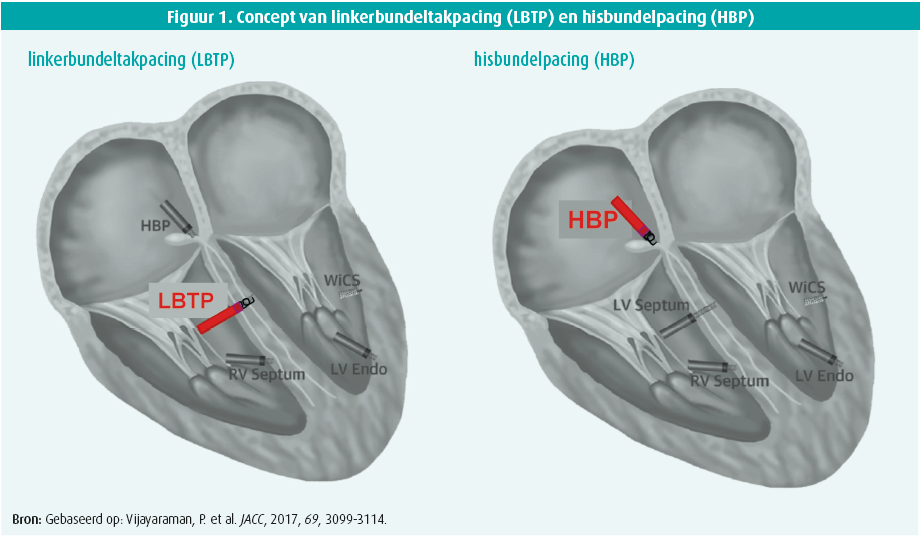
Linkerbundeltakpacing (LBTP, Engels: Left bundle branch area pacing) is een vrij recente en nieuwe pacingmodaliteit waarbij men de elektrische stimulus van de pacemaker aflevert in de directe nabijheid van de linkerbundeltak.1, 2 Ten opzichte van hisbundelpacing (HBP) stimuleert men bij deze techniek het cardiale geleidingssysteem distaler, ter hoogte van de linkerbundeltak (figuur 1). Door te stimuleren aan de linkerzijde van het septum, in de buurt van de linkerbundeltak, bereikt men een snelle en homogene activatie van het linkerventrikel en vermijdt men het ontstaan van ventriculaire dyssynchronie tijdens pacing.3, 4 Pacinggeïnduceerde dyssynchronie is een belangrijk nadeel van apicale rechterventrikelpacing en kan leiden tot pacinggeïnduceerd hartfalen.5-7 Bij patiënten met hartfalen en linkerbundeltakblok (LBTB) kan LBTP leiden tot elektrische en mechanische resynchronisatie met herstel van de ejectiefractie.8 Een recente studie toonde aan dat het resynchroniserend potentieel van LBTP groter kan zijn dan dat van klassieke cardiale resynchronisatietherapie met biventriculaire pacing.9 Dit wordt verklaard doordat men bij LBTP een directe captuur van het geleidingssysteem van het hart beoogt, wat leidt tot een meer fysiologische activatie en contractie van het myocard ten opzichte van directe myocardiale captuur (zoals het geval is bij biventriculaire pacing).
Implantatietechniek van linkerbundeltakpacing
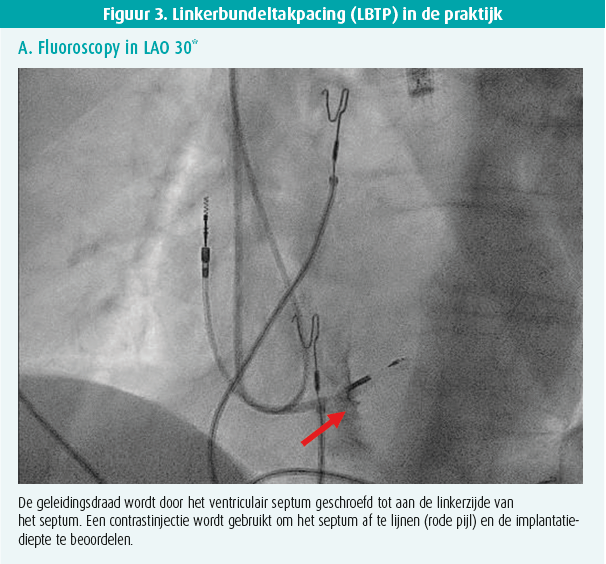
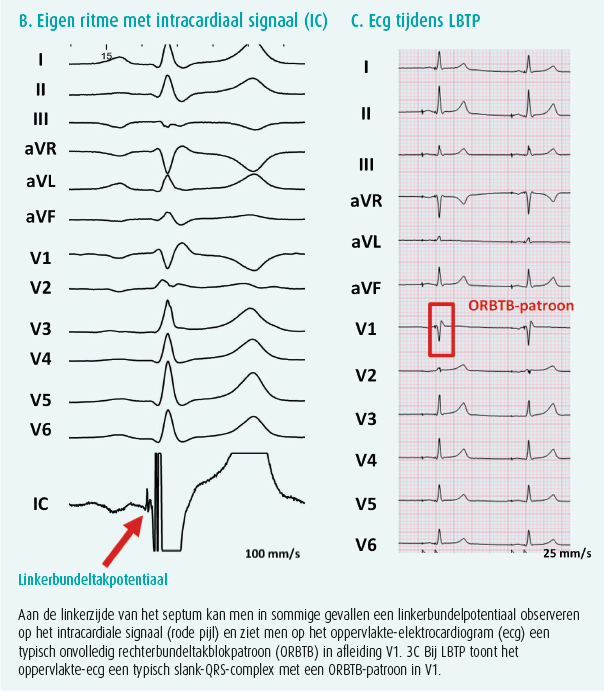
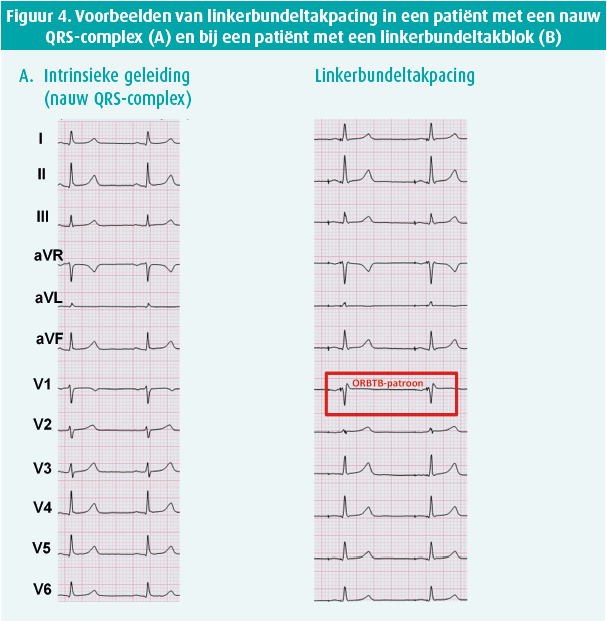
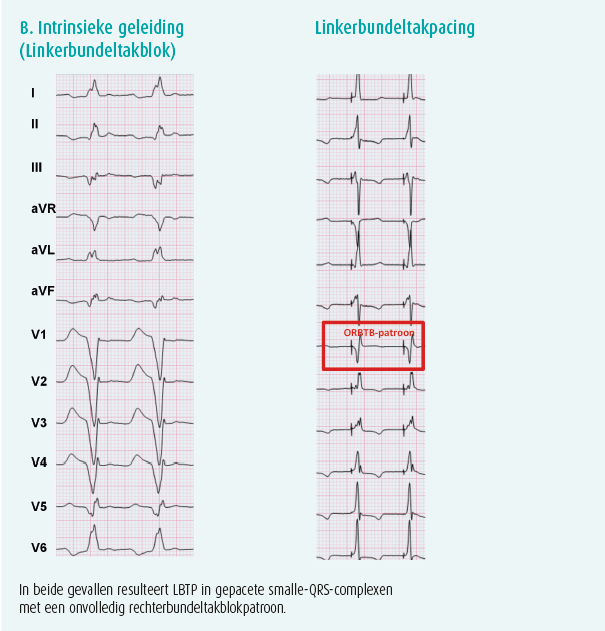
De implantatietechniek bij LBTP is sterk vergelijkbaar met een klassieke implantatie waarbij de ventriculaire geleidingsdraad in de rechterventrikelapex wordt geplaatst. Dezelfde pacemakergenerators en geleidingsdraden (Engels: leads) die gebruikt worden bij rechterventrikelpacing kunnen ook gebruikt worden voor LBTP. Zowel geleidingsdraden met vaste als uitschuifbare schroeven komen in aanmerking (figuur 2). Om de geleidingsdraad correct op het septum te positioneren, wordt gebruik gemaakt van een voorgevormde lange sheath. Deze speciaal ontwikkelde sheath heeft een dubbele curve waarbij de primaire curve de geleidingsdraad tot aan de septale zijde van het rechterventrikel laat reiken en de secundaire curve ervoor zorgt dat de geleidingsdraad loodrecht op het septum gepositioneerd wordt. Wanneer de sheath met de geleidingsdraad aan de rechterzijde van het septum correct gepositioneerd is, wordt de geleidingsdraad ingeschroefd in het interventriculaire septum. Hierbij wordt de geleidingsdraad in zijn geheel door het septum geschroefd tot aan de linker zijde waar de linkerbundeltak loopt (figuur 1). Dit inschroeven gebeurt onder constante monitoring van de unipolaire impedantie op de lead tip, het observeren van veranderingen in QRS-morfologie tijdens pacing en het gebruik van contrast om de implantatiediepte te evalueren (figuur 3A). Naarmate men de geleidingsdraad dieper in het septum schroeft, ziet men tijdens de pacing het ontstaan van een slank-QRS-complex met een onvolledig rechterbundeltakblokpatroon in afleiding V1 (figuur 3B en 3C). In sommige gevallen observeert men op die plaats een linkerbundelpotentiaal op het intracardiale signaal van de geleidingsdraad (figuur 3B). Door het pacen aan de linkerzijde van het interventriculaire septum, in de rechtstreekse nabijheid van de linkerbundeltak, bereikt men zeer slanke-QRS-complexen zowel in patiënten met een nauw QRS-complex als bij patiënten met een LBTB (figuur 4).

Linkerbundeltakpacing versus hisbundelpacing
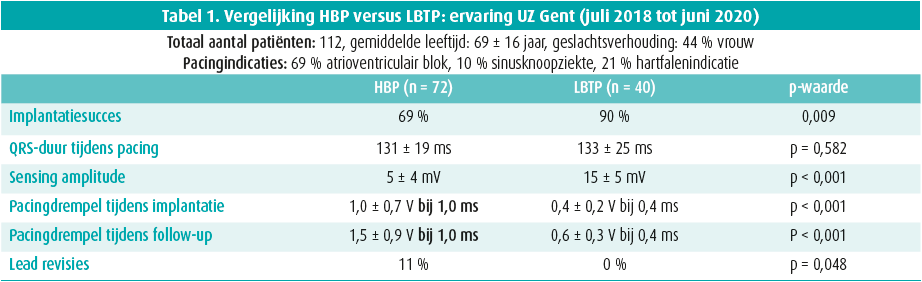
Zowel LBTP als HBP maken gebruik van het cardiale conductiesysteem als pacingdoelwit (figuur 1). Bij LBTP stimuleert men het geleidingsysteem van het hart ter hoogte van de linkerbundeltak, daar waar HBP rechtstreekse activatie van de hisbundel beoogt. Door het stimuleren van de linkerbundel krijgt men bij LBTP een typisch onvolledig rechterbundeltakblokpatroon op het oppervlakte-ecg, daar waar HBP een exacte kopie van het intrinsieke QRS kan bereiken, aangezien men het volledige conductiesysteem capteert. Beide technieken resulteren echter in smalle-QRS-complexen tijdens pacing, wat bevestigt dat de ventriculaire activatie vrij snel en homogeen (en dus fysiologisch) verloopt. De ervaring met LBTP in het UZ Gent toont bovendien een aantal niet te miskennen voordelen van LBTP aan tegenover HBP (tabel 1). Het grootste voordeel van LBTP is dat de pacingdrempels laag zijn en stabiel blijven tijdens follow-up. HBP heeft als nadeel dat de pacingdrempels bij implantatie vaak erg hoog zijn en bij een significant aantal patiënten kunnen oplopen tijdens de follow-up5, 10, 11. Deze stijging in HBP-drempels is een van de belangrijkste redenen waarom HBP geassocieerd is met een hoog percentage leadrevisies (tot wel 10 %)5, 10, 11. Daarnaast resulteert LBTP in hogere amplitudes van het intracardiale ventriculaire signaal in vergelijking met HBP. Daardoor zijn problemen met sensing van het intracardiale signaal minder prevalent dan bij HBP. Bovendien wordt bij LBTP de geleidingsdraad verder weg van het atrium ingeschroefd waardoor er minder risico is op atriale oversensing.
Toekomstperspectief van linkerbundeltakpacing
LBTP lijkt fysiologische pacing te bieden zonder de nadelen en obstakels van HBP. Dit zorgt dat LBTP vrij vlot zijn weg naar de klinische praktijk vindt en de eerste Belgische centra passen deze techniek al toe. De huidige wetenschappelijk evidentie toont aan dat LBTP pacing-geïnduceerde dyssynchronie kan vermijden en een groot resynchroniserend potentieel heeft bij patiënten met hart falen. Deze data zijn echter afkomstig van klinische, niet-gerandomiseerde studies. Het voordeel en de waarde van LBTP, zowel bij patiënten met een bradycardiegerelateerde pacingindicatie als bij patiënten met een resynchronisatie-indicatie moet nog bevestigd worden in gerandomiseerde studies, die idealiter de vergelijking maken ten opzichte van rechter ventrikelpacing, biventriculaire pacing en optimale medische behandeling. De eerste gerandomiseerde studies zijn al gestart en includeren volop patiënten12.
Daarnaast zijn er nog een aantal onbeantwoorde vragen omtrent LBTP: biedt LBTP even goede fysiologische pacing als HBP bij mensen zonder intraventriculaire conductievertraging of is er mogelijk een nadelig effect van de vertraagde rechterventrikelactivatie bij LBTP (zoals men kan afleiden uit het onvolledig rechterbundeltakblok tijdens LBTP)? Bovendien is er geen consensus of directe stimulatie van de linkerbundeltak zelf noodzakelijk is, of dat men ook fysiologische pacing kan bereiken door te pacen aan de linkerzijde van het septum (zogenaamde septale linkerventrikelpacing). Andere onbeantwoorde vragen op dit moment zijn: hoeveel verwachte pacingnood heeft een patiënt nodig om voordeel te halen uit LBTP? Wat is het effect op de septale contractie wanneer een geleidingsdraad diep in het interventriculaire septum wordt geschroefd? Kan een defecte lead bij LBTP veilig geëxtraheerd worden? Hoewel de toekomst positief oogt voor LBTP, zijn er nog een aantal vragen die in de nabije toekomst beantwoord moeten worden.
Referenties
- Huang, W., Su L., Wu, S. et al. A Novel Pacing Strategy With Low and Stable Output: Pacing the Left Bundle Branch Immediately Beyond the Conduction Block. Can J Cardiol J, 2017, 33 (1736), 1731-1733.
- Vijayaraman, P., Subzposh, F.A., Naperkowski, A. et al. Prospective evaluation of feasibility, electrophysiologic and echocardiographic characteristics of left bundle branch area pacing. Heart Rhythm, 2019, 16, 1774-1782.
- Mafi-Rad, M., Luermans, J.G., Blaauw, Y. et al. Feasibility and Acute Hemodynamic Effect of Left Ventricular Septal Pacing by Transvenous Approach Through the Interventricular Septum. Circ Arrhythm Electrophysiol, 2016, 9 (3), 003344.
- Rademakers, L.M., van Hunnik, A., Kuiper, M. et al. A Possible Role for Pacing the Left Ventricular Septum in Cardiac Resynchronization Therapy. JACC Clin Electrophysiol, 2016, 2, 413-422.
- Vijayaraman, P., Naperkowski, A., Subzposh, F.A. et al. Permanent His-bundle pacing: Long-term lead performance and clinical outcomes. Heart Rhythm, 2018, 15, 696-702.
- Khurshid, S., Epstein, A.E., Verdino, R.J. et al. Incidence and predictors of right ventricular pacing-induced cardiomyopathy. Heart Rhythm, 2014, 11, 1619-1625.
- Zhang, X.H., Chen, H., Siu, C.W. et al. Newonset heart failure after permanent right ventricular apical pacing in patients with acquired high-grade atrioventricular block and normal left ventricular function. J Cardiovasc Electrophysiol, 2008, 19, 136-141.
- Huang, W., Wu, S., Vijayaraman, P. et al. Cardiac Resynchronization Therapy in Patients With Nonischemic Cardiomyopathy Using Left Bundle Branch Pacing. JACC Clin Electrophysiol, 2020, 6, 849-858.
- Salden, F., Luermans, J., Westra, S.W. et al. Short-Term Hemodynamic and Electrophysiological Effects of Cardiac Resynchronization by Left Ventricular Septal Pacing. J Am Coll Cardiol, 2020, 75, 347-359.
- Keene, D., Arnold, A.D., Jastrzebski, M. et al. His bundle pacing, learning curve, procedure characteristics, safety, and feasibility: Insights from a large international observational study. J Cardiovasc Electrophysiol, 2019, 30, 1984-1993.
- Zanon, F., Abdelrahman, M., Marcantoni, L. et al. Long term performance and safety of His bundle pacing: A multicenter experience. J Cardiovasc Electrophysiol, 2019, 30, 1594- 1601.
- Cheng, L., Zhang, J., Wang, Z. et al. Efficacy and safety of left bundle branch area pacing versus biventricular pacing in heart failure patients with left bundle branch block: study protocol for a randomised controlled trial. BMJ Open, 2020, 10, e036972.
Niets van de website mag gebruikt worden voor reproductie, aanpassing, verspreiding, verkoop, publicatie of commerciële doeleinden zonder voorafgaande schriftelijke toestemming van de uitgever. Het is ook verboden om deze informatie elektronisch op te slaan of te gebruiken voor onwettige doeleinden.