Inleiding
De klinische presentatie en het 12-afleidingenelektrocardiogram (ecg) bij een takotsubocardiomyopathie doen vaak denken aan een ST-elevatiemyocardinfarct (STEMI) van de voorwand.
Toch is het onderscheid tussen beide entiteiten zeer belangrijk, vooral tijdens de acute fase, om vanaf de opname meteen een correcte behandeling te kunnen starten en eventueel dringend een coronariografie met een primaire PCI (percutane coronaire interventie) uit te voeren.
De diagnostische criteria van een takotsubocardiomyopathie zijn nieuwe, reversibele ecg-afwijkingen (ST-segmentelevatie, daling van het ST-segment, linkerbundeltakblok, omgekeerde T-toppen en/ of verlenging van het QT-interval) tijdens de acute fase (3 maanden).1-2
Deze casus illustreert de diagnostische problemen die kunnen rijzen bij een takotsubocardiomyopathie met een opmerkelijk ecg. We beschrijven de ecg-criteria waarmee een takotsubocardiomyopathie kan worden onderscheiden van een voorwandinfarct.
Klinische casus
Mevrouw V, 51 jaar, mager (52 kg voor 163 cm), werd op de intensive care opgenomen wegens hypotensie (80/60 mmHg), tachycardie (132/min.) en verminderd bewustzijn. Een dag eerder was ze op de dienst urologie opgenomen wegens een urinaire sepsis door obstructie door een koraalsteen, met een acute verergering van de chronische nierinsufficiëntie. Er werd meteen een dubbele J-sonde geplaatst voor desobstructie en empirisch werd ceftriaxon i.v. gestart.
Medisch-chirurgische voorgeschiedenis: ziekte van Crohn gediagnosticeerd in 1987, waarvoor herhaalde resecties van het ileum en een ileostomie, en nefrectomie rechts in 1998 wegens een grote steen.
Bij opname op de Intensieve zorgen was de patiënte stuporeus (Glasgow 13/15) zonder lateralisatieverschijnselen en vertoonde ze een cardiogene shock met polypneu, perifere tekenen van een laag hartdebiet, sinustachycardie en hypotensie.
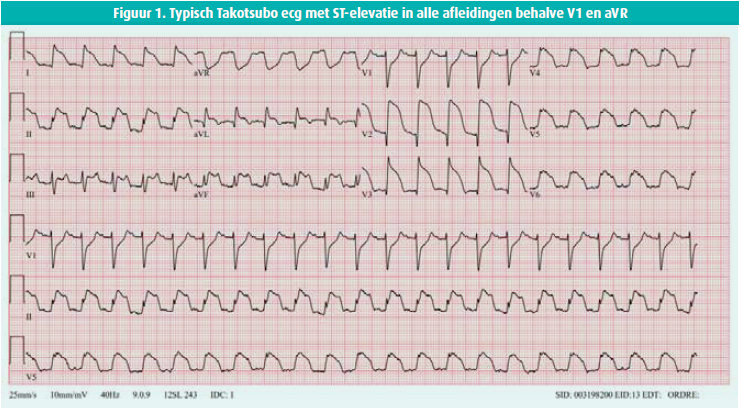
Het ecg toonde een sinusritme (132/min.) en een ST-segmentoptrekking in alle afleidingen, behalve in V1 en aVR (figuur 1).
Laboratoriumonderzoek: elektrolytenstoornissen, in casu hyponatriëmie en hypocalciëmie, een normaal serumkalium, een gecompenseerde metabole acidose, stijging van het serumcreatinine van 8,4 naar 11 mg/dl (normaal < 0,9 mg/dl), dat na een week stabiel bleef op 3,5 mg/dl.
Het serumtroponine bereikte een piek van 2500 pg/ml (normaal < 14 pg/ml).
Een dringende coronariografie toonde geen significant letsel van de kransslagaders. Gezien de nierinsufficiëntie werd geen ventriculografie uitgevoerd.
Nog diezelfde dag werd een echocardiografie uitgevoerd. Die bevestigt de diagnose van takotsubocardiomyopathie: ernstige hypokinesie apicaal en LVEF van 20 %.
De klinische evolutie was gunstig met een ondersteunende behandeling en levosimendan. De patiënte heeft geen amine hoeven te krijgen (wat trouwens ook niet aan te raden was). De nierfunctie is verbeterd en de diurese is weer normaal geworden. Op dag 4 was het ecg normaal geworden. Op dag 6 was de hartfrequentie volledig normaal bij echocardiografie. De patiënte kon naar huis en wordt verder gevolgd door de nefrologen.
Discussie
Takotsubocardiomyopathie is een ziektebeeld dat voor het eerst is beschreven in Japan en dat vooral voorkomt bij vrouwen van gemiddeld 60-70 jaar. De frequentie bedraagt ongeveer 1/36 000 in de algemene bevolking.2 Het klinische beeld bestaat klassiek uit typische pijn in de borstkas, soms tekenen van linkerhartdecompensatie en in de zwaarste gevallen een beeld van hemodynamische shock. Het syndroom treedt typisch op na een intense emotionele of lichamelijke schok. We hebben deze casus, opgetreden na een epilepsieaanval, al beschreven in dit tijdschrift.3 Een takotsubocardiomyopathie kan ook een syncope en zelfs plotselinge dood veroorzaken.4-5
Bloedonderzoek toont altijd verhoogde hartenzymes, maar de stijging is vaak licht tot matig in vergelijking met een STEMI.3-4
Een echocardiografie en meer nog een ventriculografie tonen een ballonvormig linkerventrikel, apicaal in de klassieke vormen, maar soms ook van de mediane en basale segmenten. Aanvankelijk daalt de LVEF vaak meer dan bij een infarct, maar meestal wordt de LVEF weer normaal. 6
Het ecg bij een takotsubocardiomyopathie in vergelijking met een voorwandinfarct kan als volgt worden samengevat: minder sterke, maar diffuse stijging van het ST-segment, geen spiegelbeeld in de onderwand, vaak een Q-golf en een verlengd QT-interval. De elektrocardiografische afwijkingen variëren met de tijd en verdwijnen typisch na enkele dagen tot weken.7-9 De ecg-veranderingen hangen af van verschillende variabelen, waaronder het type ballonvorming van het LV, aantasting van het RV, de tijd tussen de symptomen en het ecg, de aanwezigheid van myocardoedeem en het percentage herstel van de myocardfunctie.
Het ecg bij een takotsubocardiomyopathie toont vaker een ST-segmentelevatie over de onderwand (II, III, aVF) en de afleidingen I en -aVR en minder vaak in de afleidingen aVL en V1 dan bij een voorwandinfarct.7-9
In de studie van Toshiaki in 2010 kon het onderscheid tussen een takotsubocardiomyopathie en een voorwandinfarct vooral worden gemaakt op grond van een combinatie van een ST-segmentoptrekking in -aVR (dus een ST-segmentdaling in aVR) en geen ST-segmentelevatie in V1 (sensitiviteit 91 %, specificiteit 96 % en positieve voorspellende waarde 95 %). De specificiteit van de afleiding -aVR heeft te maken met het feit dat ze ter hoogte van het apicale en het inferolaterale myocard ligt, en de perfusie via de linker anterior descendens breidt zich gewoonlijk niet uit tot die zones.7
Antonio Frangieh en zijn InterTAKmedewerkers hebben in 2016 een studie gepubliceerd waarin ze het ecg van 200 patiënten met een takotsubocardiomyopathie en 200 patiënten met een myocardinfarct (STEMI en NSTEMI) hebben geanalyseerd. Net zoals in de vorige studie was een ST-segmentelevatie in afleiding -aVR kenmerkend voor een takotsubocardiomyopathie (sensitiviteit 43 %, specificiteit 95 % en positieve voorspellende waarde 91 %). De specificiteit van een ST-segmentelevatie in -aVR én over de onderwand was 98 % en de positieve voorspellende waarde 89 %. In combinatie met een ST-segmentoptrekking in de anteroseptale afleidingen was dat respectievelijk 100 % en 100 %.9 Bij vergelijking met een NSTEMI had een omgekeerde T-top in de afleidingen I, aVL en V5-V6 een specificiteit van 97% en een positieve voorspellende waarde van 83%. Een ST-segmentoptrekking in -aVL in combinatie met een negatieve T-top in onverschillig welke afleiding wees ook specifiek op een takotsubocardiomyopathie: specificiteit 100 % en positieve voorspellende waarde 100 %.9
Tabel 1 toont de diagnostische criteria van takotsubocardiomyopathie en een STEMI of NSTEMI met ongeveer 95 % specificiteit.

De diagnostische waarde van die criteria is zeer belangrijk, zeker als het ecg wordt afgenomen in de acute fase (idealiter binnen zes uur). De verschillende afwijkingen evolueren immers snel, wat toe te schrijven is aan de complexe pathofysiologie van een takotsubocardiomyopathie met o.a. diffuse spasmen van de microcirculatie en de toxische effecten van de hoge serumspiegels van catecholamines op de cardiomyocyten.8, 10-11
Onze patiënte vertoonde een opmerkelijk ecg, dat achteraf gezien echter kenmerkend was. Gezien de twijfel hebben we een diagnostische coronariografie uitgevoerd. Een CT-scan van de kransslagaders zou ons hetzelfde resultaat hebben gegeven.
Het is erg belangrijk om de diagnose snel te stellen. Die bepaalt immers de behandeling en de bewaking (risico op trombusvorming in het hart, torsade de pointes, ruptuur van het LV, plotselinge dood door ventrikelfibrillatie …).1-2, 5 Bij wijze van voorbeeld: het risico op een drukgradiënt in het LV en de kinetische afwijkingen van de apex kunnen een dynamische obstructie van het uitstroomkanaal van het LV veroorzaken. Toediening van vasopressoramines op de intensive care is dan gecontra-indiceerd. Levosimendan kan wel nuttig zijn.12-13 Ook wordt het best geen dobutamine of dopamine toegediend, gezien de catecholaminerge stress die ten grondslag ligt aan het syndroom.1, 10
Conclusie
Bij patiënten met een takotsubocardiomyopathie wordt meestal dringend een coronariografie uitgevoerd wegens vermoeden van STEMI. Bij coronariografie wordt echter geen 'culprit'-letsel van de kransslagaders gezien en de ventriculografie toont een typisch beeld. Een echocardiografie is diagnostisch zeer belangrijk.
In sommige gevallen, zoals bij deze patiënte, zou een grondige analyse van het ecg echter kunnen helpen om het onderscheid te maken met een STEMI van de voorwand, zodat bij een aantal patiënten kan worden afgezien van een invasieve en nefrotoxische procedure.
Referenties
- Lion, A.R., Bossone, E., Schneider, B., et al. Current state of knowledge on Takotsubo syndrome: a position statement from the task force on Takotsubo syndrome of the Heart Failure Association of the European Society of Cardiology, Eur J Heart Fail, 2016, 18 (1), 8-27.
- Templin, C., Ghadri, J.R., Diekmann, J. et al. Clinical Features and Outcomes of Takotsubo (Stress) Cardiomyopathy. N Engl J Med, 2015, 373 (10), 929-938.
- Timmery, E., de Meester, A. Syndrome de Tako-Tsubo diagnostiqué après une crise d'épilepsie: à propos d'un cas clinique. J Cardiol, 2018, 31, 31-35.
- Ghadri, J.R. et al. International Expert Consensus Document on Takotsubo Syndrome (Part I): Clinical Characteristics, Diagnostic Criteria, and Pathophysiology, Eur Heart J, 2018, 39 (22), 2032-2046.
- Laruelle, M., Seront, B., Marcovitch, O., Leistedt, C., De Cuyper, A., de Meester, A. La cardiomyopathie de Tako-Tsubo, … une cause méconnue de mort subite. Revue clinique en 2011. J Cardiol, 2011, 23, 439-445.
- Citro, R., Lyon, A.R., Meimoun, P. et al. Standard and advanced echocardiography in Takotsubo (stress) cardiomyopathy: clinical and prognostic implications. J Am Soc Echocardiogr, 2015, 28 (1), 57-74.
- Toshiaki, E., Kiyoshi, H., Satoshi, M. et al. Simple and Accurate Electrocardiographic Criteria to Differentiate Takotsubo Cardiomyopathy From Anterior Acute Myocardial Infarction. J Am Coll Cardiol, 2010, 55, 2514-2517.
- Ghadri, J.R., Wittstein, I.S., Prasad, A. et al. International Expert Consensus Document on Takotsubo Syndrome (Part II): Diagnostic Workup, Outcome, and Management. Eur Heart J, 2018, 39, 2047-2062.
- Frangieh, A.H., Obeid, S., Ghadri, J.R., Imori, Y., D'Ascenzo, F., Kovac, M., Ruschitzka, F. et al. Inter TAKC. ECG criteria to differentiate between Takotsubo (Stress) cardiomyopathy and myocardial infarction. J Am Heart Assoc, 2016, 5, e003418.
- Amin, H.Z., Amin, L.Z., Pradipta, A. Takotsubo Cardiomyopathy: A Brief Review. J Med Life, 2020, 13 (1), 3-7.
- Munyentwali, H., de Meester, A. Cardiomyopathie de Tako-Tsubo: cas clinique « iatrogène » et revue de la littérature. Louvain Med, 2009, 128, 177-181.
- Cholley, B., Levy, B., Fellahi, J.L., et al. Levosimendan in the light of the results of the recent randomized controlled trials: an expert opinion paper. Crit Care, 2019, 23 (1), 385.
- Richard, C. Takotsubo Syndrome (TTS). Médecine Intensive Réanimation, 2020, 29, 65-74.
Niets van de website mag gebruikt worden voor reproductie, aanpassing, verspreiding, verkoop, publicatie of commerciële doeleinden zonder voorafgaande schriftelijke toestemming van de uitgever. Het is ook verboden om deze informatie elektronisch op te slaan of te gebruiken voor onwettige doeleinden.