Cardiale resynchronisatietherapie (CRT) is een van de hoekstenen van de behandeling van symptomatisch hartfalen met verminderde ejectiefractie in het geval van een linkerbundeltakblok of belangrijk verbreed QRS.1 Het succes van de behandeling valt of staat met het bereiken van een hoog percentage biventriculaire pacing, bij voorkeur > 98 %.2 Verlies van biventriculaire pacing kan resulteren in een verminderde óf verlies van respons op resynchronisatietherapie. Het vaststellen van het onderliggende mechanisme resulterend in het verlies van biventriculaire pacing kan uitdagend zijn. De meest voorkomende oorzaken zijn ventriculaire en atriale extrasystolen, supraventriculaire tachycardieën, oversensing, verlies van LV-capture, en in mindere mate ventriculaire tachycardieën (VT´s).3
Casus
Het betreft een 75-jarige man met een ischemische cardiomyopathie en status na CABG in 2011 na een acuut voorwandinfarct. In 2017 ging zijn linkerventrikelfunctie achteruit (EF tot 29 %) met het ontstaan van een nieuw linkerbundeltakblok (LBTB, 160 ms) ondanks optimale medicamenteuze therapie en er werd een CRT-D geïmplanteerd. Meest recente echocardiografie toont een partiële recuperatie van de EF tot ~45 %. De CRT-D is geprogrammeerd in de DDD-modus (50-140/min) met AV-intervallen van 130 ms na pacing en 100 ms na sensing en een VV-interval van 0 ms. De settings voor tachytherapie omvatten een VF-shockzone bij hartfrequenties ≥ 200/min en een VT-monitorzone van 171-200/min. De meest recente interrogatie toonde verder stabiele en adequate waarden betreffende sensing, impedantie en pacingdrempels.
Via de homemonitoring ontvingen we een episode van verlies aan biventriculaire pacing, geregistreerd als 'CRT pacing interrupt' op het intracardiaal electrogram (IEGM, figuur 1).
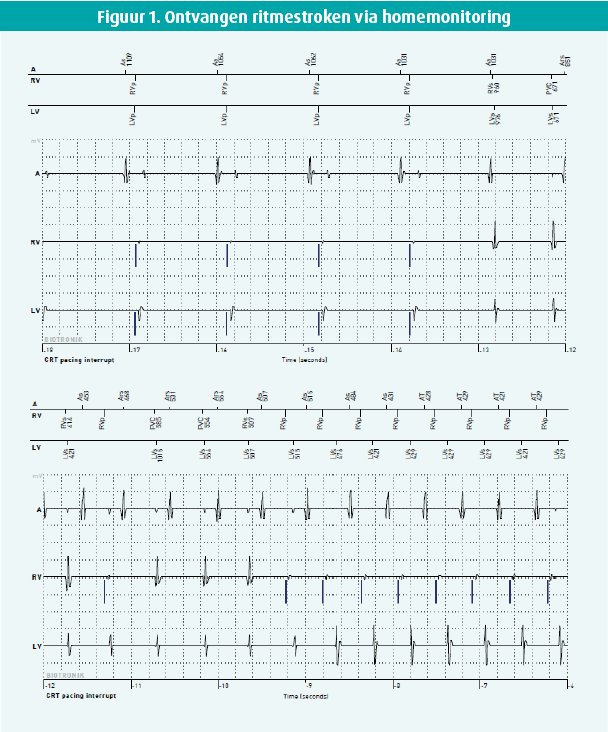

Wat gebeurt er op tijdspunt -2,4 seconden bij de rode pijl in figuur 1?
- A. Pacemaker-gemedieerde tachycardie
- B. Ventrikeltachycardie
- C. Normale upper rate behaviour
- D. Supraventriculaire tachycardie
Op tijdspunt -12,8 s is er sprake van een prematuur ventriculair complex (PVC) met opstart van een trage non-sustained ventriculaire tachycardie (cycluslengte ~500 ms, frequentie ~120/min; * figuur 2) met retrograde VA conductie op het atriale IEGM. Vanaf tijdspunt -9,2 s is er een pacemaker-gemedieerde tachycardie (PMT) met rechts ventriculaire pacing aan de upper tracking rate (frequentie ~140/min; # figuur 2) tot tijdspunt -5,2 s, gevolgd door tweemaal normale biventriculaire pacing. Op tijdspunt -2,4 s is er wederom opstart van een ventriculaire tachycardie (cycluslengte ~400 ms, frequentie ~150/min; + figuur 2) waarvan het einde op dit IEGM niet werd geregistreerd. Aangezien de ventriculaire frequentie buiten de VT monitorzone valt, wordt het event niet als VT geannoteerd en valt niet met volledige zekerheid te zeggen of deze episode ook non-sustained is geweest aangezien de registratie na 30 s stopt. Door het CRT pacing interrupt-alarm werd bij deze patiënt dus een lange run van trage VT buiten de VT-monitorzone gedetecteerd. Hij werd gecontacteerd, maar was asymptomatisch. De dosis bètablokkers werd opgetitreerd waarna tot op heden geen nieuwe episodes van (non-)sustained VT´s met verlies aan biventriculaire pacing werden gedetecteerd.
Antwoord: B
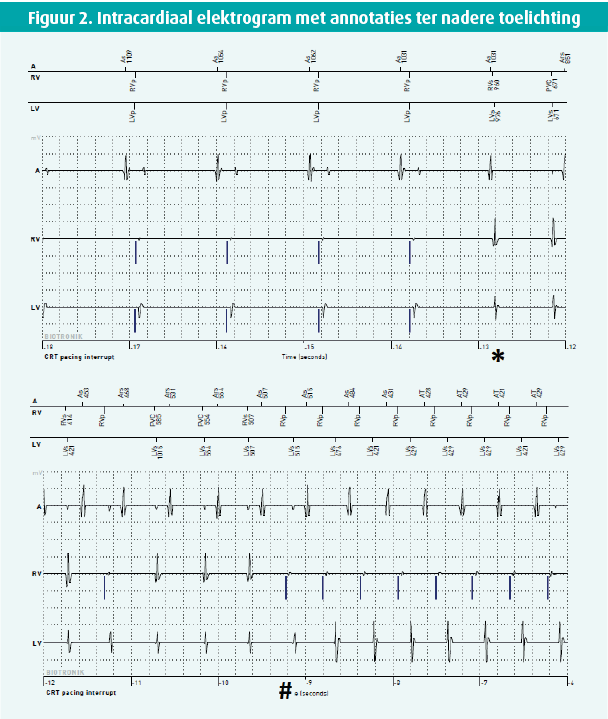
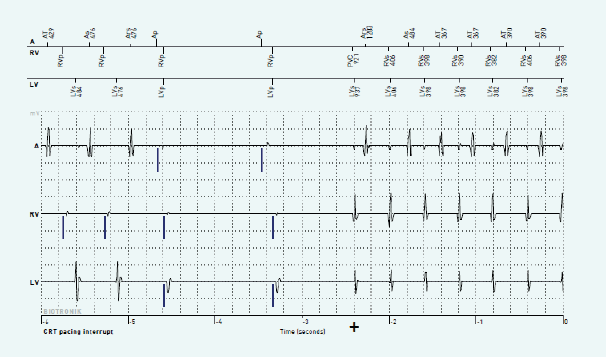
Discussie
Om de respons op CRT te optimaliseren is het noodzakelijk te streven naar continue biventriculaire pacing.2 Deze casus is een illustratie van het algoritme genaamd 'CRT pacing interrupt', dat specifiek ontwikkeld is om onderbrekingen in CRT-pacing te detecteren. Het algoritme is gebaseerd op een ´20-uit-48´-telling en controleert of van de 48 RV-cycli (gesensed en/of gepaced) tenminste 20 LV-cycli gepaced zijn. Indien dit aantal onder 20 ligt en aan het detectiecriterium wordt voldaan, registreert het device 30 seconden aan data, wat verklaart dat het einde van de VT hier niet werd geregistreerd.4 Deze casus illustreert dat dit algoritme, ontwikkeld om het percentage biventriculaire pacing zo nauwkeurig mogelijk te objectiveren, als bijkomend voordeel heeft dat het ook trage ventriculaire aritmieën kan registreren die buiten de monitorzone van de tachytherapiesettings vallen. Dit is relevant voor de verdere behandeling, morbiditeit en mortaliteit van de patiënt.
Referenties
- Glikson, M., Cosedis Nielsen, J., Kronborg, M.B. et al. 2021 ESC Guidelines on cardiac pacing and cardiac resynchronization therapy. Eur Heart J, 2021, 42, 3427-3520.
- Hayes, D.L., Boehmer, J.P., Day, J.D. et al. Cardiac resynchronization therapy and the relationship of percent biventricular pacing to symptoms and survival. Heart Rhythm, 2011, 8, 1469-1475.
- Haeberlin, A., Ploux, S., Noel, A. et al. Causes of impaired biventricular pacing in cardiac resynchronization devices with left ventricular sensing. Pacing Clin Electrophysiol, 2020, 43, 332-340.
- Barold, S.S., Kucher, A. Diagnosis of slow ventricular tachycardia by cardiac resynchronization devices utilizing a desynchronization detection algorithm. J Electrocardiol, 2020, 59, 140-146.
Niets van de website mag gebruikt worden voor reproductie, aanpassing, verspreiding, verkoop, publicatie of commerciële doeleinden zonder voorafgaande schriftelijke toestemming van de uitgever. Het is ook verboden om deze informatie elektronisch op te slaan of te gebruiken voor onwettige doeleinden.