Symposium du Groupe Interdisciplinaire Belge de Cardiologie Aiguë (BIWAC) organisé le 28/01/2016
Le symposium du Groupe interdisciplinaire Belge de Cardiologie Aiguë, organisé lors du congrès de la Société Belge de Cardiologie, a traité des soins cardiaques aigus dans le contexte préhospitalier. Trois exposés ont été présentés, chacun par un expert, leader d'opinion dans le cadre de la prise en charge des syndromes cardiaques aigus.
Lors du premier exposé, le Prof. Peter Sinnaeve, cardiologue à l'UZ Leuven, a traité de la prise en charge médicale préhospitalière des patients souffrant d'un STEMI. L'intervention coronaire percutanée primaire (pPCI) constitue le traitement standard chez les patients souffrant d'un infarctus myocardique avec sus-décalage du segment ST (STEMI). Quel traitement (pharmacologique) pouvons-nous administrer aux patients souffrant d'un STEMI, pendant leur transport vers le centre de cathétérisme cardiaque?
Il est essentiel que la durée du transport soit la plus brève possible. Selon les recommandations de la Société Européenne de Cardiologie, publiées en 2014, le délai écoulé entre l'appel au service 100 et l'ouverture de la coronaire occluse doit dans tous les cas être inférieur à 120 minutes, et il doit même être inférieur à 90 minutes pour les patients qui sont directement acheminés vers le centre de cathétérisme cardiaque.
Les données du registre STEMI belge indiquent que, ces dernières années (2007 à 2013 inclus), ces temps de transfert n'ont pas diminué. Ceci était surtout manifeste chez les patients souffrant d'un STEMI qui se présentaient précocement, soit < 3 h après le début des symptômes. Dans ce groupe, nous avons observé que le pourcentage de patients chez qui le délai DBT (diagnosis-to-balloon) était supérieur à 90 minutes a pratiquement doublé (de 9,8 % en 2007 à 17 % en 2013) (figure 1).
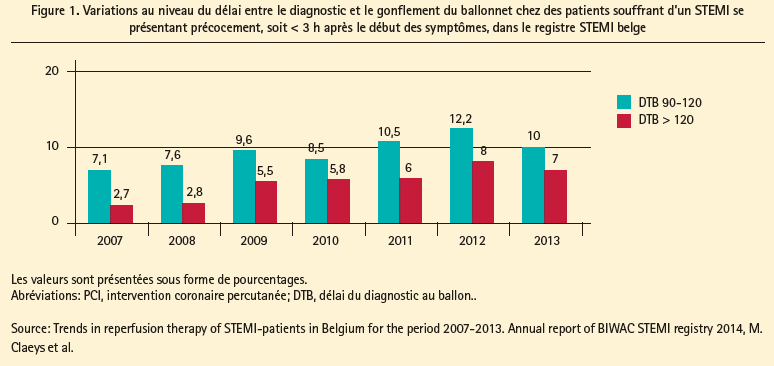
Les problèmes logistiques posés par le transport urgent des patients entre les hôpitaux doivent être pris en charge, afin d'améliorer les temps de transfert et la survie des patients souffrant d'un STEMI.
Ces dernières années, plusieurs études randomisées ont été publiées au sujet du traitement (pharmacologique) des patients souffrant d'un STEMI, durant leur transport vers le centre de cathétérisme cardiaque.
L'étude AVOID a révélé que l'administration systématique d'oxygène à tous les patients souffrant d'un STEMI est néfaste. L'utilisation d'un bêtabloquant, le métoprolol, en phase préhospitalière est également néfaste, et augmente le risque de choc cardiogénique. La bivalirudine (Angiox®) en phase préhospitalière augmente le risque de thrombose de stent après la pPCI, comparativement à l'héparine standard. Récemment, une étude a démontré un effet néfaste de la morphine sur l'action du ticagrelor, un inhibiteur des récepteurs P2Y12, en cas de STEMI. L'utilisation d'antagonistes des récepteurs de la glycoprotéine IIb/ IIIa n'apporte pas non plus de bénéfice durant la phase préhospitalière en cas de STEMI.
En revanche, l'administration préalable d'aspirine et d'un inhibiteur des récepteurs P2Y12 est importante chez les patients souffrant d'un STEMI.
Enfin, il faut envisager une fibrinolyse chez les patients qui n'arrivent pas en salle de cathétérisme dans les délais souhaités (< 120 min).
Le deuxième orateur, le Prof. Dr Christian Spaulding, cardiologue à l'hôpital Georges Pompidou, Paris, a traité de l'arrêt cardiaque extrahospitalier (OHCA, ou out-of-hospital cardiac arrest), et en particulier de la nécessité de réaliser une coronarographie immédiate chez tout patient ayant été victime d'un arrêt cardiaque (figure 2). Une PCI précoce est l'un des principaux facteurs prédictifs de la survie chez les patients ayant été victimes d'un arrêt cardiaque (AC). à cela s'ajoute qu'un ECG à 12 dérivations, enregistré après un AC, n'est pas toujours diagnostique d'un STEMI.
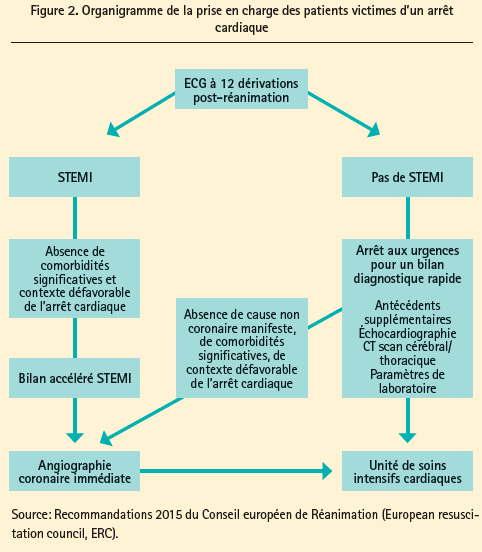
Ceci explique pourquoi on propose également une coronarographie rapide suivie d'une PCI chez les patients ayant été victimes d'un AC, ne présentant pas de susdécalage du segment ST à l'ECG. Cette hypothèse, en l'occurrence une coronarographie immédiate vs élective (après 72 h) chez les patients ayant survécu à un AC, ne présentant pas de sus-décalage du segment ST à l'ECG, est actuellement testée dans une étude randomisée.
Par ailleurs, l'incidence de thromboses de stent chez les patients ayant présenté un AC, qui ont subi une PCI immédiate, est très élevée (environ 10 %). Ceci s'explique vraisemblablement par une résistance relative vis-à-vis des inhibiteurs oraux des récepteurs P2Y12, et par un ralentissement de leur absorption.
D'autres critères que l'ECG à 12 dérivations, qui peuvent être utilisés pour décider de pratiquer une coronarographie urgente, sont l'absence de circulation pendant plus de 10 minutes et le rétablissement d'un rythme (sinusal) après un choc du DC.
Enfin, l'orateur a proposé de ne pas inclure les patients ayant présenté un AC dans le registre hospitalier obligatoire des interventions coronaires percutanées, étant donné que ceci pourrait entraîner un sous-traitement des patients victimes d'un AC.
Le troisième orateur, le Dr Olivier Van Caenegem des Cliniques Universitaires St-Luc, Bruxelles, a traité de la place de l'oxygénation par membrane extracorporelle (ECMO) dans le cadre de la réanimation cardiopulmonaire (RCP). Les résultats de l'extracorporeal life support (ECLS) sont décevants. Les plus grands registres proviennent de pays asiatiques, notamment la Corée du Sud. Aucune preuve n'indique que cette technique améliore la survie des patients victimes d'un OHCA.
Les patients souffrant d'un trouble du rythme 'choquable', comme une tachycardie ou une fibrillation ventriculaires, obtiennent de meilleurs résultats que les patients en asystolie. D'autres facteurs qui doivent être pris en compte dans la décision de débuter un ECLS sont l'âge, le taux de lactates et le délai entre l'arrêt cardiaque et le début de la RCP.
Enfin, le Dr Maarten Vanhaverbeke de la KU Leuven a présenté le 'meilleur abstract', portant sur les résultats de son étude visant à identifier les patients courant un risque élevé d'événement après un syndrome coronarien aigu, via l'expression génique de la réponse inflammatoire.
Niets van de website mag gebruikt worden voor reproductie, aanpassing, verspreiding, verkoop, publicatie of commerciële doeleinden zonder voorafgaande schriftelijke toestemming van de uitgever. Het is ook verboden om deze informatie elektronisch op te slaan of te gebruiken voor onwettige doeleinden.