Cette année, le grand rendez-vous du congrès de la Société Européenne de Cardiologie a eu lieu du 27 au 31 août 2016 à Rome. Comme chaque année, ce congrès a permis de souligner les grandes avancées de cette spécialité dynamique, un point complet et exhaustif a été fait sur l'état d'avancement des innovations diagnostiques et thérapeutiques, au travers des synthèses des grands essais cliniques. À cette occasion nous proposons une sélection des principales études et essais présentés lors de ce congrès concernant les syndromes coronariens aigus.
Prasugrel et ticagrelor font jeu égal dans l'infarctus dans la phase précoce
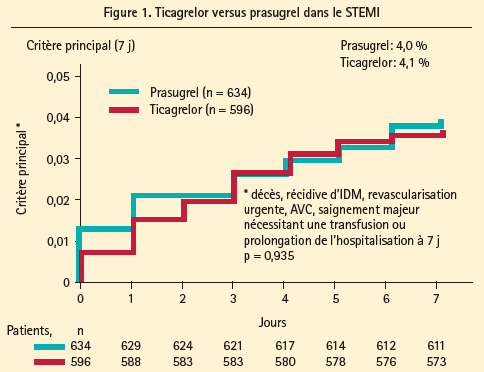
Le prasugrel et le ticagrelor se sont montrés supérieurs au clopidogrel dans le syndrome coronarien aigu dans 2 études différentes (TRITON et PLATO) mais aucun essai n'avait comparé les deux médicaments face à face dans l'infarctus. L'étude PRAGUE-181 a randomisé 1 230 infarctus du myocarde avec sus-décalage pour recevoir du prasugrel ou du ticagrelor dans l'angioplastie primaire. Le critère principal était un critère composite ischémique regroupant: décès, ré-infarctus, revascularisation en urgence d'un vaisseau cible, AVC, hémorragie nécessitant une transfusion ou une prolongation d'hospitalisation.
L'étude a été stoppée prématurément pour 'futilité' après analyse intermédiaire, aucune différence n'étant constatée entre les deux groupes (4 % dans le groupe prasugrel et 4,1 % dans le groupe ticagrelor) (figure 1). Cette étude ne retrouve pas de différence entre prasugrel et ticagrelor dans l'infarctus du myocarde. Il s'agit d'une étude intéressante mais limitée par un suivi très court et une taille modeste pour l'hypothèse testée. Une étude de très grande taille serait nécessaire pour pouvoir montrer une éventuelle différence entre ces deux molécules.
ANTARCTIC: coup de froid sur le monitoring de la fonction plaquettaire
Après l'étude ARCTIC, l'étude ANTARCTIC2 s'est intéressée au monitoring de la fonction plaquettaire après angioplastie chez des sujets âgés, une population à haut risque ischémique et hémorragique.
Cet essai a inclus des patients âgés de plus de 75 ans ayant présenté un syndrome coronaire aigu et traités par prasugrel 5 mg, qui ont été randomisés pour recevoir un traitement à doses fixes (n = 442) ou bénéficier d'une stratégie de monitoring de la fonction plaquettaire (Verifynow) avec, si nécessaire, ajustement du traitement plaquettaire en fonction des résultats du test (n = 435). Le critère principal de jugement était un critère composite associant les évènements ischémiques (décès cardiovasculaires, IDM, thrombose de stent, AVC, revascularisation urgente) et les évènements hémorragiques mineurs etmajeurs évalués (BARC 2, 3, 5) survenus à 12 mois après randomisation.
Cette étude française a randomisé 880 patients. La population était à haut risque avec une moyenne d'âge de 80 ans, 1/3 d'entre eux ayant eu un infarctus ST+ (STEMI) et 1/3 étant diabétiques. La stratégie de monitoring a entraîné des modifications thérapeutiques, 39 % des patients étant traités par clopidogrel 75 mg et 3,7 % d'entre eux par prasugrel 10 mg. Cette stratégie n'a cependant pas permis de réduire l'incidence du critère principal (HR: 1,003 [IC 95 %: 0,78-1,29]; p = 0,98), ni du critère secondaire ischémique (HR: 1,06 [IC 95 %: 0,69-1,62]; p = 0,80), ni celle des événements hémorragiques (HR: 1,04 [IC 95 %: 0,78-1,40]; p = 0,77).
Étude NIPPON: stent coronaire biorésorbable et durée de la bithérapie AAP
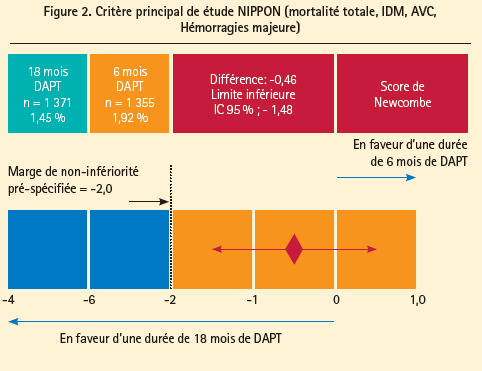
La durée idéale de la bithérapie antiagrégante après stent actif reste toujours un sujet de débat. L'étude NIPPON3 est une étude de non-infériorité qui a comparé deux durées de bithérapie antiplaquettaire par aspirine et clopidogrel. La durée courte était de 6 mois versus une durée longue de 18 mois après angioplastie et pose de stent actif avec polymère biorésorbable (stent Nobori®).
Les résultats sur le critère principal (mortalité totale, IDM, AVC, hémorragies majeures) montrent (figure 2) une différence de 0,46 % entre les 2 stratégies (1,45 % 6 mois, 1,92 % 18 mois). Le pourcentage de thromboses de stent est de 0,7 % dans les deux groupes. Pas de différence non plus sur la survenue d'hémorragies (0,96 % 6 mois, 0,73 % 18mois; p = ns). Les auteurs en concluent qu'une bithérapie AAP courte (6 mois) n'expose pas à un surcroît d'évènements thrombotiques et hémorragiques dans les suites d'une implantation de stent biorésorbable.
Étude Norstent: stents actifs versus stents conventionnels
Les recommandations de l'ESC pour la revascularisation coronaire préconisent l'utilisation de stents 'actifs' (DES) par rapport aux stents conventionnels (BMS). Les nombreuses études randomisées ont montré l'avantage du DES sur le BMS surtout sur les revascularisations ultérieures, mais aussi, pour les DES dits de 'seconde ou dernière génération', un bénéfice sur l'ensemble des événements cliniques a été observé.
Les investigateurs de NORSTENT4 ont randomisé 9013 patients 'tout venant' entre 2008 et 2011 pour recevoir un DES ou un BMS et ont suivi les patients sur 5 ans.
C'est donc une très grande étude avec un suivi clinique très long. Leur conclusion est qu'il n'y a aucune différence de mortalité (totale ou cardiovasculaire), ni de différence d'infarctus, ni de différence de qualité de vie. En revanche, il y a eu une réduction significative de 24 % des revascularisations ainsi qu'une réduction des thromboses de stent, le nombre de patients à traiter pour éviter une nouvelle revascularisation est de 30 (figure 3).
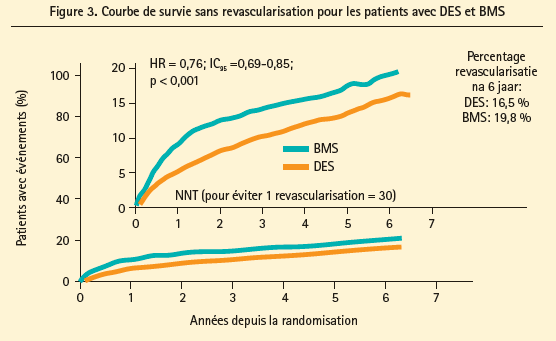
Les auteurs concluent que le bénéfice des DES sur les BMS est moins important que ce qui avait été constaté dans les études antérieures. L'utilisation d'un BMS reste donc une option possible, mais des réductions de revascularisation et du risque de thrombose de stent sont justement les raisons pour lesquelles l'ESC préconise les DES.
BASKET SAVAGE: Le stent actif très supérieur aux stents nus dans les lésions de pontage
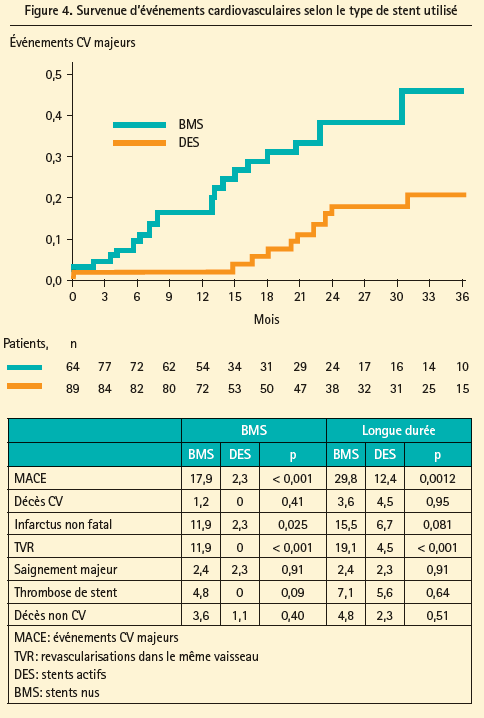
BASKET SAVAGE5 est une étude multicentrique dont l'objectif était d'évaluer l'efficacité et la sécurité des stents actifs (TAXUS Liberté) par rapport aux stents nus (Liberté) dans l'angioplastie des pontages veineux combiné avec une protection distale et l'utilisation d'anti-GPIIbIIIa chez 240 patients randomisés.
Les résultatsde l'étudemontrent (figure4) un bénéfice net des stents actifs sur le critère principal de l'étude, c'est-à-dire la survenue d'évènements cardiovasculaires majeurs à 12 mois (décès d'origine CV, récidive d'infarctus, revascularisation dans lemême vaisseau) ainsi qu'un bénéfice de ces stents actifs à plus long terme (36 mois) ce qui tranche avec les résultats des études précédentes.
Cette étude confirme donc l'intérêt des stents actifs pour la réalisation d'angioplastie dans les greffons saphènes jusqu'à 3 ans ainsi que l'intérêt des systèmes de protection et des anti-GPIIbIIa pour encadrer ces procédures complexes.
Étude DOCTORS: l'OCT-angio améliore-t-elle les résultats du stenting?
L'OCT (Optical Coherence Tomography) est une technique invasive réalisée pendant la coronarographie qui permet une analyse fine de la plaque d'athérome ainsi que de la qualité de l'apposition des mailles du stent.
L'utilisation de l'OCT en plus d'une angioplastie classique a été comparée à l'angioplastie seule chez 240 patients souffrant d'un syndrome coronaire aigu sans sus-décalage de ST, qui ont été randomisés pour recevoir l'une ou l'autre de ces procédures.6 Le critère de jugement principal était basé sur l'amélioration du résultat fonctionnel de l'angioplastie évalué par la mesure de la réserve coronaire (FFR).
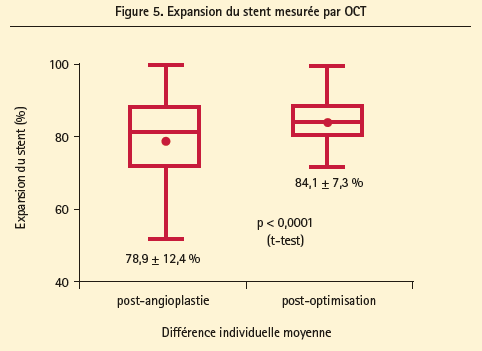
L'utilisation de l'OCT a entraîné une modification de la stratégie d'angioplastie chez un malade sur 2 (recours à un ballon de surdilatation dans la majorité des cas) et une amélioration significative du résultat fonctionnel de l'angioplastie évalué par FFR dans le groupe OCT. Ce bénéfice est essentiellement lié à une optimisation de l'expansion du stent (figure 5). Il n'y a pas eu d'augmentation des infarctus, ni des complications périprocédurales myocardiques ou rénales, malgré une procédure plus longue et une utilisation plus importante de produit de contraste.
Faut-il systématiquement dépister les localisations artérielles extracoronaires chez les patients à haut risque?
La prévalence des localisations extracoronaires de la maladie artérielle reste inconnue après un syndrome coronarien aigu. Faut-il dépister systématiquement nos patients après un syndrome coronaire aigu? C'est la question pratique très importante à laquelle a voulu répondre l'étude AMERICA.
Cette étude7 a randomisé 521 patients à haut risque ayant, soit une maladie pluritronculaire, soit un syndrome coronaire aigu chez des sujets de plus de 75 ans, en un groupe bénéficiant d'une stratégie de détection systématique des lésions athéromateuses, associée à un traitement de prévention secondaire maximum et un groupe traité selon une stratégie conventionnelle, sans dépistage de localisation artérielle. Le critère principal de jugement était un critère composite associant les décès toute cause, la défaillance d'organe et les évènements ischémiques à 2 ans de suivi.
Une localisation artérielle extracoronaire a été découverte chez un patient sur 5 (21,7 %), mais cette découverte n'a entraîné une revascularisation que dans 3,6 % des cas. Il n'y a pas eu de différence sur le critère principal après 2 ans de suivi (figure 6).

Les auteurs concluent que chez les patients à haut risque, les localisations extracoronaires de la maladie artérielle sont fréquentes mais entraînent très peu de revascularisation; leur dépistage associé à une intensification du traitement ne modifie pas le pronostic.
Conclusion
Les études citées précédemment constituent les points forts et majeurs du congrès de l'ESC 2016.Mais ces travaux ne résument pas la réelle portée de ce congrès et les présentations de nombreuses équipes qui, pour un très grand nombre, vont contribuer à influencer notre pratique.
Références
- Widimsky, P. PRAGUE - 18: randomized comparaison of ticagrelor versus prasugrel in ST elevationmyocardial infarction. Hot Line Session, abstract 5028.
- Montalescot, G. ANTARCTIC - Platelet function monitoring in el derly patients stented for an acute coronary syndrome.
- Nakamura, M. Optimal dual antiplatelet treatment (DAPT) duration following drug eluting stent with bioabsorbabale polymer and abluminal coating, NIPPON study M. Hot Line I. Abstract 2218.
- Bønaa, K.H. for the Norwegian Coronary Stent Trial (NORSTENT) investigators.
- Jeger, R.V. et al. BASKET-SAVAGE: drug-eluting vs bare metal stents in saphenous vein grafts Hotlines Abstract 5025.
- Meneveau, N. et al. Hot Line Session. Abstract 4151.
- Collet, J.P. AMERICA: systematic detection and management of multivascular involvement of atherothrombosis in coronary patients in comparison with treatment of coronary disease only. Hot Line Session. Abstract 4160.
Niets van de website mag gebruikt worden voor reproductie, aanpassing, verspreiding, verkoop, publicatie of commerciële doeleinden zonder voorafgaande schriftelijke toestemming van de uitgever. Het is ook verboden om deze informatie elektronisch op te slaan of te gebruiken voor onwettige doeleinden.