Les nouvelles recommandations de l'ESC pour la prévention cardiovasculaire (CV) en pratique clinique sont parues en juillet 2016.1 Cet imposant document de plus de 55 pages donne un bon état des lieux des actuelles mesures evidence-based pour la prévention cardiovasculaire ainsi que des recommandations pratiques. Il n'est évidemment pas possible de résumer l'intégralité de ce document en quelques pages. Ainsi, nous nous sommes limités aux nouveautés les plus frappantes et aux recommandations ayant le plus de pertinence clinique.
1 Évaluation du risque CV global: chez qui et comment?
L'athérosclérose est le plus souvent le résultat final de la présence d'un certain nombre de facteurs de risque CV. La prévention CV individuelle doit dès lors être adaptée au risque CV global: plus le risque est élevé, plus les mesures préventives doivent être intensives. Une méta-analyse récente des médicaments antihypertenseurs confirme que la réduction absolue du risque est plus importante chez les individus courant un risque basal plus élevé.2 Étant donné que ce risque est très faible chez les hommes < 40 ans et les femmes < 50 ans, sans facteurs de risque CV connus, les nouvelles recommandations déconseillent une détermination systématique du risque CV.
Pour les cliniciens, il va de soi qu'il est nécessaire de pouvoir évaluer rapidement et précisément le risque CV. C'est donc à cet égard que les tableaux 'SCORE' ont été développés, afin d'évaluer le risque de mortalité cardiovasculaire dans les 10 ans à venir. Le risque d'événements CV non fatals peut être calculé par approximation en multipliant le chiffre du tableau SCORE par un facteur 3 chez les hommes et un facteur 4 chez les femmes. Chez les sujets âgés, ce facteur de multiplication est un peu plus faible car, dans ce cas, un premier événement CV implique davantage de risques de décès.
Ces tableaux SCORE permettent une évaluation rapide du risque, basée sur le sexe, le tabagisme, la tension artérielle systolique et le cholestérol total. Il existe des tableaux SCORE pour les pays à faible risque (auxquels appartient la Belgique, figure 1) et les pays à haut risque, comme le Maroc, la Turquie et la plupart des pays d'Europe de l'Est. Pour les migrants provenant de ces pays à haut risque, vivant dans un pays à faible risque, comme la Belgique, il faut utiliser le tableau SCORE du pays d'accueil, avec un facteur de correction (uniquement pour les immigrés de la première génération). Les immigrés provenant de Turquie et du Moyen-Orient courent un risque plus élevé que les autochtones d'Europe de l'Est, de sorte qu'il faut utiliser un facteur de multiplication de 1,2 pour le risque SCORE. Les migrants provenant d'Afrique du Nord et du Maroc courent toutefois un risque CV plus faible que les autochtones, ce qui explique qu'on propose un facteur de multiplication de 0,9.3 Ces tableaux SCORE ne s'appliquent pas aux personnes d'origine non caucasienne.
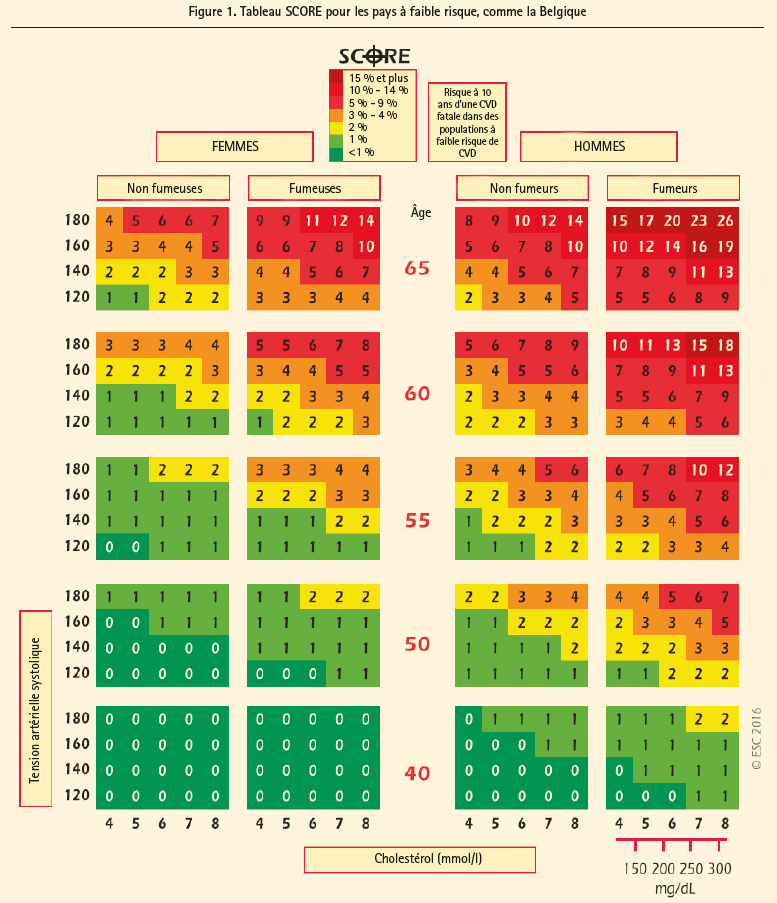
1.1 Stratification du risque
Sur la base de ces tableaux SCORE, on pratique une stratification du risque en 3 groupes possibles:
- personnes à risque faible à modéré (risque SCORE calculé < 5 %): conseils d'adaptations du mode de vie;
- personnes à risque élevé (risque SCORE calculé ≥ 5 % et < 10 %): adaptations intensives du mode de vie et candidats potentiels à un traitement médicamenteux;
- personnes à risque très élevé (risque SCORE calculé ≥ 10 %): un traitement médicamenteux est le plus souvent nécessaire. On émet quelques réserves pour les personnes > 60 ans, chez qui le risque spécifique à l'âge est déjà proche de ces valeurs.
Si le risque SCORE est proche d'un seuil de décision, on peut tenir compte de facteurs de risque supplémentaires, qui augmenteront le risque CV:
- statut socioéconomique faible/manque de soutien social;
- antécédents familiaux de maladies CV précoces (maladie CV chez des parents de sexe masculin < 55 ans et des parents de sexe féminin < 65 ans);
- IMC/obésité centrale;
- score calcique sur un CT scan des coronaires (un score CAC ≥ 300 unités Agatston ou ≥ 75 % du percentile pour l'âge, le sexe et la race est considéré comme un risque élevé);
- plaques démontrables sur les carotides (la détermination systématique de l'épaisseur de l'intima-média est déconseillée);
- index cheville-bras < 0,9.
1.2 Exceptions
1.2.1 Patients < 50 ans
Certains patients (jeunes) n'ont qu'un seul facteur de risque CV, mais très important, qui nécessite en soi un traitement, indépendamment du risque SCORE:
- tension artérielle ≥ 180/110 mmHg,
- cholestérol total > 310 mg/dl.
Les patients < 50 ans ayant un antécédent familial de décès CV précoce doivent assurément être identifiés, testés à la recherche d'une hypercholestérolémie familiale et traités comme tels.
1.2.2 Comorbidités
Ces tableaux SCORE ne s'appliquent qu'aux personnes apparemment 'en bonne santé', et donc pas aux patients souffrant de maladies CV connues, de diabète (DM) ou de maladies rénales chroniques (CKD). Les personnes souffrant d'arthrite rhumatoïde, de spondylite ankylosante et de psoriasis précoce ou sévère courent un risque CV clairement augmenté, le risque relatif atteignant environ 1,4 chez les hommes et 1,5 chez les femmes. La présence d'une dysfonction érectile majore de 44 % le risque d'événements CV, et de 25 % le risque de décès, quelle qu'en soit la cause.4
2 Prévention cardiovasculaire primaire
2.1 Lipides
2.1.1 Introduction
Le rôle central de la dyslipidémie - et en particulier de l'hypercholestérolémie - dans le développement d'une maladie cardiovasculaire est incontestablement établi par d'innombrables études génétiques, pathologiques, observationnelles et interventionnelles.
Le lien positif entre le cholestérol total et le LDL est démontré, tant chez les hommes que chez les femmes, et tant en présence qu'en l'absence d'une maladie cardiovasculaire. Les méta-analyses d'innombrables études au sujet des statines montrent une réduction dose-dépendante du risque relatif de maladies CV, chaque réduction de 1 mmol/l du cholestérol LDL étant corrélée avec une réduction de 20-25 % de la mortalité CV et des infarctus myocardiques non fatals.5
L'hypertriglycéridémie (> 150 mg/dl) est un facteur de risque CV indépendant et significatif.
Un cholestérol HDL bas est également indépendamment associé à un risque CV plus élevé. Un cholestérol HDL bas et des triglycérides élevés coexistent souvent chez les patients souffrant de diabète de type 2, d'obésité abdominale, d'insulinorésistance et pratiquant peu d'exercice physique. Un HDL bas et des TG élevés sont associés à des particules de LDL petites et denses, très athérogènes, et sont donc clairement pro-athérogènes. Malgré tout, les interventions visant à augmenter le cholestérol HDL n'ont pas entraîné de diminution du nombre de maladies CV; le lien de causalité entre un HDL bas et les maladies CV est donc de plus en plus remis en question.
Les nouvelles recommandations soulignent également la possibilité de doser les lipides non à jeun et d'utiliser le cholestérol non-HDL. Ceci se reflète également dans les recommandations pour les valeurs cibles (cf. ci-dessous).
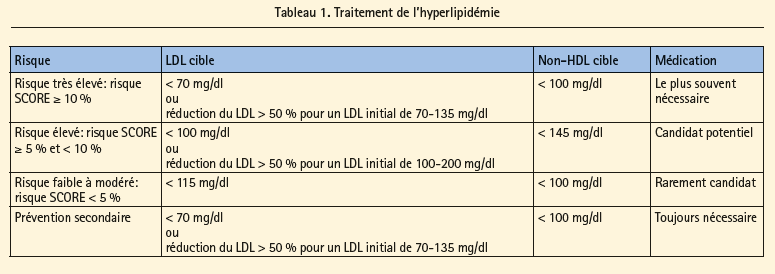
2.1.2 Qui traiter, et jusqu'à quelle valeur cible?
L'instauration d'un traitement en prévention primaire dépend du risque cardiovasculaire global, qui est évalué à l'aide du tableau SCORE. Si le cholestérol total est > 310 mg/dl, il faut instaurer un traitement, indépendamment des autres facteurs de risque. Les valeurs cibles pour le cholestérol LDL sont résumées au tableau 1. Des taux de HDL > 40 chez les hommes et > 45 chez les femmes sont associés à un risque CV moindre, tout comme des taux de triglycérides < 150 mg/dl. Il n'existe toutefois pas de valeurs cibles evidence-based après un traitement pour le HDL, pas plus que pour les triglycérides.
2.2 Hypertension artérielle
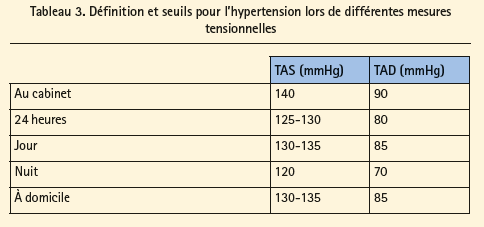
2.2.1 Définition et classification
La définition et la gradation de l'hypertension artérielle dépendent du lieu et du moment de mesure de la tension artérielle (tableau 1 et tableau 2).

2.2.2 Qui traiter?
L'instauration d'un traitement en prévention primaire dépend du risque CV global, qui est estimé à l'aide des tableaux SCORE (cf. ci-dessus) et des comorbidités.
- Étant donné que tous les patients souffrant de diabète de type II courent un risque élevé à très élevé, un traitement doit être instauré si la tension artérielle est > 140/90 mmHg. Cette recommandation s'applique également aux patients souffrant de néphropathies chroniques.
- Chez les patients souffrant d'hypertension de grade 3, un traitement médicamenteux est de toute façon indiqué, indépendamment de leurs autres facteurs de risque CV. Les patients courant un risque très élevé (SCORE > 10 %), souffrant d'hypertension artérielle de grade 1 ou 2, ont également besoin d'un traitement médicamenteux.
- Chez les patients courant un risque cardiovasculaire élevé (risque SCORE calculé ≥ 5 % et < 10 %), il faut envisager un traitement antihypertenseur, et l'instaurer si les mesures hygiéno-diététiques ont un effet insuffisant.
- Chez les patients courant un risque CV faible à modéré (risque SCORE calculé < 5 %), on proposera en premier lieu d'adapter le mode de vie et, en cas d'échec, on pourra envisager un traitement antihypertenseur.
Les valeurs cibles sont toujours < 140/90 mmHg mais, chez les sujets âgés de plus de 80 ans, on conseille toujours de tendre à une tension artérielle systolique de 140-150 mmHg. Les résultats de l'étude SPRINT, qui avait suggéré qu'un contrôle tensionnel intensif pourrait également s'avérer judicieux chez une sous-population spécifique de sujets âgés (à haut risque), n'ont donc eu aucune influence sur les nouvelles recommandations.6
2.2.3 Traitement antihypertenseur
Toutes les grandes classes d'antihypertenseurs (IEC, ARB, diurétiques, antagonistes calciques et bêtabloquants) sont équivalentes sur le plan de leur effet antihypertenseur, et sont donc indiquées. Toutefois, chez les patients présentant des facteurs de risque multiples, les bêtabloquants et les diurétiques sont contre-indiqués en raison de leurs effets métaboliques néfastes. Si les chiffres tensionnels sont très élevés, il faut envisager l'utilisation d'un produit combiné afin de favoriser la compliance thérapeutique.
2.3 Diabète
En moyenne, les diabétiques de type II courent un risque de maladies CV 2 x plus élevé. Ces patients ont également plus souvent d'autres facteurs de risque cardiovasculaire (multiples), tels qu'hypertension artérielle et dyslipidémie. Un contrôle strict des autres facteurs de risque CV est dès lors indiqué en cas de diabète de type II. Chez les patients âgés, frêles, en cas de diabète de type II de longue durée ou en prévention secondaire, le contrôle sera moins strict, étant donné le risque d'effets indésirables (p. ex. hypoglycémies et chutes).
2.3.1 Mode de vie
La plupart des patients souffrant de diabète de type II sont obèses, ce qui explique que la réduction pondérale occupe bien évidemment une place centrale. L'alimentation doit être composée de préférence de fruits, légumes, produits complets, fibres et produits riches en protéines, pauvres en graisses (tels que fèves, tofu, produits à base de soja, viandes et poissons blancs). Il faut autant que possible limiter l'apport de sel, d'acides gras saturés, d'acides gras trans et d'hydrates de carbone. Les acides gras mono-insaturés emportent la préférence (on les trouve e.a. dans l'huile d'olive, les avocats, les noix et l'huile de tournesol).
Il va de soi que la pratique régulière d'une activité physique est extrêmement importante, afin de contrôler le poids et la glycémie et d'enrayer la progression du diabète. On propose une combinaison d'exercices aérobies et d'entraînement en endurance. Il est indiqué de pratiquer une activité physique aérobie modérée, comme le vélo ou la marche rapide, au moins 5 jours par semaine, et de préférence 30 minutes au moins chaque jour. Pour obtenir un contrôle efficace des lipides et du poids, une activité aérobie est même indiquée à raison de 60 à 90 minutes chaque jour.
2.3.2 Contrôle du glucose
Un bon contrôle de la glycémie est important pour la prévention des complications, tant macrovasculaires (CVD) que microvasculaires (p. ex. rétinopathie). De manière générale, on propose une valeur cible d'HbA1c < 7,0 % (< 53 mmol/mol), que ce soit pour le traitement du diabète de type I ou de type II (indication de classe IA). Chez les patients souffrant d'un diabète de longue durée, les sujets âgés, frêles et les patients souffrant de CVD, on peut envisager un contrôle moins strict (indication de classe IIaB). En revanche, il faut précisément envisager un contrôle plus strict, allant jusqu'à ≤ 6,5 % (≤ 48 mmol/mol), chez les patients souffrant d'un diabète de type II de novo ou récemment diagnostiqué, en bon état général, en l'absence de CVD (indication de classe IIaB).
La metformine reste l'antidiabétique oral de première ligne. Chez les patients souffrant d'une CVD confirmée, l'instauration d'un inhibiteur du SGLT-2 (p. ex. empagliflozine) doit être envisagée assez tôt lors du traitement, étant donné son effet bénéfique sur la mortalité totale et CV.
2.3.3 Contrôle tensionnel
En cas de diabète de type II, on propose une valeur cible < 140/85 mmHg mais, chez des patients sélectionnés (comme des patients jeunes courant un risque accru de complications spécifiques), on propose une valeur cible < 130/80 mmHg afin d'obtenir une réduction additionnelle du risque d'AVC, de rétinopathie et d'albuminurie.
En cas de diabète de type I, on propose de manière générale une valeur cible < 130 /80 mmHg.
Les inhibiteurs du système rénine-angiotensine- aldostérone (inhibiteurs de l'ECA ou antagonistes des récepteurs de l'angiotensine (ARB)) emportent la préférence pour le traitement de l'hypertension, surtout en présence d'une protéinurie ou d'une micro-albuminurie. Il est toutefois contre-indiqué de combiner un inhibiteur de l'ECA et un ARB.7
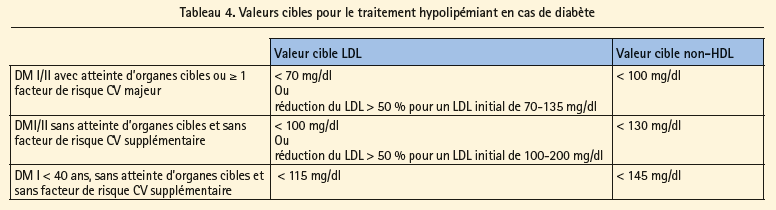
2.3.4 Contrôle des lipides
Les valeurs cibles et l'intensité du traitement dépendent des facteurs de risque additionnels et de l'âge (tableau 4). Un traitement hypolipémiant (en principe par statines) est nécessaire chez tous les patients souffrant de diabète de type I ou de type II, au-delà de 40 ans. Les éventuels effets diabétogènes (limités) des statines n'enlèvent absolument rien aux bénéfices du traitement.
2.3.5 Traitement antithrombotique
Une méta-analyse de 6 RCT n'a pas pu démontrer de réduction significative des événements CV majeurs ni de la mortalité globale suite à un traitement par aspirine vs placebo chez des patients diabétiques indemnes de CVD concomitantes.8 L'utilisation d'aspirine (ou d'autres agents antithrombotiques) en prévention primaire est donc contre-indiquée. Ceci s'applique également aux patients ne souffrant pas de diabète.
2.3.6 Micro-albuminurie
Les diabétiques présentant une micro-albuminurie (30-300 mg/24 h) ou une protéinurie (> 300 mg/24 h) doivent être traités par un inhibiteur de l'ECA ou un ARB, et ce, quelle que soit leur tension artérielle.
3 Conclusion
Les nouvelles recommandations de prévention soulignent l'importance d'une stratification adéquate du risque et de l'utilisation des tableaux de risque SCORE pour orienter le traitement médicamenteux hypolipémiant et antihypertenseur. Les nouvelles recommandations soulignent également l'aspect éducatif de ces tableaux pour les patients, afin de leur montrer de manière simple l'effet d'une intervention donnée (p. ex. l'arrêt du tabac). Chez les allochtones, il est important d'utiliser les tableaux SCORE du pays d'origine (éventuellement avec un facteur correctif). Par ailleurs, les tableaux SCORE ne sont valables que pour les sujets d'origine caucasienne.
Globalement, les valeurs cibles pour le contrôle tensionnel sont < 140/90 mmHg pour les mesures effectuées en consultation, mais la valeur cible dépend du lieu de mesure. Chez les sujets âgés de plus de 80 ans et les diabétiques, les valeurs cibles peuvent être moins strictes, ou au contraire plus strictes (p. ex. en cas de diabète de type I).
Le dosage des lipides peut également être pratiqué non à jeun. Outre les valeurs cibles pour le cholestérol LDL, les nouvelles recommandations donnent également des valeurs cibles pour le cholestérol non-HDL, qui peuvent être utilisées lorsque les dosages sont pratiqués non à jeun.
Les nouvelles recommandations soulignent que l'utilisation d'aspirine à faible dose en prévention primaire est contre-indiquée en toutes circonstances, y compris chez les diabétiques. De manière générale, nous pouvons affirmer qu'en dépit de leur caractère très détaillé, les nouvelles recommandations sont devenues un outil clair et utilisable en pratique. Cependant, chez les diabétiques, les différentes valeurs cibles pour le contrôle tensionnel, glycémique et lipidique prêtent à confusion. Pour une prévention CV solide et systématique, la clarté et la transparence sont indispensables. Or, il semble qu'elles ne soient plus au rendez-vous …
Références
- Piepoli, M.F., Hoes, A.W., Agewall, S., Albus, C., Brotons, C., Catapano, A.L. et al.2016 European Guidelines on cardiovascular disease prevention in clinical practice: The Sixth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representation). Eur Heart J, 2016, 37 (29), 2315-2381.
- Sundström J, Arima H, Woodward M, Jackson R, Karmali K, Lloyd-Jones D et al. Blood pressure-lowering treatment based on cardiovascular risk: a metaanalysis of individual patient data. Lancet, 2014, 384 (9943), 591-598.
- van Oeffelen, A.A., Vaartjes, I., Stronks, K., Bots, M.L., Agyemang, C. Incidence of acute myocardial infarction in first and second generation minority groups: does the second generation converge towards the majority population? Int J Cardiol, 2013, 168 (6), 5422-5429.
- Vlachopoulos, C.V., Terentes-Printzios, D.G., Ioakeimidis, N.K., Aznaouridis, K.A., Stefanadis, C.I.Prediction of cardiovascular events and all-cause mortality with erectile dysfunction: a systematic review and metaanalysis of cohort studies. Circ Cardiovasc Qual Outcomes, 2013, 6 (1), 99-109.
- Mihaylova, B., Emberson, J., Blackwell, L., Keech, A., Simes, J., Barnes, E.H. The effects of lowering LDL cholesterol with statin therapy in people at low risk of vascular disease: meta-analysis of individual data from 27 randomised trials. Lancet, 2012, 380 (9841), 581-590.
- Wright, J.T. Jr., Williamson, J.D., Whelton, P.K., Snyder, J.K., Sink, K.M., Rocco, M.V. A Randomized Trial of Intensive versus Standard Blood-Pressure Control. N Engl J Med, 2015, 373 (22), 2103-2116.
- Mann, J.F., Schmieder, R.E., McQueen, M., Dyal, L., Schumacher, H., Pogue, J. Renal outcomes with telmisartan, ramipril, or both, in people at high vascular risk (the ONTARGET study): a multicentre, randomised, double-blind, controlled trial. Lancet, 2008, 372 (9638), 547-553.
- Collaboration, Antiplatelet Trialists. Collaborative overview of randomised trials of antiplatelet therapy- -I: Prevention of death, myocardial infarction, and stroke by prolonged antiplatelet therapy in various categories of patients. BMJ, 1994, 308 (6921), 81- 106.
Niets van de website mag gebruikt worden voor reproductie, aanpassing, verspreiding, verkoop, publicatie of commerciële doeleinden zonder voorafgaande schriftelijke toestemming van de uitgever. Het is ook verboden om deze informatie elektronisch op te slaan of te gebruiken voor onwettige doeleinden.