In juli 2016 verschenen de nieuwe richtlijnen van de ESC voor cardiovasculaire (CV) preventie in de klinische praktijk.1 Dit uitgebreide document van meer dan 55 bladzijden geeft een mooie stand van zaken van de huidige evidencebased cardiovasculaire preventiemaatregelen en de praktische aanbevelingen. Uiteraard is het niet mogelijk om dit document volledig samen te vatten in enkele bladzijden. Zodoende hebben we ons beperkt tot de meest in het oog springende nieuwigheden en richtlijnen met de meeste klinische relevantie.
1 Inschatting totaal CV-risico: wie en hoe?
Atherosclerose is meestal het eindresultaat van de aanwezigheid van een aantal CV-risicofactoren. Individuele CV-preventie moet dan ook aangepast worden aan het globale CV-risico: hoe groter het risico, hoe intensiever de preventiemaatregelen moeten zijn. Een recente meta-analyse van bloeddrukverlagende medicatie bevestigt dat de absolute risicoreductie groter is in individuen met een hoger baselinerisico.2 Aangezien dit risico voor mannen < 40 jaar en voor vrouwen < 50 jaar zonder gekende CVrisicofactoren dermate laag is, wordt een systematische CV-risicobepaling in de nieuwe richtlijnen afgeraden.
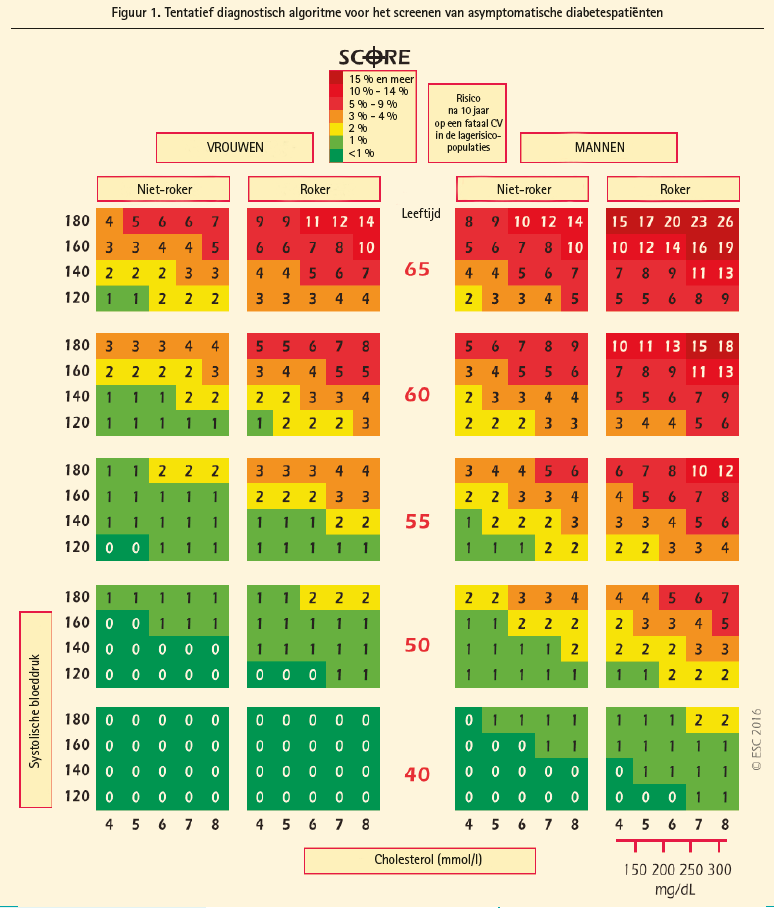
Voor clinici is het uiteraard noodzakelijk om het CV-risico snel en accuraat te kunnen inschatten. Hiervoor werden dan ook de 'SCORE'-tabellen ontwikkeld om het risico op cardiovasculaire mortaliteit in de loop van 10 jaar in te schatten. Het risico op niet-fatale CVevents kan benaderd worden door het cijfer uit de scoretabel te vermenigvuldigen met een factor 3 bij mannen en een factor 4 bij vrouwen. Bij ouderen is deze multiplicatiefactor iets lager omdat bij ouderen een eerste CV-event een grotere kans geeft op overlijden.
Deze SCORE-tabellen geven een snelle inschatting van het risico, gebaseerd op geslacht, rookgedrag, systolische bloeddruk en totaal cholesterol. Er bestaan SCORE-tabellen voor laagrisicolanden (waartoe ook België gerekend wordt, figuur 1) en hoogrisicolanden zoals Marokko, Turkije en de meeste landen van Oost-Europa. Voor migranten uit deze hoogrisicolanden in een laagrisicoland zoals België moet de SCORE-tabel van het gastland gebruikt worden met een correctiefactor (alleen voor eerstegeneratie- immigranten). Immigranten uit Turkije en het Midden-Oosten hebben een hoger risico dan autochtonen in West-Europa waardoor een multiplicatiefactor van 1,2 voor de SCORE-risico gebruikt moet worden. Migranten vanuit Noord-Afrika en Marokko blijken echter een lager CV-risico te hebben dan autochtonen waardoor een multiplicatorfactor van 0,9 wordt voorgesteld.3 Deze SCORE-tabellen gelden niet voor mensen van niet-Kaukasische origine.
1.1 Risicostratificatie
Op basis van deze SCORE-tabellen gebeurt er een risicostratificatie tot 3 mogelijke groepen:
laag- tot matigrisicopersonen (berekende SCORE-risico < 5 %): advies tot levensstijlaanpassingen;
hoogrisicopersonen (berekende SCORE-risico ≥ 5 % en < 10 %): intensieve levensstijlaanpassingen en mogelijke kandidaat voor medicamenteuze therapie;
zeer-hoogrisicopersonen (berekende SCORE-risico ≥ 10 %): medicamenteuze therapie is meestal noodzakelijk. Er is enig voorbehoud voor > 60 jaar omdat het leeftijdsspecifieke risico al rond deze waarden ligt.
Als het SCORE-risico een grenswaarde voor beslissing benadert, kunnen bijkomende risicofactoren in acht genomen worden die het CV-risico zullen verhogen:
lage socio-economische status/ gebrekkige sociale ondersteuning;
familiale voorgeschiedenis van vroegtijdige CV-ziekte (CV-ziekte bij mannelijke verwanten < 55 jaar en bij vrouwelijke verwanten < 65 jaar);
calciumscore op CT-coronairen (CACscore van ≥ 300 Agatston-units of ≥ 75 %percentiel voor leeftijd, geslacht en etniciteit wordt beschouw als hoog risico);
aantoonbare plaques op carotiden (systematische bepaling van Intima Media Thickness wordt afgeraden);
1.2 Uitzonderingen
1.2.1 Patiënten < 50 jaar
Sommige (jonge) patiënten hebben slechts één, maar wel zeer uitgesproken, CV-risicofactor die op zichzelf al therapie behoeft, onafhankelijk van het SCORE-risico:
bloeddruk ≥ 180/110 mmHg,
totaal cholesterol > 310 mg/dl.
Patiënten < 50 jaar met een familiale geschiedenis van vroegtijdig CV-overlijden moeten zeker opgespoord worden, getest voor familiale hypercholesterolemie en als dusdanig behandeld worden.
1.2.2 Comorbiditeit
Deze SCORE-tabellen gelden enkel voor ogenschijnlijk 'gezonde' personen, dus niet voor patiënten met gekende CVziekte, diabetes mellitus (DM) of chronisch nierlijden (CKD). Ook mensen met reumatoïde artritis, ankyloserende spondylitis en vroege of ernstige psoriasis hebben een duidelijk verhoogd CV-risico, met het relatieve risico van ongeveer 1,4 bij mannen en 1,5 bij vrouwen. Erectiele disfunctie heeft een hoger risico van 44 % op CV-events en een hoger risico van 25 % op overlijden van alle oorzaken.4
2 Primaire cardiovasculaire preventie
2.1 Lipiden
2.1.1 Inleiding
Het positieve verband tussen totaal cholesterol en LDL-cholesterol is aangetoond bij zowel mannen als vrouwen en bij mensen met en zonder cardiovasculaire ziekte. Meta-analyses van talloze statinestudies tonen een dosisgebonden relatieverisicoreductie in CV-ziekte, waarbij elke mmol/L-reductie van LDL-cholesterol gecorreleerd is met een reductie van 20-25 % in CV-mortaliteit en niet-fataal myocardinfarct.5
Hypertriglyceridemie (> 150 mg/dl) is een onafhankelijke en significante CVrisicofactor.
Laag HDL-cholesterol is eveneens onafhankelijk geassocieerd met hoger CVrisico. Laag HDL-cholesterol en hoge triglyceridenlevels komen vaak samen voor bij patiënten met DM II, abdominale obesitas, insulineresistentie en weinig fysieke activiteit. Laag HDL-C en hoge TG-levels gaan gepaard met kleine, dense en zeer atherogene LDL-partikels en zijn dus duidelijk proatherogeen. Desondanks hebben interventies om HDLcholesterol te verhogen niet geleid tot een vermindering in CV-ziekte waardoor het causale verband tussen laag HDL-C en CV-ziekte meer en meer ter discussie staat.
De nieuwe richtlijnen beklemtonen ook de mogelijkheid om niet-nuchtere lipidebepalingen te doen en het gebruik van non-HDL-cholesterol bij deze stalen. Dit weerspiegelt zich ook in de richtlijnen voor streefwaarden (cf. infra).
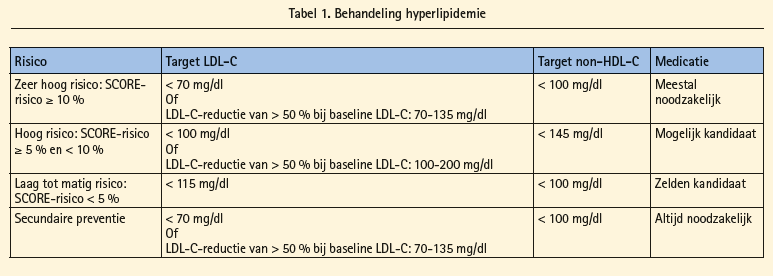
2.1.2 Wie behandelen en naar welke streefwaarde?
Het starten van een behandeling in primaire preventie is afhankelijk van het totale cardiovasculaire risico, dat wordt ingeschat met de SCORE-tabel. Bij totaal cholesterol > 310 mg/dl moet een therapie gestart worden, onafhankelijk van andere risicofactoren. De streefwaarden voor LDL-cholesterol staan samengevat in tabel 1. HDL-C levels > 40 bij mannen en > 45 bij vrouwen is geassocieerd met een lager CV-risico. Triglyceriden < 150 mg/dl zijn eveneens geassocieerd met een lager CV-risico. Er zijn echter geen evidencebased streefwaarden na behandeling voor HDL-C, noch voor triglyceridenlevels.
2.2 Arteriële hypertensie
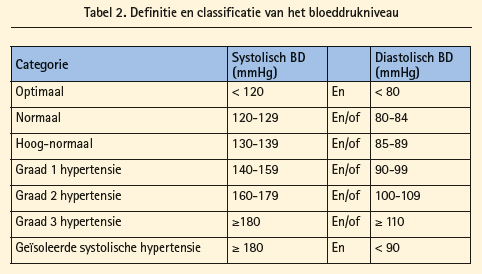
2.2.1 Definitie en classificatie
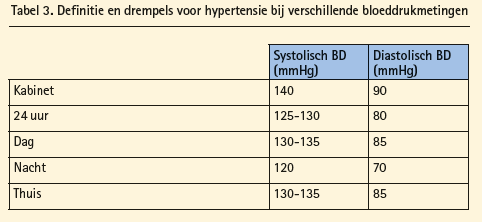
De definitie en gradering van arteriële hypertensie zijn afhankelijk van waar en op welk tijdstip de bloeddruk gemeten wordt (tabel 1 en tabel 2).
2.2.2 Wie behandelen?
Het starten van een behandeling in primaire preventie is afhankelijk van het totale CV-risico, dat wordt ingeschat met de SCORE-tabellen (cf. supra) en comorbiditeiten.
Aangezien alle DM II-patiënten een hoog risico tot zeer hoog risico hebben, moet een behandeling gestart worden bij een bloeddruk van > 140/90 mmHg. Ook voor patiënten met chronisch nierlijden geldt deze aanbeveling.
Bij patiënten met graad 3 hypertensie is medicamenteuze therapie sowieso aangewezen, onafhankelijk van hun andere CV-risicofactoren. Ook bij patiënten met een zeer hoog risico (SCORE > 10 %) met graad 1 of graad 2 arteriële hypertensie is medicamenteuze therapie noodzakelijk.
Bij patiënten met een hoog cardiovasculair risico (berekende SCORE-risico ≥ 5 % en < 10 %) moet starten van antihypertensieve therapie overwogen worden en gestart als levensstijlaanpassingen onvoldoende effect sorteren.
Bij patiënten met een laag tot matig CV-risico (berekende SCORE-risico < 5 %) wordt eerst levensstijlaanpassingen voorgesteld en als dit faalt, kan antihypertensieve therapie overwogen worden.
De richtwaarden zijn nog altijd < 140/90 mmHg, maar bij ouderen > 80 jaar wordt nog altijd geadviseerd om systolische bloeddruk te richten naar 140-150 mmHg. De resultaten van de SPRINTtrial, die bij een specifieke (hoogrisico-) subpopulatie suggereerde dat een intensieve bloeddrukcontrole ook bij ouderen zinvol kan zijn, hebben dus geen invloed gehad op de nieuwe richtlijnen.6
2.2.3 Antihypertensieve therapie
Alle grote klassen van antihypertensiva (ACE-i, ARB, diuretica, calciumantagonisten en bètablokkers) zijn evenwaardig in hun bloeddrukverlagende effect en zijn dus aangewezen. Bij patiënten met multipele risicofactoren echter, zijn bètablokkers en diuretica tegenaangewezen wegens hun ongunstige metabole effecten. Bij sterk verhoogde bloeddrukken moet het gebruik van een combinatieproduct overwogen worden om de therapietrouw te bevorderen.
2.3 Diabetes mellitus
Patiënten met DM II hebben gemiddeld een 2 x groter risico op CV-ziekte. Patiënten met DM II hebben ook vaker andere (en meerdere) cardiovasculaire risicofactoren, zoals arteriële hypertensie en dyslipidemie. Een strikte controle van de andere CV-risicofactoren is dan ook aangewezen bij DM II-patiënten. Bij oudere patiënten, frêle patiënten, lang bestaande DM II of in secundaire preventie gebeurt controle best wat minder stringent wegens het risico op nevenwerkingen (bv. hypoglykemie en vallen).
2.3.1 Levensstijl
De meeste patiënten met DM II zijn obees waardoor gewichtsreductie uiteraard een centrale plaats heeft. Het dieet bestaat bij voorkeur uit fruit, groenten, volkorenproducten, voedingsvezels en vetarme eiwithoudende producten (zoals te vinden in bonen, tofu, sojaproducten, wit vlees en witte vis). Zoutinname, verzadigde vetzuren, transvetzuren en koolhydraten worden zo veel als mogelijk beperkt. Mono-onverzadigde vetzuren genieten de voorkeur (te vinden in o.a. olijfolie, avocado, noten, zonnebloemolie).
Uiteraard is ook regelmatige beweging uitermate belangrijk om het lichaamsgewicht en glykemie te controleren en om progressie van DM tegen te gaan. Een combinatie van aerobe training met weerstandstraining wordt voorgesteld. Matige aerobe fysieke activiteit, zoals fietsen of snel wandelen, gebeurt best minstens 5 dagen per week en bij voorkeur dagelijks gedurende minstens 30 minuten. Om een effectieve lipideen gewichtscontrole te bereiken is zelfs dagelijks 60 à 90 minuten aerobe activiteit aangewezen.
2.3.2 Glucosecontrole
Een goede controle van glykemie is belangrijk in het voorkomen van zowel macrovasculaire (CVD) als microvasculaire complicaties (bv. retinopathie). Algemeen wordt een richtwaarde HbA1c is < 7,0 % (< 53 mmol/mol) voor behandeling van zowel DM I als DM II vooropgesteld (klasse IA-indicatie). Bij patiënten met lang bestaande DM, ouderen, frêle patiënten en bij patiënten met CVD, is een minder strikte controle te overwegen (klasse IIaB-indicatie). Daarentegen moet juist een striktere controle tot ≤ 6,5 % (≤ 48 mmol/mol) overwogen worden bij patiënten met nieuwe of recent vastgestelde DM II in goede algemene toestand zonder CVD (klasse IIaB-indicatie).
Metformine blijft het eerstelijns orale antidiabeticum. Bij patiënten met bevestigde CVD moet het starten van een SGLT-2-inhibitor (bv. empagliflozine) al vroeg in de behandeling overwogen worden, gezien het gunstige effect op totale mortaliteit en CV-mortaliteit.
2.3.3 Bloeddrukcontrole
Bij DM II wordt algemeen een richtwaarde < 140/85 mmHg voorgesteld, maar bij geselecteerde patiënten (zoals jongere patiënten met een verhoogd risico op specifieke complicaties) wordt een richtwaarde voor bloeddruk van < 130/80 mmHg voorgesteld om het risico op beroerte, retinopathie en albuminurie bijkomend te verlagen.
Bij DM I wordt in het algemeen een richtwaarde van < 130 /80 mmHg vooropgesteld.
Renine-angiotensine-aldosteronsysteemblokkers (ACE-inhibitoren of angiotensinereceptorblokker (ARB)) genieten de voorkeur in de behandeling van hypertensie, zeker in aanwezigheid van proteïnurie of microalbuminurie. Een combinatie van zowel ACE-inhibitor als ARB is echter tegenaangewezen.7
2.3.4 Lipidecontrole
De richtwaarden en intensiteit van de behandeling zijn afhankelijk van additionele risicofactoren en leeftijd (tabel 4). Een lipideverlagende behandeling (met in principe statines) is noodzakelijk bij alle DM I- en DM II-patiënten > 40 jaar. De eventuele (beperkte) diabetogene effecten van statines wegens absoluut niet op tegen de voordelen van een statinebehandeling.

2.3.5 Antitrombotische therapie
Een meta-analyse van 6 RCT's kon geen significante reductie in majeure CV-events of globale mortaliteit aantonen van aspirine ten opzichte van placebo in patiënten met DM zonder concomitant CVD.8 Het gebruik van aspirine (of andere antitrombotica) in primaire preventie is dan ook tegenaangewezen. Dit geldt eveneens voor patiënten zonder DM.
2.3.6 Microalbuminurie
Diabetespatiënten met microalbuminurie (30-300 mg/ 24u) of proteïnurie (> 300 mg/24u) moeten behandeld worden met een ACE-inhibitor of ARB ongeacht hun bloeddruk.
3 Besluit
De nieuwe preventierichtlijnen beklemtonen het belang van adequate risicostratificatie en het gebruik van de SCORE-risicotabellen om het medicamenteus beleid in lipide- en bloeddrukverlagende behandeling te sturen. De nieuwe richtlijnen beklemtonen ook het educatief aspect van deze tabellen voor de patiënten om hen op een eenvoudige manier het effect van een bepaalde interventie (bv. rookstop) te illustreren. Bij allochtonen is het belangrijk om SCOREtabellen van het land van herkomst te gebruiken (eventueel met correctiefactor) en de SCORE-tabellen gelden alleen voor mensen van Kaukasische origine.
De richtwaarden voor bloeddrukcontrole zijn globaal < 140/90 mmHg bij inofficemetingen, maar de richtwaarde is afhankelijk van de plaats van meting. Bij ouderen > 80 jaar en bij diabetespatiënten gelden soms minder strikte of juist striktere richtwaarden (bv. bij DM I).
Het testen van de lipidestatus kan ook via een niet-nuchtere bloedstaal gebeuren. De nieuwe richtlijnen geven naast streefwaarden voor LDL-C dan ook streefwaarden voor non-HDL-C die kunnen gebruikt worden bij niet-nuchtere stalen.
De nieuwe richtlijnen beklemtonen dat het gebruik van lagedosisaspirine in primaire preventie in alle omstandigheden tegenaangewezen is, ook bij diabetes mellitus. Algemeen kunnen we stellen dat de nieuwe richtlijnen een zeer uitgebreid, maar duidelijk en praktisch bruikbaar instrument is geworden. Bij de diabetespatiënten is er echter wel een kluwen ontstaan van verschillende richtwaarden voor bloeddruk-, glykemie- en lipidecontrole. Voor een sterke en systematische CV-preventie zijn echter helderheid en doorzichtigheid aangewezen die hier helaas dus wat verloren lijken.
Referenties
- Piepoli, M.F., Hoes, A.W., Agewall, S., Albus, C., Brotons, C., Catapano, A.L. et al.2016 European Guidelines on cardiovascular disease prevention in clinical practice: The Sixth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representation). Eur Heart J, 2016, 37 (29), 2315-2381.
- Sundström J, Arima H, Woodward M, Jackson R, Karmali K, Lloyd-Jones D et al. Blood pressure-lowering treatment based on cardiovascular risk: a metaanalysis of individual patient data. Lancet, 2014, 384 (9943), 591-598.
- van Oeffelen, A.A., Vaartjes, I., Stronks, K., Bots, M.L., Agyemang, C. Incidence of acute myocardial infarction in first and second generation minority groups: does the second generation converge towards the majority population? Int J Cardiol, 2013, 168 (6), 5422-5429.
- Vlachopoulos, C.V., Terentes-Printzios, D.G., Ioakeimidis, N.K., Aznaouridis, K.A., Stefanadis, C.I.Prediction of cardiovascular events and all-cause mortality with erectile dysfunction: a systematic review and metaanalysis of cohort studies. Circ Cardiovasc Qual Outcomes, 2013, 6 (1), 99-109.
- Mihaylova, B., Emberson, J., Blackwell, L., Keech, A., Simes, J., Barnes, E.H. The effects of lowering LDL cholesterol with statin therapy in people at low risk of vascular disease: meta-analysis of individual data from 27 randomised trials. Lancet, 2012, 380 (9841), 581-590.
- Wright, J.T. Jr., Williamson, J.D., Whelton, P.K., Snyder, J.K., Sink, K.M., Rocco, M.V. A Randomized Trial of Intensive versus Standard Blood-Pressure Control. N Engl J Med, 2015, 373 (22), 2103-2116.
- Mann, J.F., Schmieder, R.E., McQueen, M., Dyal, L., Schumacher, H., Pogue, J. Renal outcomes with telmisartan, ramipril, or both, in people at high vascular risk (the ONTARGET study): a multicentre, randomised, double-blind, controlled trial. Lancet, 2008, 372 (9638), 547-553.
- Collaboration, Antiplatelet Trialists. Collaborative overview of randomised trials of antiplatelet therapy- -I: Prevention of death, myocardial infarction, and stroke by prolonged antiplatelet therapy in various categories of patients. BMJ, 1994, 308 (6921), 81- 106.
Niets van de website mag gebruikt worden voor reproductie, aanpassing, verspreiding, verkoop, publicatie of commerciële doeleinden zonder voorafgaande schriftelijke toestemming van de uitgever. Het is ook verboden om deze informatie elektronisch op te slaan of te gebruiken voor onwettige doeleinden.