Les patients qui subissent un pontage coronarien ont souvent l'impression de renaître. Qu'en est-il des patients bénéficiant d'une intervention coronaire percutanée pour une cardiomyopathie ischémique ?
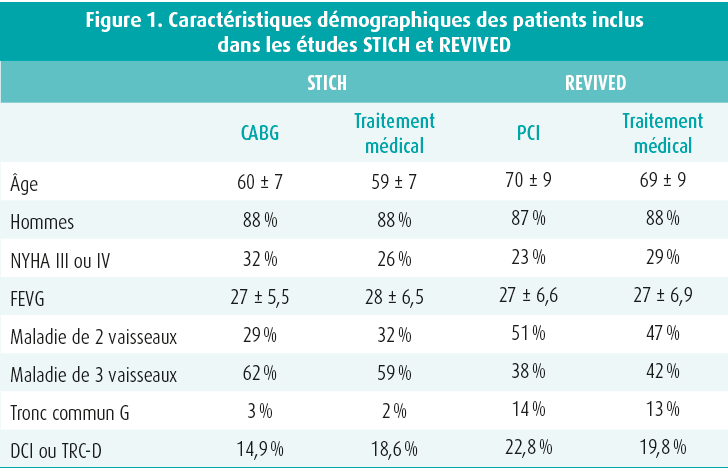
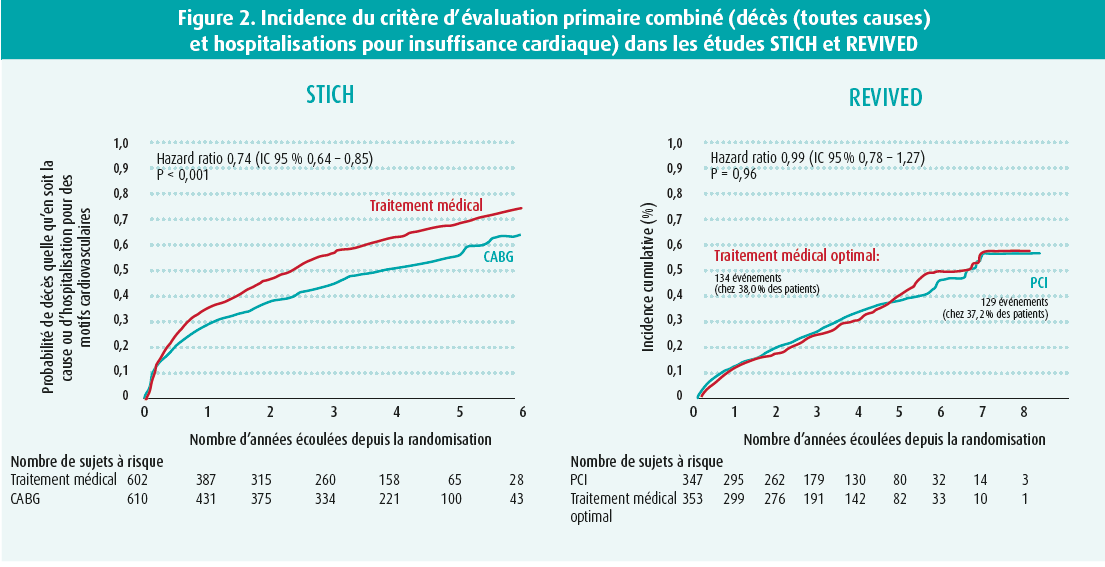
Récemment, lors du congrès de l'ESC, l'étude clinique REVIVED a été présentée, et publiée dans le même temps.1 À l'instar de l'étude clinique STICH2, qui avait inclus 2 fois plus de patients, REVIVED a cherché à savoir si une revascularisation coronaire par le biais d'une intervention coronaire percutanée (PCI) pouvait améliorer le pronostic des patients souffrant d'une cardiomyopathie ischémique. Des patients présentant une dysfonction ventriculaire gauche sévère (fraction d'éjection inférieure à 35 %) due à une maladie coronarienne ischémique chronique et présentant des signes de présence de myocarde viable ont été randomisés entre une stratégie basée sur une PCI et un traitement médical optimal vs un traitement médical optimal seul. Le critère d'évaluation primaire de l'étude clinique était l'incidence de décès, toutes causes confondues, ou d'hospitalisations pour insuffisance cardiaque.
La PCI a pu être réalisée en toute sécurité chez ces patients à haut risque, sans augmentation de l'incidence des décès pendant ou peu après la procédure, comme cela avait été le cas après un pontage coronarien (CABG) dans l'étude STICH. Toutefois, une revascularisation par PCI n'a pas entraîné d'amélioration des résultats cliniques au cours d'une période de suivi médiane de 3,4 ans, comme cela avait été constaté après un CABG dans l'étude STICH et dans son extension, l'étude STICHES3. Après la PCI, on n'a pas noté d'amélioration de la fonction ventriculaire gauche, mais bien de la qualité de vie, toutefois uniquement au cours des 2 premières années suivant l'intervention.
Comment expliquer la différence de résultats cliniques entre les études STICH et REVIVED ? Bien que les patients soient similaires en termes de fonction ventriculaire, environ la moitié des patients de l'étude REVIVED ne présentaient qu'une maladie de 2 vaisseaux, avec une moyenne de 2 sténoses traitées. Par ailleurs, environ 10 % des patients présentaient une sténose du tronc commun, un groupe de patients non inclus dans STICH, et la sévérité de la maladie coronarienne basée sur le score BCIS-JS était plus marquée que ne le suggère la classification en maladie bi- ou tritronculaire. Dans l'étude REVIVED, le recours à l'implantation d'un DCI et d'un TRC-D était relativement plus élevé, ce qui peut éventuellement avoir eu un impact sur la mortalité dans les 2 groupes de patients étudiés. La principale différence entre REVIVED et STICH réside dans l'âge des patients inclus : 70 ans dans REVIVED et 60 ans dans STICH. Cependant, malgré l'âge plus avancé des patients, l'incidence de décès et d'hospitalisations pour insuffisance cardiaque était légèrement inférieure dans REVIVED que dans STICH, de sorte que ceci ne peut également pas expliquer la différence de résultats cliniques entre les 2 études. Dans l'attente d'autres différences éventuelles qui pourraient être mises en évidence après une analyse plus approfondie des résultats, une amélioration significative du traitement médical semble être l'élément le plus plausible expliquant pourquoi une revascularisation coronaire en cas de cardiomyopathie ischémique ne peut plus être associée à un bénéfice clinique, 20 ans après la publication des résultats de l'étude STICH. Aucun inhibiteur du SGLT2 n'a été utilisé dans l'étude REVIVED. On s'attend donc à ce qu'il devienne encore plus difficile à l'avenir de démontrer un bénéfice pronostique de la revascularisation comparativement au traitement médical (encore plus performant).
Quelles sont donc les implications pratiques de l'étude REVIVED ? Les registres de PCI indiquent que la revascularisation par PCI est très fréquemment utilisée chez les patients souffrant d'une cardiomyopathie ischémique, bien qu'elle ne soit pas vraiment étayée par des études cliniques randomisées. Après REVIVED, la priorité principale dans la prise en charge d'une cardiomyopathie ischémique devrait être l'utilisation correcte d'un traitement médical optimal et d'un traitement par dispositif, conformes aux recommandations. En l'absence de symptômes sévères d'angor ou de syndrome coronarien aigu, la revascularisation par PCI doit être pratiquée avec réserve et non sur la base d'un réflexe oculo-sténotique automatique, en extrapolant de plus anciennes études cliniques2, 3 qui avaient montré un bénéfice clinique de la revascularisation par CABG comparativement au traitement médical, moins efficace à l'époque qu'aujourd'hui. Enfin, l'étude REVIVED réaffirme que l'insuffisance cardiaque consécutive à une cardiomyopathie ischémique est associée à un pronostic plus défavorable que de nombreux cancers. Le nombre élevé de décès et d'hospitalisations à court terme indique que des études cliniques supplémentaires sont absolument nécessaires pour améliorer le traitement et le pronostic de cette affection mortelle.
Références
- Perera, D., Clayton, T., O'Kane, P.D., Greenwood, J.P., Weerackody, R., Ryan, M. et al. Percutaneous Revascularization for Ischemic Left Ventricular Dysfunction. N Engl J Med, 2022, 387 (15), 1351-1360.
- Velazquez, E.J., Lee, K.L., Deja, M.A., Jain, A., Sopko, G., Marchenko, A. et al. Coronary- Artery Bypass Surgery in Patients with Left Ventricular Dysfunction. N Engl J Med, 2011, 364 (17), 1607-1616.
- Velazquez, E.J., Lee, K.L., Jones, R.H., Al-Khalidi, H.R., Hill, J.A., Panza, J.A. et al. Coronary-Artery Bypass Surgery in Patients with Ischemic Cardiomyopathy. N Engl J Med, 2016, 374 (16), 1511-1520.
Niets van de website mag gebruikt worden voor reproductie, aanpassing, verspreiding, verkoop, publicatie of commerciële doeleinden zonder voorafgaande schriftelijke toestemming van de uitgever. Het is ook verboden om deze informatie elektronisch op te slaan of te gebruiken voor onwettige doeleinden.