Un article récemment paru sur le site web de l'European Heart Journal résume l'expérience de deux centres cardiaques belges (AZ Jessa, Hasselt et UZ Brussel) qui ont mis en place un itinéraire clinique diagnostique holistique, structuré, pour les patients souffrant de dyspnée d'effort, chez qui on suspecte une insuffisance cardiaque à fraction d'éjection préservée (HFpEF).1 Sur la base de leurs expériences, les auteurs plaident pour la création d'une 'clinique de la dyspnée' pluridisciplinaire spécialisée (figure 1).

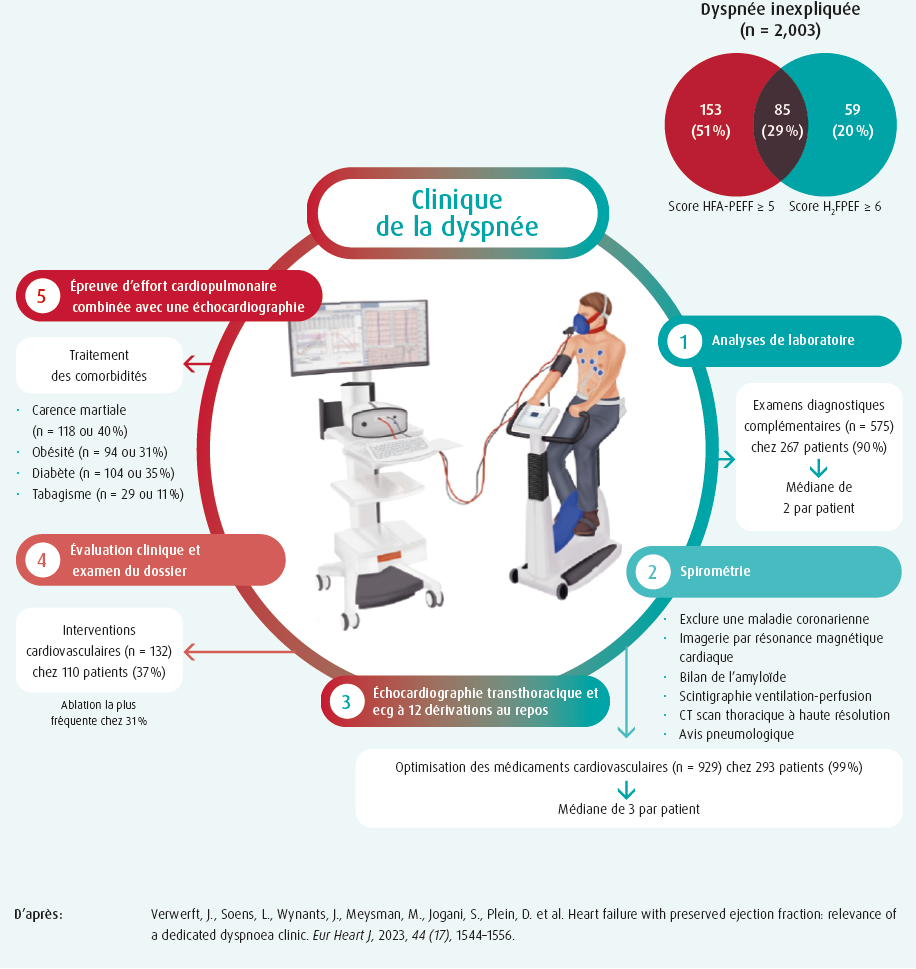
L'HFpEF concerne plus de la moitié des patients souffrant d'insuffisance cardiaque dans la population générale. Sa prévalence et son incidence augmentent comparativement à celles de l'insuffisance cardiaque à fraction d'éjection réduite (HFrEF), son pronostic est sombre, elle implique des comorbidités complexes (diabète, hypertension, syndrome d'apnées obstructives du sommeil, insuffisance rénale ...) qui nécessitent un traitement coordonné, et on dispose désormais d'au moins un traitement modificateur de la maladie efficace. Contrairement aux patients souffrant d'HFrEF qui sont aujourd'hui généralement suivis dans des cliniques spécialisées dans l'insuffisance cardiaque, les patients souffrant d'HFpEF ne sont pas suffisamment identifiés, le diagnostic est souvent incorrect, ou ils reçoivent des soins fragmentés impliquant un large éventail de prestataires, qu'il s'agisse de multiples médecins généralistes ou de gériatres, pneumologues, diabétologues, néphrologues et cardiologues généraux.
Bien que des questions restent en suspens quant à l'impact sur les résultats cliniques et la rentabilité, l'expérience des centres cardiaques de Hasselt et de Bruxelles indique qu'un itinéraire clinique diagnostique structuré au sein d'une clinique de la dyspnée pluridisciplinaire spécialisée permet d'améliorer le diagnostic et le traitement des patients souffrant d'HFpEF.
Au centre de cet itinéraire clinique diagnostique proposé, on trouve la réalisation d'une épreuve d'effort cardiopulmonaire combinée avec une échocardiographie d'effort (CPET-écho), incluant l'utilisation d'un contraste ultrasonore pour obtenir une mesure plus précise de la pression dans l'artère pulmonaire pendant l'effort. L'étude nous apprend que l'utilisation systématique de cet examen fonctionnel dynamique permet d'améliorer le diagnostic des causes hémodynamiques et métaboliques de la dyspnée d'effort et de la diminution de la tolérance à l'effort y associée chez les patients souffrant d'HFpEF. Une utilisation systématique de l'itinéraire diagnostique a conduit à une recherche plus ciblée d'autres pathologies qui miment une HFpEF et à un traitement plus approprié des comorbidités qui favorisent l'HFpEF.
En ce qui concerne le diagnostic de la coronaropathie ischémique chronique également, il semble indiqué de revoir l'itinéraire diagnostique classique, qui est essentiellement ciblé sur la détection des coronaropathies obstructives et de l'ischémie myocardique, en y incluant de nouveaux tests fonctionnels dynamiques. Environ la moitié des hommes et jusqu'à 70 % des femmes ayant subi une coronarographie invasive ne présentent pas de lésions coronaires obstructives.2, 3, 4 Ces patients souffrant d'ANOCA (angor avec artères coronaires non obstructives) ou - en cas d'ischémie inductible démontrable - d'INOCA (ischémie avec artères coronaires non obstructives) présentent souvent des anomalies vasomotrices et des troubles hémodynamiques dans la circulation coronaire, qui peuvent être mis en évidence par de nouveaux tests fonctionnels. Les progrès technologiques ont permis d'évaluer plus précisément l'hémodynamique coronaire de manière invasive grâce à des sondes intracoronaires équipées de capteurs mesurant la pression et la vitesse du flux sanguin. Au moins la moitié des patients atteints d'ANOCA souffrent d'angor microvasculaire, caractérisé à l'examen invasif par une diminution de la réserve coronaire (CFR) et une augmentation de la résistance vasculaire intramyocardique (IMR).3, 4 Chez 60 % des patients, le test de la fonction vasomotrice coronaire via l'administration intracoronaire d'acétylcholine provoque un spasme vasculaire coronaire au niveau des vaisseaux sanguins épicardiques, de la microcirculation ou des deux. L'examen fonctionnel dynamique invasif de la circulation coronaire par la mesure de la CFR et de l'IMR et les tests de provocation à l'acétylcholine, entre-temps standardisés dans un document de position de l'EAPCI5, permettent, chez une grande majorité de patients souffrant d'ANOCA et d'INOCA, d'objectiver la cause des symptômes. En revanche, les tests d'ischémie classiques ne permettent de démontrer une ischémie myocardique que chez 25 % de ces patients.
La diminution de la CFR en tant que manifestation d'une dysfonction microvasculaire coronaire peut également être déterminée de manière non invasive en mesurant la vitesse du flux sanguin dans l'IVA au Doppler, mais cette technique dépend partiellement de la qualité de l'appareil et de l'expertise de l'examinateur. Les examens dynamiques du coeur par PET scan et IRM permettent de déterminer avec précision la CFR et de révéler des troubles diffus de la perfusion sous-endocardique6, 7, mais ces examens ne sont guère disponibles dans notre pays, étant donné qu'ils sont réservés presque exclusivement à d'autres pathologies. Contrairement aux pays scandinaves, entre autres, où ces techniques sont déjà plus disponibles pour les examens cardiologiques de routine, la cardiologie belge risque d'être à la traîne dans ce domaine. Une IRM du genou peut être réalisée en routine, mais pas une IRM cardiaque, et les examens par PET scan sont réservés à l'oncologie. Pourtant, une plus grande disponibilité de ces techniques permettrait non seulement de mieux identifier la cause des symptômes de l'ANOCA et de l'INOCA, par rapport aux tests d'ischémie classiques, mais aussi de mieux déterminer le pronostic. Contrairement à ce qu'on dit souvent aux patients souffrant d'ANOCA et d'INOCA, leur pronostic n'est pas bon. Une diminution de la CFR est associée à un risque 3 à 4 fois plus élevé de MACE ou de décès.8, 9
En résumé, les patients souffrant d'angor dû à une coronaropathie obstructive ne représentent que la partie émergée de l'iceberg, et les tests d'ischémie classiques s'avèrent non concluants chez 50 à 70 % des patients présentant des symptômes d'angor (figure 2). Une mesure plus systématique des paramètres hémodynamiques de la circulation coronaire par PET scan ou IRM cardiaque avant et après l'administration d'adénosine ou par coronarographie fonctionnelle invasive peut potentiellement révéler avec plus de précision la cause physiopathologique des symptômes dont se plaignent les patients souffrant d'ANOCA et d'INOCA.
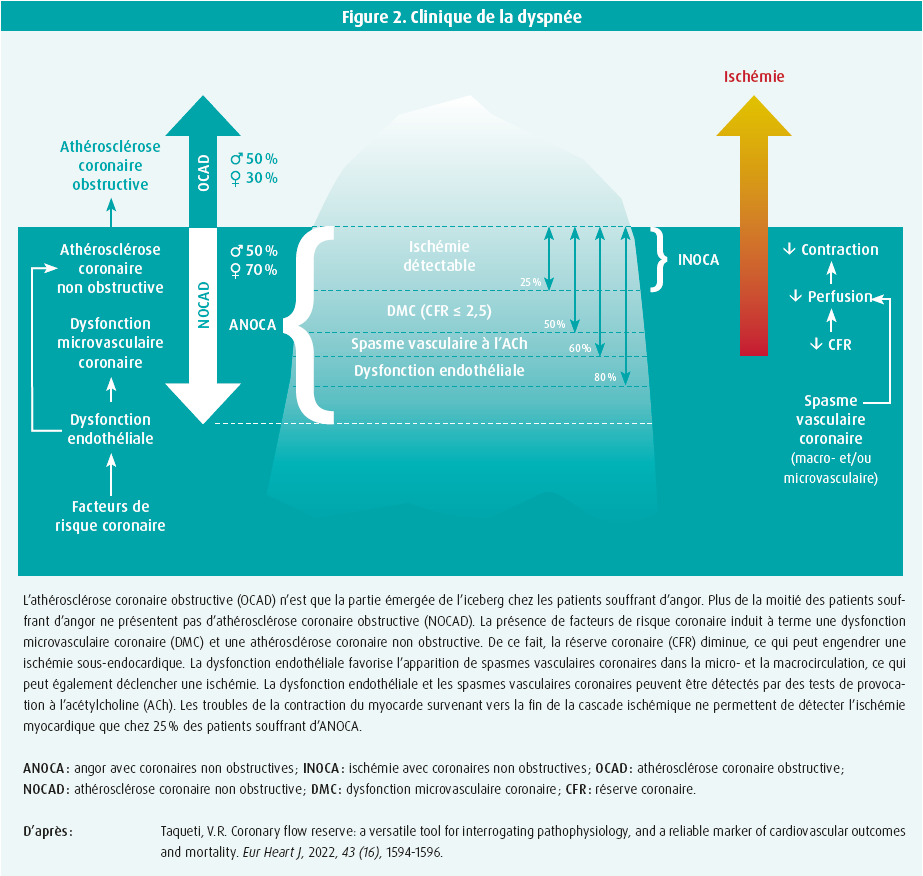
La coronaropathie ischémique chronique est une des pathologies qui miment l'HFpEF, et il faut toujours y penser. C'est essentiellement chez les femmes et les patients âgés que les douleurs angoreuses typiques ne sont souvent pas au premier plan. Chez ces patients, les plaintes de fatigue, de diminution de la capacité d'effort et de dyspnée d'effort constituent la présentation clinique la plus fréquente de l'ischémie myocardique, de sorte que l'HFpEF semble être un diagnostic assez plausible. Dans l'itinéraire clinique diagnostique des patients se plaignant de dyspnée d'effort dans les deux centres cardiaques belges, la cardiopathie ischémique est recherchée par une analyse des troubles de la contraction régionale pendant l'effort, ce qui est parfait pour la détection d'une maladie coronarienne obstructive, mais pas pour le diagnostic d'une dysfonction microvasculaire coronaire. Cependant, il peut également être utile de rechercher une dysfonction microvasculaire coronaire chez les patients souffrant de dyspnée d'effort. Chez les patients présentant un profil de risque cardiométabolique élevé et chez les femmes, on a constaté qu'une diminution de la CFR était étroitement corrélée avec une augmentation des marqueurs inflammatoires, une dysfonction myocardique et des taux élevés de NT-proBNP, facteurs qui sont tous associés à la physiopathologie de l'HFpEF.10, 11 De ce point de vue, il pourrait être judicieux de compléter l'itinéraire clinique diagnostique chez les patients souffrant de dyspnée d'effort, chez qui on suspecte une HFpEF, avec une détermination de la CFR à l'aide d'une analyse Doppler du flux sanguin dans l'IVA ou d'une étude de perfusion par PET scan ou RMC.
En bref, l'expérience de l'étude de Hasselt et de Bruxelles montre que les cardiologues belges peuvent mener des études scientifiques de premier plan au niveau international, si les centres collaborent de manière multicentrique (« l'union fait la force »), et que le développement d'itinéraires cliniques autour de tests fonctionnels dynamiques peut améliorer le diagnostic (et donc peut-être le pronostic) des patients cardiaques. L'exemple des cardiologues de Hasselt et de Bruxelles mérite d'être suivi dans d'autres domaines de la cardiologie, tels que l'approche diagnostique des syndromes coronariens chroniques de type ANOCA/INOCA.
Références
- Verwerft, J., Soens, L., Wynants, J., Meysman, M., Jogani, S., Plein, D. et al. Heart failure with preserved ejection fraction: relevance of a dedicated dyspnoea clinic. Eur Heart J, 2023, 44 (17), 1544-1556.
- Reeh, J., Therming, C.B., Heitmann, M., Hojberg, S., Sorum, C., Bech, J. et al. Prediction of obstructive coronary artery disease and prognosis in patients with suspected stable angina. Eur Heart J, 2019, 40 (18), 1426-1435.
- van de Hoef, T.P., Lee, J.M., Boerhout, C.K.M., de Waard, G.A., Jung, J-H., Lee, S.H. et al. Combined Assessment of FFR and CFR for Decision Making in Coronary Revascularization: From the Multicenter International ILIAS Registry. JACC Cardiovasc Interv, 2022, 15 (10), 1047-1056.
- Lee, S.H., Shin, D., Lee, J.M., van de Hoef, T.P., Hong, D., Choi, K.H. et al. Clinical Relevance of Ischemia with Nonobstructive Coronary Arteries According to Coronary Microvascular Dysfunction. J Am Heart Assoc, 2022, 11 (9), e025171.
- Kunadian, V., Chieffo, A., Camici, P.G., Berry, C., Escaned, J., Maas, A.H.E.M. et al. An EAPCI Expert Consensus Document on Ischaemia with Non-Obstructive Coronary Arteries in Collaboration with European Society of Cardiology Working Group on Coronary Pathophysiology & Microcirculation Endorsed by Coronary Vasomotor Disorders International Study Group. Eur Heart J, 2020, 41 (37), 3504-3520.
- Schindler, T.H., Fearon, W.F., Pelletier- Galarneau, M., Ambrosio, G., Sechtem, U., Ruddy, T.D., et al. PET for Detection and Reporting Coronary Microvascular Dysfunction. JACC Cardiovasc Imaging, 2023, 16 (4), 536-548.
- Hamilton-Craig, C., Ugander, M., Greenwood, J.P., Kozor, R. Stress perfusion cardiovascular magnetic resonance imaging: a guide for the general cardiologist. Heart, 2023, 109 (6), 428-433.
- Kelshiker, M.A., Seligman, H., Howard, J.P., Rahman, H., Foley, M., Nowbar, A.N. et al. Coronary flow reserve and cardiovascular outcomes: a systematic review and metaanalysis. Eur Heart J, 2021, 43 (16), 1582-1593.
- Taqueti, V.R. Coronary flow reserve: a versatile tool for interrogating pathophysiology, and a reliable marker of cardiovascular outcomes and mortality. Eur Heart J, 2022, 43 (16), 1594-1596.
- Taqueti, V.R., Shah, A.M., Everett, B.M., Pradhan, A.D., Piazza, G., Bibbo, C. et al. Coronary Flow Reserve, Inflammation, and Myocardial Strain. JACC Basic to Translational Science, 2023, 8 (2), 141-151.
- Prescott, E., Bove, K.B., Bechsgaard, D.F., Shafi, B.H., Lange, T., Schroder, J. et al. Biomarkers and Coronary Microvascular Dysfunction in Women With Angina and No Obstructive Coronary Artery Disease. JACC Advances, 2023.
Niets van de website mag gebruikt worden voor reproductie, aanpassing, verspreiding, verkoop, publicatie of commerciële doeleinden zonder voorafgaande schriftelijke toestemming van de uitgever. Het is ook verboden om deze informatie elektronisch op te slaan of te gebruiken voor onwettige doeleinden.