Klinische casus en literatuurreview
Inleiding
In de loop van de jaren is het aantal geplaatste implanteerbare pacemakers alleen maar toegenomen. Het is belangrijk om alert te blijven op de mogelijke complicaties van deze hulpmiddelen: het risico ligt naar schatting tussen 3 % en 7,5 %. De vaakst voorkomende complicaties zijn onder andere pneumothorax (< 4 %), verplaatsing van de lead (< 5 %) of perforatie van het myocard (< 1 %).1-2
Deze klinische casus beschrijft een late perforatie van het myocard van de rechter ventrikel door de ventriculaire lead van de pacemaker, met pericardiale effusie, waardoor een chirurgische ingreep met herplaatsing van de ventriculaire lead en drainage van de pericardiale effusie nodig was.
Dit geval is bijzonder interessant omdat het een zeldzame, maar mogelijk ernstige complicatie van de pacemaker illustreert. Bovendien werd dit voorval niet verwacht in de klinische follow-up van de patiënte.
Klinische observatie
Het betreft een patiënte van 86 jaar met bekende, aanhoudende atriumfibrillatie (AF) met snelle ventriculaire respons (130- 140 bpm). Haar algemene toestand was goed, ondanks inspanningsdyspneu en hartkloppingen. Ze heeft een aantal cardiovasculaire risicofactoren, onder andere arteriële hypertensie en hypercholesterolemie. Haar medisch-chirurgische antecedenten vermelden paroxismale AF, een femoropopliteale bypass, hypothyreoïdie en beginnende leverfibrose bij gebruik van amiodaron. De behandeling van de patiënte omvat dabigatran 110 mg 2 x/d., losartan 100/25 mg 1 x/d., thyroxine 75 μg 1 x/d., atorvastatine 20 mg 1 x/d. en alprazolam 0,5 mg 1 x/d. Een externe elektrocardioversie werd gepland nadat er via transoesofageale echografie (TEE) gecontroleerd werd dat er geen trombus in de boezems is. Door de cardioversie werd het sinusritme hersteld na een eenmalige bifasische shock van 300 joule. Er werd een atriale aandoening ontdekt bij het herstel van het sinusritme, met significante bradycardie en hartpauzes > 5 seconden, wat een extra risico op hartritmestoornissen (Torsade de Pointes) inhoudt met het oog op de lengte van de QTc (500-520 msec.). Er werd besloten een tweekamerpacemaker in te planten die aanvankelijk geprogrammeerd werd in de fysiologische DDD-modus. De radiografie van de thorax die de dag na de plaatsing van het hulpmiddel uitgevoerd werd, is normaal en de leads blijken goed op hun plaats te zitten. Op dat moment werd ook de pacemaker gecontroleerd en werd vastgesteld dat de stimulatiedrempels op 0,5 V liggen, wat volkomen aanvaardbaar is.
Drie maanden na de implantatie van de pacemaker kwam de patiënte opnieuw op consultatie voor een controle. De ventriculaire stimulatiedrempel was hoog (3,8 V) zodat er beslist werd om over te gaan tot een radiografie van de thorax om verplaatsing van de lead uit te sluiten. Op de echografie was geen pericardiale effusie en geen teken van transfixie van deze ventriculaire lead te zien. Wegens de leeftijd en de toestand van de patiënte en de lage ventriculaire stimulatie (< 5 %) stelde de behandelende cardioloog voor om niets te doen aan de lead.
In de vierde maand kwam de patiënte opnieuw op consultatie, met vergelijkbare parameters: de ventriculaire stimulatiedrempel was nog altijd hoog, maar stabiel (3,5 V) en er waren geen complicaties. Er werd weer afgezien van een ingreep.
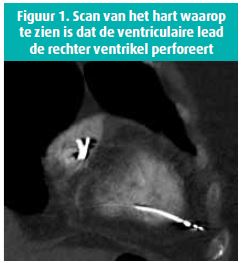
Zeven maanden na de implantatie belandde de patiënte op de Spoedafdeling met hartkloppingen en dyspneu. Ze werd 13 dagen opgenomen op de dienst Cardiologie. Het klinische onderzoek bracht niets bijzonders aan het licht, behalve een recidief van snelle AF van 130-140 bpm bij gebruik van amiodaron en dabigatran. Drie externe elektroshocks na elkaar van 300 joule, 360 joule en 360 joule konden het sinusritme niet herstellen. Op de zesde dag van de ziekenhuisopname was de ventriculaire stimulatiedrempel nog hoger (5,4 V), wat een verplaatsing van de lead liet vermoeden. Bij het opnieuw bekijken van de beelden van de hartscan leek de ventriculaire lead gemigreerd te zijn (figuur 1). Op een transthoracaal echocardiogram was circumferentiële pericardiale effusie van maximaal 15 mm te zien. Op de twaalfde dag van de ziekenhuisopname werd een chirurgische ingreep uitgevoerd die herplaatsing van de ventriculaire lead in het ventriculaire septum en een pericardiale drainage omvat. Tijdens de ingreep bleken er geen complicaties te zijn. De radiologische controle en de controle van de pacemaker op 24 uur waren geruststellend.
Bespreking
In België steeg het aantal implantaties van pacemakers in de laatste 22 jaar met 1 % per jaar. Tussen 2007 en 2016 werden er in ons land 20 489 pacemakers geïmplanteerd.3 In andere westerse landen vinden we gelijkaardige grote aantallen: bijvoorbeeld in Engeland werden in 2013-2014 meer dan 70 000 pacemakers geïmplanteerd en in de Verenigde Staten gaat het om 250 000 per jaar.1, 4
De vaakst waargenomen complicaties zijn pneumothorax, twiddlersyndroom (intentionele verplaatsing van de lead), infecties, slechte werking van een lead wat de stimulatie of de detectie betreft, veneuze trombose (meestal de ondersleutelbeenader) en perforatie van het myocard.1, 5 Perforatie van het myocard door een lead van de pacemaker is een zeldzame complicatie, maar kan ernstige gevolgen op het vlak van morbiditeit en mortaliteit hebben. De eerste beschrijving dateert van 1969, door Barold.5 De incidentie van perforatie van het myocard door een pacemakerlead is laag en schommelt tussen 0 % en 6,37 % naargelang de studies, met een gemiddelde van 0,82 % en een mediaan van 0,40 %.6
Ze kan dus de meeste delen van het hart die in contact zijn met de leads treffen. Meestal worden de perforaties waargenomen ter hoogte van de apex van de rechterventrikel. Deze plaats is immers dunner in vergelijking met het interventriculaire septum, een andere mogelijke plaats voor implantatie van de ventriculaire lead.1
De perforaties van het myocard kunnen ingedeeld worden in acuut (peroperatief of binnen de 24 uur na de ingreep), subacuut (in de eerste maand na de implantatie) en in chronische of vertraagde perforatie (na de eerste maand na de implantatie). De meeste perforaties zijn subacuut en de vertraagde of chronische vormen zijn het zeldzaamst.
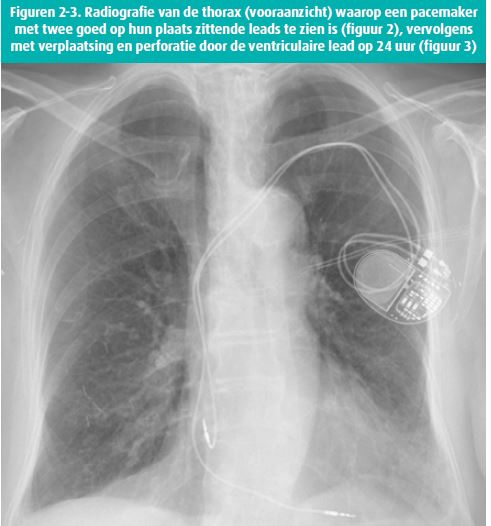
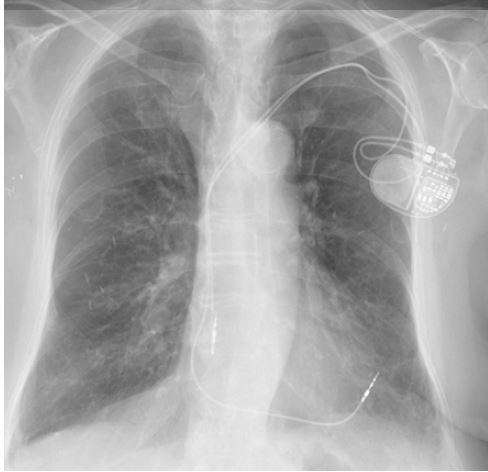
Het klinische beeld is soms weinig specifiek, met symptomen zoals vermoeidheid of verergerde dyspneu. De symptomen hangen af van de stimulatieparameters en van de secundaire positie van de lead (in het pericard, het mediastinum, de pleuraruimte, de longen of ook nog in de buik). De vaakst beschreven klachten zijn pijn in de thorax, dyspneu, diafragmatische stimulatie, hik, syncope en buikpijn. De hemodynamische toestand van de patiënt hangt voornamelijk af van het aanwezig zijn van pericardiale effusie.5 De diagnose wordt vaak toevallig gesteld. Het is dus belangrijk om hieraan te denken bij een patiënt met pijn in de thorax als die een pacemaker draagt, ongeacht of die nog maar pas werd geïmplanteerd of niet.1-2, 4 Een radiografie van de thorax maakt het vaak mogelijk de diagnose te stellen, met projectie van een lead buiten de hartschaduw (figuren 2 en 3). Een echografie is niet vaak nuttig; in de retrospectieve studie van Sterlinski wordt de aandacht gevestigd op het feit dat bij de meeste patiënten met een geïmplanteerde pacemaker een echografie van het hart uitgevoerd was voor ze het ziekenhuis verlieten en dat die normaal was.7 Een normaal echografisch onderzoek na de implantatie mag dus niet tot een onterecht gerust gevoel leiden.
Er bestaat geen significant verschil tussen het risico op perforatie door de atriale lead of door de ventriculaire lead.6 Bovendien is er geen verband met het leadmodel.7 De risico's op perforatie kunnen worden ingedeeld in drie categorieën: risico's die verband houden met de leads, die minder vaak voorkomen omdat de leads dunner en flexibeler zijn; er zal ook vaker perforatie optreden bij actieve fixatie (lead met schroef) dan bij passieve fixatie (lead met haak). Dan, wat de chirurgische prestaties betreft, is er een groter risico op complicaties met artsen die minder dan vijftig ingrepen per jaar uitvoeren. Tot slot zijn de patiëntgerelateerde risicofactoren een hoge leeftijd (> 80 jaar), vrouwelijk geslacht en een laag gewicht (lage BMI). Verder zijn er ook alle omstandigheden die de toestand van het myocard beïnvloeden (druk rechterventrikel, anatomische positie, gevolg van een infarct of een andere aandoening, geneesmiddelen).4 Vanezis voegt als risicofactor ook nog de plaats van implantatie, de plaats van veneuze toegang en concomitant gebruik van steroïden toe.1 We vermelden ook dat hartchirurgie met manipulatie van het hart bij pacemakerdragers eveneens een risico vormt.8
Verder wordt de kwestie van de mobilisatie van de patiënt na de implantatie van de pacemaker aangekaart.9 Er bestaan geen internationale guidelines over de duur van immobilisatie in bed na implantatie. Miracapillo toont aan dat vroege mobilisatie (3 uur na de implantatie) mogelijk is en dat er geen significant verschil is met late mobilisatie (24 uur na de implantatie). Het nut van immobilisatie valt immers moeilijk te begrijpen, behalve enkele uren om te recupereren van de lichamelijke stress van de ingreep. De goede fixatie van de leads is niet toe te schrijven aan de immobilisatie van de patiënte, want de continue contracties van het hart maken het onmogelijk om die zone te immobiliseren. Uiteraard zijn brede en bruuske schouderbewegingen afgeraden, want ze kunnen een lichte tractie op de leads uitoefenen. De enige beschermende factor is een systolische druk van de rechter ventrikel > 35 mmHg, wat waarschijnlijk te maken heeft met het verband met hypertrofie van de rechterventrikel.5
Wat de aanvullende onderzoeken betreft, maken een radiografie van de thorax en een transthoracaal echocardiogram het mogelijk om complicaties zoals pneumothorax of perforatie van het myocard uit te sluiten of te bevestigen door visualisatie van de leads.1, 2 Bovendien maakt een echocardiogram het vooral mogelijk om een eventuele pericardiale effusie in beeld te brengen, iets waar Refaat ons aan herinnert.10 Bij twijfel over de diagnose kan er een scan worden uitgevoerd. Banaszewski voegt daar zelfs aan toe dat een scan de 'gold standard' is in de diagnose van perforatie door een lead, hoewel deze techniek beperkingen heeft die onder andere verband houden met de artefacten (materiaal in metaal).5 Onderzoek van de pacemaker door een competente cardioloog is ook belangrijk; een gewijzigde impedantie, een verhoogde stimulatiedrempel en/of een gewijzigde capture, een gebrek aan sensitiviteit (lage gedetecteerde amplitude) of de aanwezigheid van ruis wijzen op een probleem bij de implantatie en maken verder onderzoek nodig.9 Een normaal onderzoek sluit de mogelijkheid van een late complicatie nooit uit.
De behandeling kan worden ingedeeld in vier situaties: openhartchirurgie om een bres te dichten, pericardiale drainage met herplaatsing van de lead, pericardiale drainage zonder herplaatsing van de lead, of geen ingreep, aangezien de meeste gevallen van minieme pericardiale effusie of van pericarditis verdwijnen zonder drainage en zonder chirurgie.
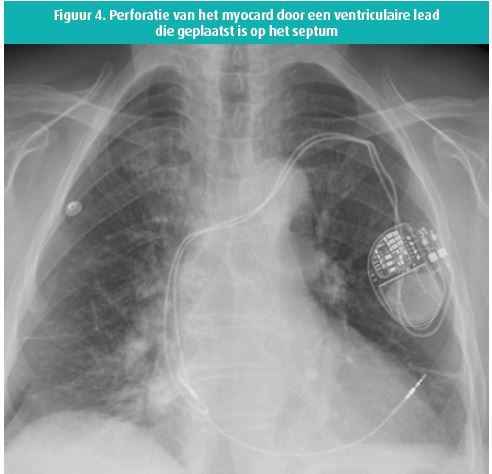
Wat de stimulatie, de sensing en de impedantie betreft, is de plaatsing van de ventriculaire lead in septale positie even efficiënt als in apicale positie. Het is ook een implementatieplaats van de lead waarbij zeer zelden complicaties optreden (figuur 4).11
Conclusie
Onze patiënte van 86 jaar kreeg een perforatie van de rechter ventrikel door de lead van haar pacemaker, die laat optrad en weinig symptomen veroorzaakte. Haar risicofactoren waren vrouwelijk geslacht en een gevorderde leeftijd. Bovendien onderging ze cardioversie door externe elektroshock. Het is mogelijk dat de ventriculaire lead aanvankelijk iets te diep geïmplanteerd werd, zoals blijkt uit de vrij hoge ventriculaire stimulatiedrempels na een korte follow-up, en dat het plots schokken van het hart tijdens de elektrocardioversie ertoe geleid heeft dat de ventriculaire lead door de apex van de rechter ventrikel met perforatie werd verplaatst en dat secundaire pericardiale effusie werd veroorzaakt. Gelukkig werd de diagnose snel gesteld, werd de patiënte efficiënt behandeld met een chirurgische ingreep en bleek ze na een follow-up van twee maanden geen gevolgen overgehouden te hebben.
Het is dus voornamelijk dankzij een goede kennis van deze pathologie dat een arts in staat is om de diagnose te stellen. Het kan daarna bevestigd worden door een analyse van de prestaties van de pacemaker, een echografie van het hart of ook nog een scan.
Referenties
- Vanezis, A., Prasad, R., Andrews, R. Pacemaker leads and cardiac perforation. J Royal Soc Med Open, 2017, 8, 1-3.
- Rajkumar, C.A., Claridge, S., Jackson, T., et al. Diagnosis and management of iatrogenic cardiac perforation caused by pacemaker and defibrillator leads. Europace, 2017, 19, 1031-1037
- Mairesse, G., Le Polain de Waroux, J., et al. Quality assessment in Belgian arrhythmology: the Belgian heart rhythm association (BeHRA) databases. Acta Cardiol, 2019, 74, 1-8.
- Ellenbogen, K., Wood, M., Shepard, R. Delayed complications following pacemaker implantation. Pacing Clin Electrophysiol, 2002, 25, 1155-1158.
- Banaszewski, M., Stepinska, J. Right heart perforation by pacemaker leads. Arch Med Science, 2012, 8, 11-13.
- Vamos, M., Erath, J., Benz, A., Bari, Z., Duray, G., Hohnloser, S. Incidence of cardiac perforation with conventional and with leadless pacemaker systems: A systematic review and meta-analysis. J CV Electrophysiol, 2016, 28, 336-346.
- Sterlinski, M., Przybylski, A., Maciag, A., et al. Subacute cardiac perforations associated with active fixation leads. Europace, 2009, 11, 206-212.
- Tarbiat, M., Bakhshaei, M., Moradi, M. Successful management of right ventricular perforation associated with a pacemaker lead during Off-Pump CABG surgery: A Case Report. Anesth Pain Med, 2017, 7, e57799.
- Miracapillo, G., Costoli, A., Addonisio, L., et al. Early mobilization after pacemaker implantation. J Cardiovasc Med, 2006, 7, 197-202.
- Refaat, M., Hashash, J., Shalaby, A. Late Perforation by Cardiac Implantable Electronic Device Leads: Clinical Presentation, Diagnostic Clues, and Management. Clin Cardiol, 2010, 33, 466-475.
- Liang, Y., Liu, L., Chen, D., Lin, C., Fei, H., Chen, S., Wu, S. Right ventricular outflow tract septal pacing versus apical pacing: a prospective, randomized, single-blind 5-years follow-up study of ventricular lead performance and safety. Journal Huazhong University of Science and Technology, 2015, 35, 858-861.
Niets van de website mag gebruikt worden voor reproductie, aanpassing, verspreiding, verkoop, publicatie of commerciële doeleinden zonder voorafgaande schriftelijke toestemming van de uitgever. Het is ook verboden om deze informatie elektronisch op te slaan of te gebruiken voor onwettige doeleinden.