In dit artikel bespreek ik de belangrijkste resultaten van de BB-meta-HF-studie, de 'SYNTAX extended survival'-studie en de 2 jaarsresultaten van de MITRA-FR-studie. Deze studies werden voorgesteld tijdens de 'Hot Line sessie 4' van het ESC te Parijs.
BB-meta-HF - Beta-blockers are effective in high-risk heart failure patients with reduced ejection fraction and moderately-severe renal dysfunction
Gepresenteerd door Dipak Kotecha (Birmingham, Verenigd Koninkrijk).
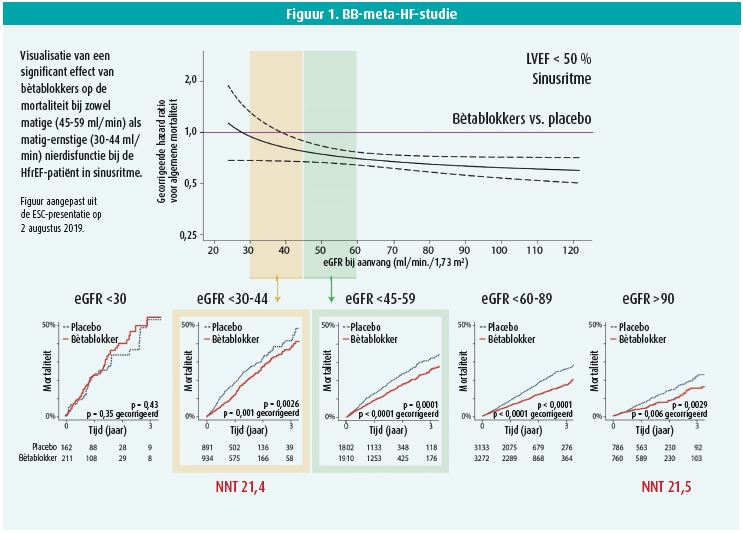
De 'BetaBlockers in Heart Failure Collaborative Group' (BBmetaHF) onderzoekt het effect van nierdisfunctie op mortaliteit in hartfalenpatiënten met een verminderde ejectiefractie (HFrEF), door gebruik te maken van de individuele data van 16 740 hartfalenpatiënten vanuit 11 gerandomiseerde gecontroleerde studies die bètablokkers vergeleken met placebo. Ze zoeken een antwoord op de vraag of bètablokkers de mortaliteit verminderen in HFrEF én matige (4559 ml/min) of matigernstige (3044 ml/min) nierdisfunctie.
Tijdens een mediane opvolging van 1,3 jaar werd een sterk negatieve relatie tussen de graad van nierdisfunctie en mortaliteit waargenomen. Een HfrEF-patiënt met een klaring van 35 ml/min heeft een tweevoudig mortaliteitsrisico ten opzichte van 60 ml/min en voor elke afname van 10 ml/min stijgt de mortaliteit met 12 % (95 % CI 1015 %; p < 0,001). Ten opzichte van placebo werd er geen relatie gezien met verdere nierfunctieachteruitgang, met andere woorden: bètablokkers doen de nierfunctie niet verslechteren.
In sinusritme zorgden bètablokkers voor een significante mortaliteitsreductie (27 % RR voor matige en 29 % RR voor matigernstige nierfunctiebeperking). Men moet slechts 21 patiënten behandelen om één overlijden te voorkomen, wat vergelijkbaar is met de groep met een bewaarde nierfunctie (ondanks de hogere frequentie van comorbiditeiten). Aangezien er onvoldoende data beschikbaar zijn voor een klaring < 30 ml/min kan daarover geen uitspraak gedaan worden.
In VKF werd er geen effect op de mortaliteit waargenomen. Wel is VKF ten opzichte van sinusritme gerelateerd aan een significant lagere klaring (4 ml/min) én hogere mortaliteit (+5 %). De preventie van het ontstaan van VKF bij HFrEF is dan ook belangrijk, mede door het gebruik van correct gedoseerde hartfalentherapie.
Tot slot geven bètablokkers ten opzichte van placebo géén verhoogd aantal nevenwerkingen waardoor de therapie gestopt zou geweest zijn, en adequate optitratie van de therapie in het merendeel van de patiënten bleek mogelijk.
Dr. Kotecha besloot dat nierdisfunctie vaak onterecht gezien wordt als een drempel om guidelineaanbevolen therapie voor HFrEF te starten. Bètablokkers verbeteren immers de prognose, waarbij het absolute voordeel even groot is als bij een bewaarde nierfunctie, zonder verschil in het aantal patiënten dat bètablokkers stopzet door nevenwerkingen versus placebo.
Syntaxes - Ten-Year Survival after Coronary Artery Bypass Grafting versus Percutaneous Coronary Intervention: The SYNTAX Extended Survival study
Gepresenteerd door Daniel THUIJS (Rotterdam, Nederland).
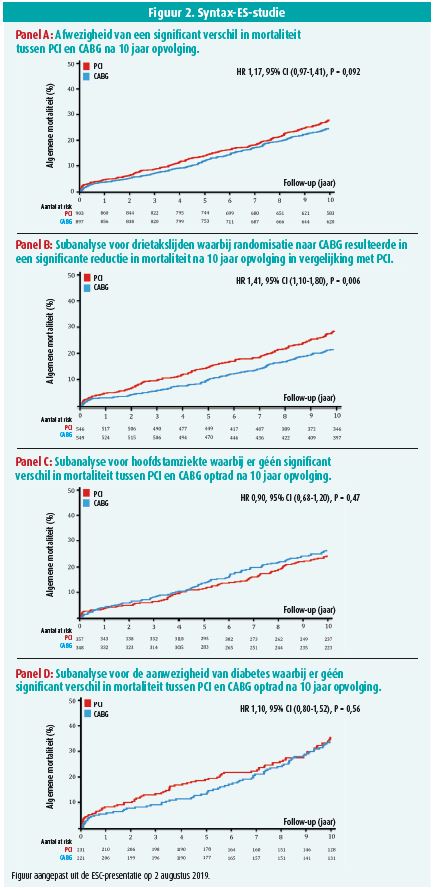
De 'Synergy between PCI with Taxus and Cardiac Surgery (SYNTAX) Extended Survival'-studie toont de resultaten van 10 jaar na randomisatie tussen percutane coronaire interventie (PCI) met eerste generatie drug-eluting stents versus CABG in drietakslijden en ernstige hoofdstamstenose.1 Elke patiënt werd in een heart-team besproken. Als er geen absolute voorkeur voor PCI (n = 903) of CABG (n = 897) bleek, werd de patiënt gerandomiseerd. Eerdere resultaten toonden scheiding van de overlevingscurves na 1 jaar met verdere dissociatie tot 5 jaar opvolging, maar zonder statistische significantie.2, 3
Na 10 jaar bleek er géén significant verschil in overleving tussen PCI en CABG in de totale cohorte (HR: 1,17, 95 % CI: 0,97-1,41; p = 0,092). Wat betreft drietakslijden zag men wel een significant overlevingsvoordeel voor CABG (HR: 1,41 voor PCI; 95 % CI: 1,10-1,80; p = 0,006). Dat gold met name voor complexe coronaire afwijkingen (SYNTAX-score > 33) (HR: 1,41 voor PCI; 95 % CI: 1,05-1,89). Daarbij moet men beseffen dat patiënten met een hoge SYNTAX-score reeds uit de studie geweerd werden door de beslissing van het heart-team om CABG te kiezen (gemiddelde SYNTAX-score 37,8).
In de subgroep met hoofdstamstenose zag men geen verschil in overleving (HR: 0,90; 95 % CI: 0,68-1,20; p = 0,47). Daarnaast hadden diabetici enigszins verrassend een vergelijkbare 10 jaarsoverleving. Men suggereert dat dat effect verklaard kan worden door het relatief lage aantal diabetici (n = 452) en doordat diabetes een 'effect modifier' is bij meertakslijden, maar niet bij geïsoleerde hoofdstamziekte.
Dr. Thuijs concludeert dat er een voorkeur moet gelden voor CABG in geval van drietaksziekte, zeker indien gepaard met een hoge SYNTAX-score. Voor significant hoofdstamlijden is PCI een evenwaardig alternatief voor CABG en hetzelfde kan gesteld worden voor 'eenvoudig' meertakslijden met lagere SYNTAX-scores. Uiteraard moet het heart-team ook andere, niet-bestudeerde outcomeparameters, zoals het risico op myocardinfarct, CVA, stenttrombose, greffe-occlusie en comorbiditeiten includeren in hun keuze voor revascularisatie. Diabetes heeft alvast op basis van de huidige resultaten geen direct gevolg op de beslissing van het heart-team.
MITRA-FR - 2 years follow-up of the MITRA-FR study: a randomized controlled trial evaluating the effectiveness of percutaneous mitral valve repair in secondary mitral regurgitation
Gepresenteerd door Jean-François Obadia (Lyon-Bron Cedex, France)
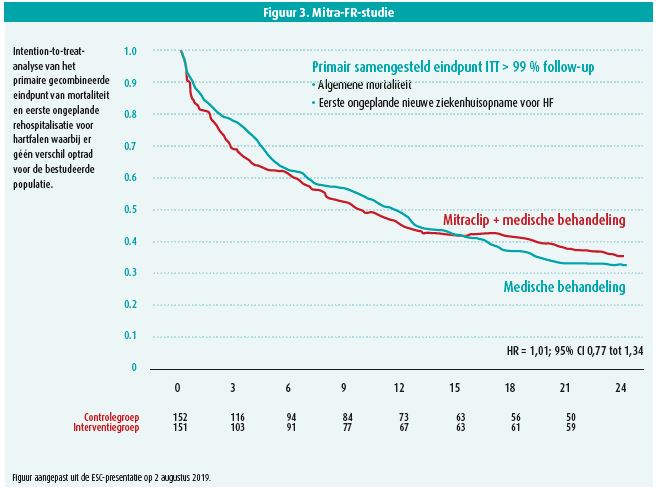
Bij gevorderd hartfalen dilateert het ventrikel met secundaire mitralisklepinsufficiëntie (MI) tot gevolg. De resultaten van de MITRA-FR-studie na 1 jaar toonden geen effect op mortaliteit ten opzichte van optimale medische therapie.4 In de COAPT-studie daarentegen zag men na 2 jaar opvolging wel een significant gunstig effect op vlak van het gecombineerde eindpunt van heropname voor hartfalen en mortaliteit.5
Ook na twee jaar opvolging blijkt er geen significant verschil te zijn in het gecombineerde eindpunt van mortaliteit en ongeplande hospitalisatie voor hartfalen (64,2 % MitraClip vs. 68,6 % medicamenteus; HR: 1,04; 95 % CI: 0,76-1,42).6
Ook indien elk eindpunt apart geanalyseerd werd, kon er geen verschil in mortaliteit (33,9 % vs. 35 %; HR: 0,99; 95 % CI: 0,641,52) en ongeplande hospitalisatie voor hartfalen (59,7 % vs. 63,5 %; HR: 1,03; 95 % CI: 0,741,43) genoteerd worden. Prof. Obadia concludeerde dat op basis van de huidige analyse er voor de bestudeerde patientengroep geen meerwaarde bestaat voor de percutane behandeling van secundaire MI ten opzichte van enkel medicamenteuze therapie, alleszins op vlak van mortaliteit en ongeplande hospitalisaties voor hartfalen. Een analyse van de events tussen 12 en 24 maanden suggereerde wel een lager aantal van eerste hospitalisatie voor hartfalen in de interventiegroep (HR: 0,47; 95 % CI: 0,220,98), wat consistent was met het totaal aantal hospitalisaties voor hartfalen (159 vs. 186; HR: 0,87; 95 % CI: 0,561,35).
Prof. Obadia stelt dat men het uitgesproken verschil met de COAPT-studie kan verklaren door de vooropgestelde patiëntenselectie. De verschillen in inclusiecriteria zorgden voor een meer uitgesproken graad van MI, minder uitgesproken linkerventrikelremodelling, lagere pulmonaaldrukken en een betere rechterventrikelfunctie in de COAPT-studie dan in de MITRA-FR-groep.
Vervolgens legde dr. Hahn uit dat MITRA-FR een grote groep van ernstige MI proportioneel aan de mate van linkerventrikeldilatatie behandelde. De COAPT-studie daarentegen behandelde voornamelijk ernstige MI disproportioneel aan de mate van linkerventrikeldilatatie, waarbij de MI dus niet louter door disfunctie van het ventrikel veroorzaakt wordt en waar een klepinterventie de grootste impact op de prognose kan betekenen. Dit concept van proportionele en disproportionele MI is vermoedelijk de drijvende factor tot het verschil in eindpunten van deze twee studies. Verdere studies zullen nodig zijn om een populatie te selecteren waarbij de MitraClip een duidelijk gunstig effect heeft. Daarnaast beklemtoont ze het belang van optimale medicamenteuze therapie, wat mogelijk een verklaring is voor de hogere mortaliteitscijfers in de controlegroep van de COAPT ten opzichte van de MITRA-FR (resp. 46 % vs. 34 %). Zo werden RAAS-blokkers frequenter voorgeschreven in de MITRA-FR-studie dan in de COAPT-studie (84,7 vs. 67,1 %).
Ze besloot dat de bestudeerde populaties in beide studies niet alleen beschouwd moeten worden als een continuüm van de ziekte maar ook als een continuüm van medische therapie, dat beide studies concordant zijn aan elkaar én dat het additionele nut van edge-to-edge repair bovenop optimale medicamenteuze therapie in de toekomst verder bewezen moet worden.
Referenties
- Thuijs, D., Kappetein, AP., Serruys, P., Mahr, F.W., Marice, M.C., Mack, M., et al. Percutaneous coronary intervention versus coronary artery bypass grafting in patients with three-vessel or left main coronary artery disease: 10-year follow-up of the multicenter randomized controlled SYNTAX trial. Lancet, 2019, doi: 10.1016/S0140- 6736(19)31997-X
- Serruys, P.W., Morice, M.C., Kappetein, A.P., Colombo, A., Holmes, D.R., Mack, M.J., et al. Percutaneous coronary intervention versus coronary-artery bypass grafting for severe coronary artery disease. N Engl J Med, 2009, 360 (10), 961-972.
- Mohr, F., Morice, M.C., Kappetein, A.P., Feldman, T.E., Stahle, E., Colombo, A., et al. Coronary artery bypass graft surgery versus percutaneous coronary intervention in patients with three-vessel disease and left main coronary disease: 5-year follow-up of the randomized, clinical SYNTAX trial. Lancet, 2013, 381 (9867), 629-638.
- Obadia, J.F., Messika-Zeitoun, D., Leurent, G., Iung, B., Bonnet, G., Piriou, N., et al. Percutaneous Repair or Medical Treatment for Secondary Mitral Regurgitation. N Engl J Med, 2018, 379 (24), 2297-2306.
- Stone, G.W., Lindenfield, J., Abraham, W.T., Kar, S., Lim, D.S., Mishell, J.M., et al. Transcatheter Mitral-Valve Repair in Patients with Heart Failure. N Engl J Med, 2018, 379 (24), 2307-2318.
- Iung, B., Armoiry, X., Vahanian, A., Boutitie, F., Mewton, N., Trochu, JN., et al. Percutaneous Repair or Medical Treatment for Secondary Mitral Regurgitation: Outcomes at 2 years. Eur J Heart Fail, 2019, doi: 10.1002/ ejhf.1616.
Niets van de website mag gebruikt worden voor reproductie, aanpassing, verspreiding, verkoop, publicatie of commerciële doeleinden zonder voorafgaande schriftelijke toestemming van de uitgever. Het is ook verboden om deze informatie elektronisch op te slaan of te gebruiken voor onwettige doeleinden.