Casus
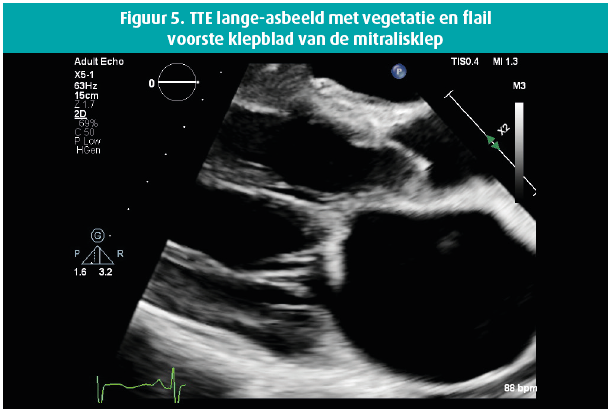
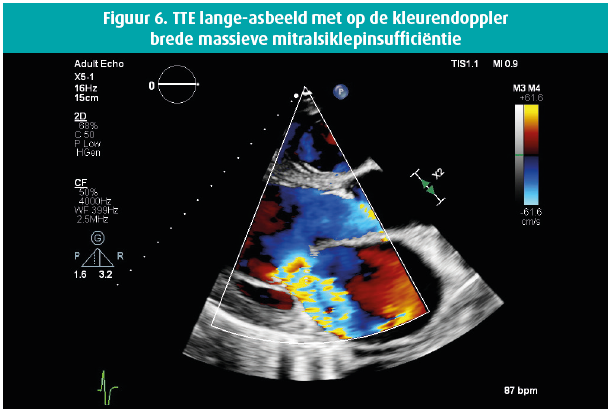
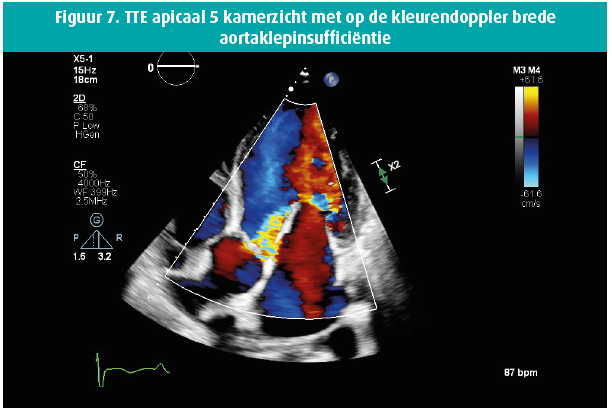
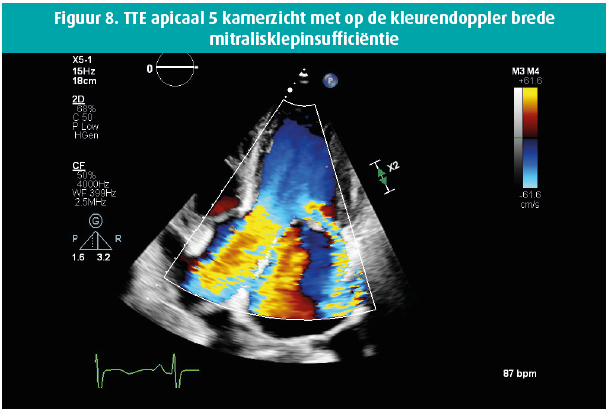
Een 42-jarige man biedt zich enkele weken geleden aan op de Spoedgevallendienst met klachten van dyspnoe die toegenomen waren over de laatste 14 dagen tot consult, met recentelijk ook het verschijnen van enkeloedeem. In de voorgeschiedenis houden we rekening met een aortaklepbicuspidie en in 2016 de diagnose van een matig gedifferentieerd mucineus adenocarcinoom van de distale slokdarm, stadium cT3 cN0 cM0 waarbij een partiële oesofagogastrectomie wordt verricht met aanvullende radiochemotherapie. Wegens een anastomotische slokdarmstrictuur wordt tweemalig een endoscopische dilatatie verricht. Een Port-A-Cath (PAC) wordt ter plaatse gelaten en zeswekelijks gespoeld. Het fysisch onderzoek bij de apyretische patiënt toont een bloeddruk van 120/50 mmHg, gestuwde jugulairen en een systolisch en diastolisch hartgeruis ter hoogte van de aortaklephaard, alsook een luid systolisch geruis apicaal uitstralend naar de linkeraxilla. Laboresultaten tonen een leucocytose met WBC 16380/ μL, CRP 59 mg/L , NTproBNP 21391 ng/L en de hemoculturen komen alle binnen de 24 uur positief terug voor een Staphylococcus epidermidis, waarvoor flucloxacilline 3 x 4 gram/24 u wordt opgestart. De PAC wordt verwijderd en toont een kolonisatie met Staphylococcus epidermidis. De dag na PAC-verwijdering blijven de hemoculturen positief. Vanaf dan worden ze negatief. De transthoracale echocardiografie (figuren 1-8) toont een gedilateerde linkerventrikel met een einddiastolische diameter van 73 mm, een eindsystolische diameter van 52 mm en een laag-normale ejectiefractie van 54 %, een bicuspide aortaklep met raphe met verdikte klepbladuiteinden maar zonder vegetatie en met een massieve aortaklepinsufficiëntie, terwijl de mitralisklep een flail voorste klepblad toont met bijkomend een vermoedelijk grote vegetatie en massieve mitralisklepinsufficiëntie. Een matig ernstige tricuspidalisklepinsufficiëntie bij een morfologisch normale klep laat toe een belangrijke pulmonale hypertensie op te meten met een PAPs 72 mmHg. Transoesofagale echocardiografie wordt niet verricht gezien de onderliggende slokdarmpathologie. Een coronarografie met rechterhartkatheterisatie bevestigt de ernstige secundaire pulmonale hypertensie en toont een normale coronaire status. Na 10 dagen antibioticatherapie wordt overgegaan tot een aorta- en mitralisklepvervanging (mechanische prothese) en een tricuspidalisklepplastie. Peroperatief vertoont de mitralisklep macroscopisch manifeste tekenen van endocarditis met vegetaties.
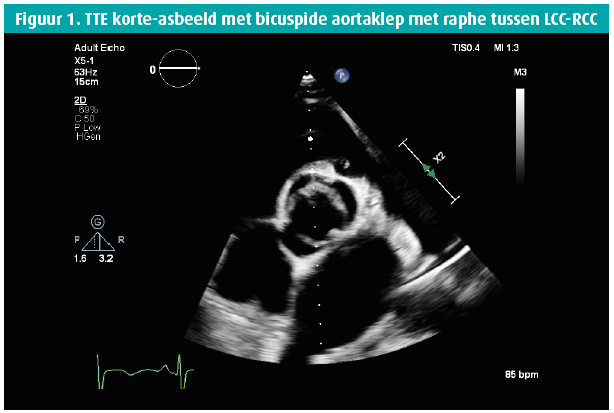
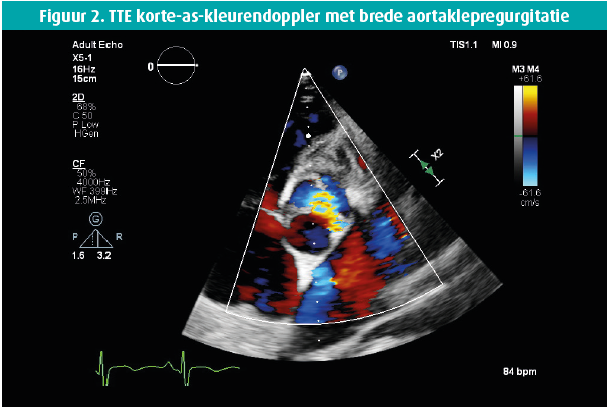
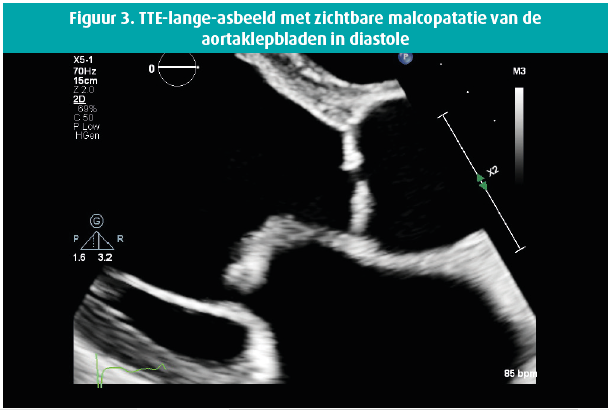
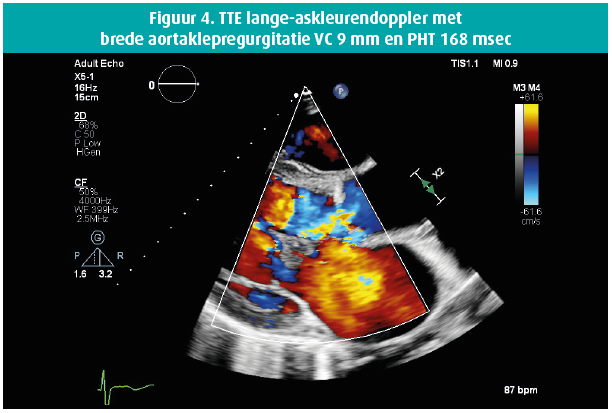
Epidemiologie, pathofysiologie en klinische tekenen
Infectieuze endocarditis (IE) van een natieve hartklep treedt niet frequent op en heeft een incidentie van 2-10 gevallen/ 100 000 persoon-jaren. Vermoedelijk ontstaat de infectie op een letsel van het klependotheel.1 Hierdoor kunnen microthrombi ontstaan (interactie subendotheliaal collageen en andere matrixmoleculen met bloedplaatjes en fibrine) wat men steriele vegetaties noemt. Deze kunnen gekoloniseerd worden door bacteriën in geval van bacteriëmie. Bij onvoldoende immuunrespons kunnen de bacteriën prolifereren en kunnen geïnfecteerde vegetaties ontstaan die de typische letsels zijn bij IE. Verdere bacteriële groei (neutrofielen en andere verdedigingsmoleculen kunnen moeilijk in een vegetatie de bacteriën bestrijden) leiden tot de typische 4 mechanismen verantwoordelijk voor de klinische tekenen van IE: 1) klepdestructie, paravalvulaire extensie en hartfalen, 2) microvasculaire embolisatie en grotevatenembolisatie, 3) metastatische infectie (hersenen, nieren, milt, longen), 4) immunologische fenomenen (glomerulonefritis, vals-positieve serologische testen).1
Voorbeschikkende condities voor IE zijn congenitale defecten zoals, in onze casus, bicuspide aortaklep, alsook verworven klepdefecten zoals reumatische kleppen en aortaklepstenose. Intracardiale devices zijn meer en meer frequent de oorzaak voor een IE. Niet-cardiale risicofactoren zijn voornamelijk een slechte tandhygiëne, IV drugmisbruik, hemodialyse, diabetes, chronisch leverlijden, onderdrukte immuniteit, onderliggende neoplasie, en zoals bij onze patiënt een intravasculair device of katheter (PAC).
De voornaamste klinische tekenen zijn koorts en hartgeruis (90 en 75 % van IE-patiënten). Onze casus toont wel degelijk aan dat koorts geen sine qua non is voor de diagnose van IE. IE kan zich zowel acuut (congestief hartfalen, CVA, perifere embolisatie, sepsis of septische shock) als subacuut manifesteren (subfebriele status, vermoeidheid, dyspnoe, zweten, artralgiën, gewichtsverlies). Micro-embolen en immunologische fenomenen leiden tot de splinterbloedingen, conjunctivale bloedingen, knobbels van Osler, janawayletsels en rothvlekken.
Microbiologie
Grampositieve kiemen zijn verantwoordelijk voor ongeveer 80 % van de IE-gevallen. Staphylococcus aureus (35-40 %), Streptococcus (30-40 %: viridans 20 % en gallolyticus (vroeger bovis) en andere streptokokken 15 %) en enterokokken in 10 % van de IE-gevallen. Coagulase-negatieve staphylokokken zoals bij onze patiënt worden in tegenstelling tot IE-patiënten met klepprothesen bij natieve IE eerder zelden gevonden behalve voor de Staphylococcus lugdunensis. HACEKgroep bacteriën, fungi, polymicrobiële en zeldzaam aerobe gramnegatieve bacillen worden geïsoleerd in 5 % van de gevallen. Uiteraard kan vroegtijdig gebruik van antibiotica voor het afnemen van de hemoculturen leiden tot negative hemoculturen wat het diagnostisch en therapeutisch beleid aanzienlijk kan bemoeilijken.
Evaluatie en diagnose
De diagnose van IE is nog steeds gebaseerd op de 'Modified Duke Criteria' (tabel 1). De gevoeligheid van deze criteria voor de zekerheidsdiagnose van IE ('definite' diagnosis of IE) bedraagt 80 %. De gevoeligheid ligt lager bij IE op kunstkleppen ('prosthetic valve IE') alsook bij IE op devices (PM, CRT, ICD), rechterhartendocarditis en cultuurnegatieve IE. De negatieve predictieve waarde bedraagt 90 % wanneer de criteria voor 'definite' noch voor 'possible' IE zijn voldaan.
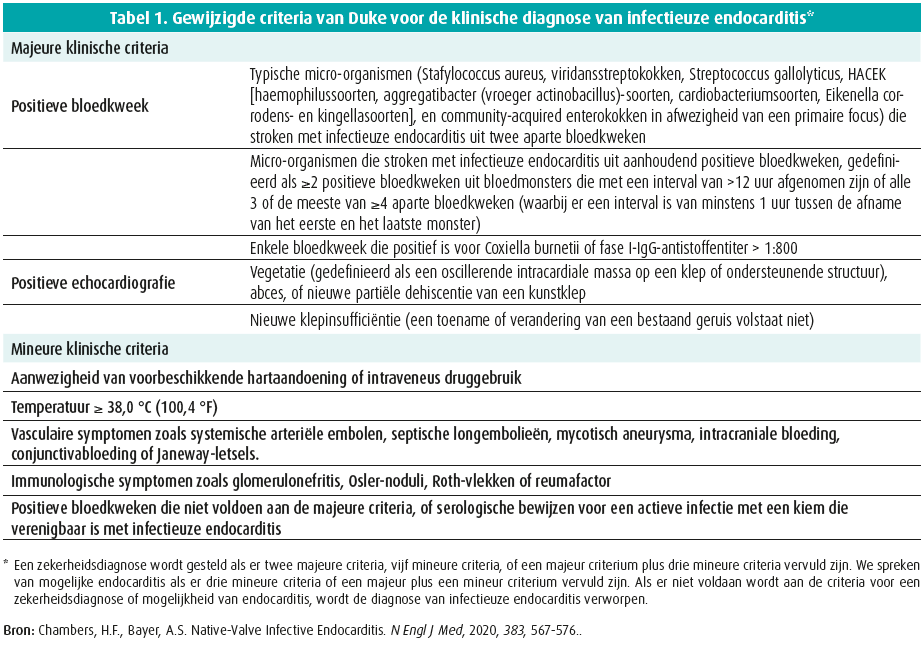
De hoekstenen van de diagnose van IE zijn de hemoculturen en de echocardiografie.
Hemoculturen zijn de belangrijkste microbiologische test maar een mogelijke oorzaak van cultuurnegatieve IE-gevallen, naast het gebruik van antibiotica voor het afnemen van de hemoculturen, is de aanwezigheid van bacteriën die erg traag of niet groeien in standaardbloedcultuur- media: bartonella species, Coxiella burnetii, Tropheryma whipplei en legionella. Serologische en moleculaire testen moeten in deze gevallen het gepaste antwoord geven.
Echocardiografie blijft de belangrijkste beeldvormingsmodaliteit. In natieve IE bedraagt de gevoeligheid van transthoracale echocardiografie (TTE) 60 % terwijl transoesofageale echocardiografie (TOE) de gevoeligheid opkrikt naar 90 % of meer. De specificiteit van beide bedraagt 95 %. Om intracardiale complicaties tijdig te detecteren is TOE veel gevoeliger dan TTE en zal bijgevolg bij vermoeden van een IE op basis van kliniek en TTE, aanvullend vaak een TOE verricht worden. Nieuwe beeldvormingstechnieken werden geïncorporeerd in de aanbevelingen door het ESC in 2015 met een rol voor MRI voor de vroegtijdige detectie van hersenembolen, voor WBC-scintigrafie en PET-CT voor de diagnose van klepprothese en devicegerelateerde IE, voor MDCT voor perivalvulaire extensie (abcedatie) van IE en voor PET-CT voor het opsporen van metastatische infectieuze haarden.2 Daar waar PET-CT zijn toegevoegde rol bewezen heeft bij de evaluatie van IE op hartklepprothesen is zijn rol bij natieve IE nog onduidelijk.
Antimicrobiële therapie
De antimicrobiële therapie voor IE is gebaseerd op 4 basisprincipes: het antibioticum moet de bacterie kunnen doden (bactericide en niet bacteriostatisch); er moet een langdurige therapie gegeven worden (weken in plaats van dagen); hoge dosissen zijn vereist om voldoende drugblootstelling te garanderen; en broncontrole.1
Een overzicht van de verschillende antibioticaregimes kan worden teruggevonden in overzichtartikels omtrent IE.1, 2
De antibioticatherapie moet vaak langdurig intraveneus (IV) toegediend worden. Langdurige hospitalisaties kunnen, mits het opzetten van goed georganiseerde ambulante zorgprogramma's met bijzondere aandacht voor steriliteit bij IV-toediening, vermeden worden.
Zelfs bij verderzetten van per os antibioticatherapie in ambulante setting moet een gestructureerde follow-up geregeld worden om tijdig tekenen van recidief of complicaties te detecteren.
Gezien de complexiteit van het beleid van IE, wordt aangedrongen op het organiseren van een endocarditisteam in referentiecentra. Dit moet toelaten door middel van een snelle multidisciplinaire aanpak de optimale zorg te verlenen aan deze patiënten.
Chirurgische behandeling
De drie belangrijkste indicaties voor heelkunde zijn: 1) hartfalen door klepdisfunctie of -destructie, 2) niet-gecontroleerde endocardiale infectie (paravalvulaire extensie of persisterende bacteriëmie) en 3) grote (> 10 mm) mobiele vegetaties ter preventie van systemische embolisatie, voornamelijk naar de hersenen. Ook de lokalisatie van de vegetatie bepaalt het emboligeen risico (mitralisklep > aortaklep). Deze factoren zijn opgenomen in de richtlijnen voor heelkundige interventie (tabel 2).1, 2
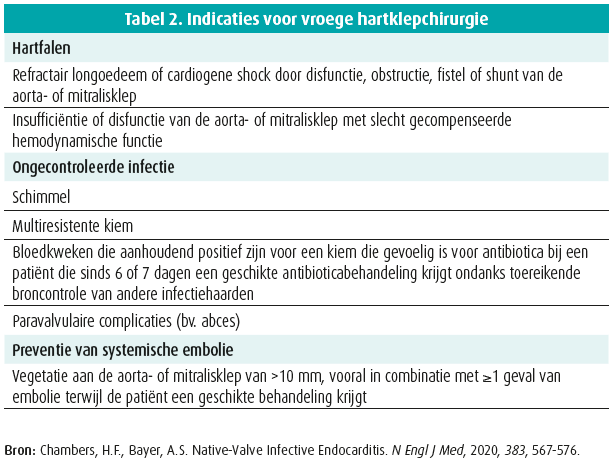
Er bestaan enkele publicaties die laten uitschijnen dat vroegtijdige heelkunde zou kunnen leiden tot een betere overleving in vergelijking met een medische therapie of laattijdige chirurgie. Welke patiënten hierbij het meeste voordeel zouden halen is nog onduidelijk.3, 4
Wat wel meer en meer duidelijk wordt, is dat de prognose van patiënten met IE die een theoretische indicatie hebben voor heelkunde en die niet krijgen om een of andere reden (inoperabel, geweigerd …) barslecht is.
Prognose
Ondanks de uitbreiding van de diagnostische mogelijkheden en de tendens tot meer vroegtijdige behandeling, zowel medisch als heelkundig, blijft de mortaliteit van IE torenhoog. In-hospitaalmortaliteit bedraagt 15-30 %, 30 dagenmortaliteit 20-23 % en 1 jaarsmortaliteit 30-40 %.
Onzekerheden1
Moleculaire technieken worden steeds accurater en zullen allicht in de toekomst steeds belangrijker worden voor vroegtijdige diagnostiek.
MRI en PET-CT worden meer naar voren geschoven om de diagnostiek van IE te verbeteren. Of het systematisch opsporen van silentieuze cerebrale embolen met MRI (mineur criterium van de dukescriteria) bij patiënten met natieve IE ook de prognose van deze patiënten verbetert, is onzeker. Hetzelfde kan gezegd worden over het systematisch verrichten van PETCT bij deze patiënten.
Hoewel de POET-trial bemoedigende resultaten kon aantonen voor het vroegtijdig overschakelen van IV naar per os antibiotherapie, is verder onderzoek noodzakelijk om na te gaan bij welk type patiënten dit een veilige strategie is. In deze trial werd slechts 20 % van de gescreende patiënten geïncludeerd en slechts enkelen vertoonden een infectie met Staphylococcus aureus.5
Er blijft onzekerheid omtrent de timing, de criteria voor uitstel en de prognostische factoren voor heelkunde in IE. In geval van uitgebreid ischemisch of hemorragisch CVA wordt meestal een uitstel aangeraden van zeker vier weken. Bij beperkte CVA's kan heelkunde allicht wel veilig worden uitgevoerd.
Besluit
De casus in het begin van dit artikel beschrijft een patiënt met een gekende bicuspide aortaklep en een PAC die zeswekelijks gespoeld werd. Hoewel deze patiënt geen koorts of rillingen meldde, was de aanwezigheid van een de-novohartgeruis (aortaklepinsufficiëntie - cave lage diastolische bloeddruk - en mitralisklepinsufficiëntie) met tekenen van hartfalen en de aanwezigheid van een inflammatoir bloedbeeld en leukocytose de trigger om aan de diagnose van IE te denken. De positieve hemoculturen met een typische kiem ondersteunen deze diagnose en de TTE bevestigde dit. Hoewel er zeker een indicatie was, werd, gelet op de antecedenten van slokdarmheelkunde met nadien strictuurvorming met nood aan meerdere dilataties, geen TOE verricht. Gezien de zeer goede kwaliteit van de TTE en de duidelijke indicatie voor chirurgie (belangrijke klepdestructie, de belangrijke linkerkamerdilatatie, de gedaalde LV systolische functie en ernstige pulmonale hypertensie) werd evenmin een TOE met een nasofarygeale (micro-)probe verricht gezien het potentieel risico op slokdarmperforatie.
Vanwege het verhoogd cardiovasculairrisicoprofiel van de patiënt (ernstig tabagisme en hyperlipidemie) en na exclusie van mobiele vegetaties t.h.v. van de aortaklep werd een links-rechtshartkatheterisatie verricht. De coronarografie bracht geen significante letsels aan het licht en de rechterhartkatheterisatie bevestigde de secundaire pulmonale hypertensie. Aangezien de oorzakelijke kiem vanaf dag 1 gekend was en op geleide van het antibiogram adequaat bestreden kon worden met hooggedoseerde smal-spectrumantibiotica, er adequate broncontrole was (verwijderen PAC), en aangezien de patiënt hemodynamische noch emboligene problemen stelde onder een minimale dosis diuretica, kon hij op dag 10 geopereerd worden in goede algemene toestand. Het vroegtijdige postoperatief verloop was gunstig.
Referenties
- Chambers, H.F., Bayer, A.S. Nativevalve endocarditis. N Engl J Med, 2020, 383, 6, 567576.
- Habib, G., Lancellotti, P., Antunes, M.J., et al. 2015 ESC Guidelines for the management of infective endocarditis: the Task Force for the Management of Infective Endocarditis of the European Society of Cardiology (ESC) — endorsed by: European Association for CardioThoracic Surgery (EACTS), the European Association of Nuclear Medicine (EANM). Eur Heart J, 2015, 36, 30753128.
- Anantha Narayanan, M., Mahfood Haddad, T., Kalil, A.C., et al. Early versus late surgical intervention or medical management for infective endocarditis: a systematic review and metaanalysis. Heart, 2016, 102, 950957.
- Liang, F., Song, B., Liu, R., Yang, L., Tang, H., Li, Y. Optimal timing for early surgery in infective endocarditis: a metaanalysis. Interact Cardiovasc Thorac Surg, 2016, 22, 336345.
- Iversen, K., Ihlemann, N., Gill, S.U., et al. Partial oral versus intravenous antibiotic treatment of endocarditis. N Engl J Med, 2019, 380, 415424.
Niets van de website mag gebruikt worden voor reproductie, aanpassing, verspreiding, verkoop, publicatie of commerciële doeleinden zonder voorafgaande schriftelijke toestemming van de uitgever. Het is ook verboden om deze informatie elektronisch op te slaan of te gebruiken voor onwettige doeleinden.