BSC-sessieverslag - sessie 11
Tijdens het BSC-congres werden twee sessies over straling en
radioprotectie georganiseerd, met Frank Cools van het AZ Klina als
moderator. De eerste lezing werd gegeven door Eugenio Picano
(Pisa, Italië) met als titel 'Risks of the use of ionizing radiation in the
cardiological patient and pathways for improvement'.
Het belang van radioprotectie is geen
nieuw gegeven en de eerste inspanningen
om oneigenlijke straling te verminderen
dateren al van de jaren 90, voornamelijk
vanuit de radiologie. De voornaamste
redenen toen waren kostreductie en het
verminderen van wachtlijsten, maar ook
het vermijden van stralingsrisico, aangezien
X- en gammastralen gekende klasse
I-carcinogenen zijn. Desondanks is over de
jaren heen de gemiddelde stralingsdosis
per persoon per jaar fors toegenomen,
voornamelijk door toegenomen gebruik
van CT- en nucleaire scans. Naast de
toegenomen stralingsbelasting voor de
patiënt is er eveneens een niet te onderschatten
stralingsbelasting voor de behandelende
artsen en hun team. Dit zogenaamde
friendly fire is bij interventionele
cardiologen daarenboven significant hoger
dan bij andere medische beroepen die in
contact komen met straling zoals orthopedisten,
nuclearisten en radiologen1. Deze
bevindingen hebben geleid tot het opstellen
van zowel Europese als Amerikaanse
richtlijnen voor het correct gebruik van
medische straling2. De samenvatting van
de Position Paper on Radiation Safety van de ACC stelt dat 'goede training een
cultuur van respect moet creëren voor
stralingsrisico en een engagement om
blootstelling hieraan te minimaliseren en
bescherming te maximaliseren'3.
Stralingsdosis voor patiënten
en artsen
Voor elke procedure kan een effectieve
stralingsdosis bepaald worden, die mee
in overweging moet genomen worden
bij het bepalen van het nut van de
procedure. Eugenio Picano vergeleek
de stralingsbelasting met een spaarrekening,
waarbij 1 RX-thorax gelijk staat
aan 1 euro en elk bijkomend onderzoek
extra 'euro's' op de stralingsrekening
zet. Zo zal een patiënt tijdens een klassieke
diagnostische coronarografie een
dosis van ongeveer 7 millisievert (mSV)
te verwerken krijgen, wat overeenkomt
met 350 keer een RX-thorax ofwel 2,9
jaar aan achtergrondstraling. Bij een PCI
loopt dit op tot gemiddeld 15 mSV, wat
overeenkomt met 6,3 jaar aan achtergrondstraling2.
Niet alleen bij coronaire
interventies worden patiënt en arts
blootgesteld aan hoge dosis straling,
ook bij elektrofysiologische procedures,
met CRT-implantatie als uitschieter (22
mSV ofwel 9,1 jaar achtergrondstraling)
speelt dit een belangrijke rol. Niet te
onderschatten zijn ook de nucleaire scans
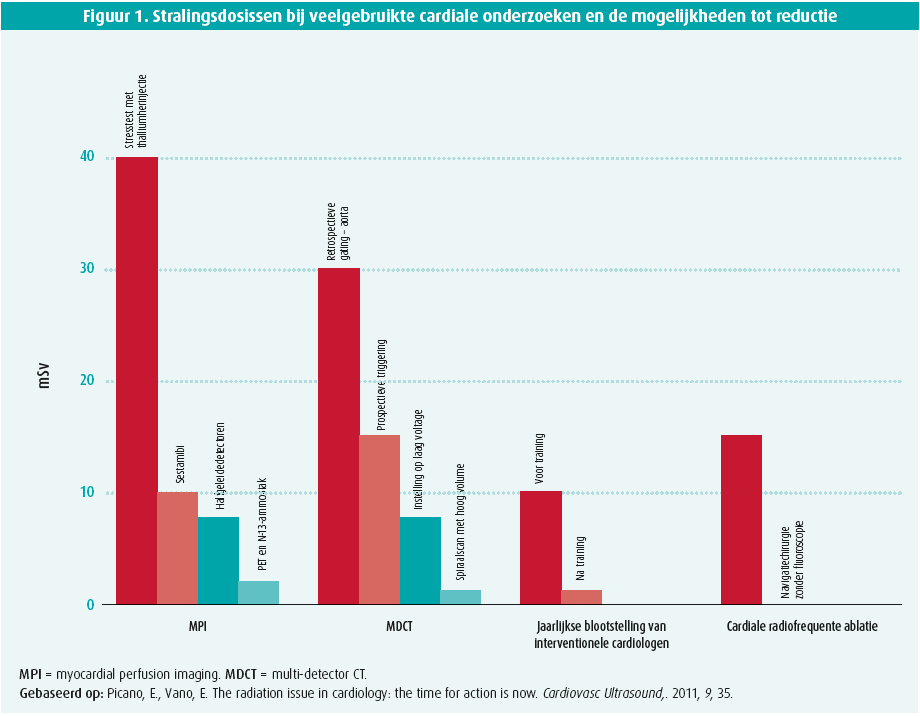
(PET, MIBI). Er is echter wel duidelijk vooruitgang
geboekt om stralingsbelasting bij
diagnostische en therapeutische procedures
te verminderen. Zo is de stralingsdosis
bij zowel nucleaire beeldvorming als coronaire CT drastisch gedaald (tot
het equivalent van enkele röntgenstralen
van de thorax bij deze laatste)
en wordt er een duidelijk verschil gezien
tussen stralingsbelasting voor interventioneel
cardiologen voor en na training
over radioprotectie. In sommige disciplines
werd zelfs getracht te gaan naar
zero-radiation, zoals bv. bij non-fluoroscopisch
genavigeerde ablaties (figuur 1).
Heldere communicatie over radiatiedosis,
zowel naar de uitvoerende arts als de
patiënt toe, is essentieel. Hierbij kan best
gestreefd worden naar conversie van de
waarden naar één gemeenschappelijke
maateenheid, de millisievert.
Risico's van straling:
kanker en andere ziektes
Waarom is het nu zo belangrijk om een
idee te hebben van de stralingsdosissen
en het beperken hiervan? Inductie van
tumoren is het meest bekende risico van
straling. De moleculaire effecten van
straling gebeuren binnen enkele seconden,
de klinische gevolgen ervan zijn
echter pas jaren tot decennia later zichtbaar.
Zo wordt het voorbeeld gegeven
van een CT-scan op 5-jarige leeftijd met
een hersentumor
op 50 jaar tot gevolg.
Het risico op ontwikkelen van tumoren
is echter niet alleen afhankelijk van de
stralingsdosis.
Zo spelen leeftijd (met
hoger risico bij straling op jongere leeftijd)
en geslacht (met hoger risico voor vrouwen)
een rol4. Ook het type orgaan dat
de straling ontvangt speelt een rol, zo zijn
er organen die vatbaarder (= radiosensitiviteit)
zijn voor radiatie (borstweefsel,
long, rood beenmerg) dan anderen (zoals
bv. huid of bot). Het risico op ontwikkelen
van een tumor kan geformuleerd
worden als stralingsdosis ter hoogte van
het betreffende orgaan vermenigvuldigd
met de radiosensitiviteit. Een gemiddeld
interventioneel cardioloog met 20 jaar
werkervaring, heeft een blootstelling van
ongeveer 100 mSv indien onbeschermd,
wat verantwoordelijk is voor 1 extra
kanker per 100 blootgestelde personen.
Dit benadrukt nogmaals het belang van adequate bescherming voor de uitvoerende
cardioloog. De boodschap is dus
steeds bewust te zijn van de mogelijke
gevolgen van straling en zich hiervoor te
beschermen.
De radiosensitiviteit van een weefsel kan
worden uitgedrukt door middel van de
Wet van Bergonié-Tribondeau. Deze stelt
dat de radiosensitiviteit van een weefsel
afhankelijk is van het aantal ongedifferentieerde
cellen in een weefsel, de
mitotische activiteit van deze cellen en
de tijdsduur van de actieve proliferatie.
Het bestaan van zogenaamde 'radioresistente'
organen, zoals hart en hersenen,
is een mythe. Eugenio Picano gaf
meerdere belangrijke redenen voor de
interventioneel cardioloog (en bij uitbreiding
de elektrofysioloog) om zichzelf
te beschermen tegen de effecten van
straling. Zo komen bij interventioneel cardiologen
meer linkszijdige (aan de kant
van de hoogste stralingsblooststelling)
hersentumoren voor5. Waar hersentumoren
nog relatief zeldzaam zijn, is neurodegeneratie,
optredend bij progressieve
stralingsblootstelling, een groter probleem.
Zo worden geheugenstoornissen,
afwijkingen in geur en depressieve stoornissen
veel meer gezien bij progressieve
stralingsbelasting.
Een ander orgaan dat frequent wordt
aangetast bij interventioneel cardiologen
is het oog, met een prevalentie van
cataract die vijf keer hoger ligt dan in de
algemene populatie6, een effect dat nog
eens versterkt wordt in het geval van
diabetes mellitus. Verder kan straling
atherosclerose induceren en versnellen7
met een directe correlatie tussen
stralingsbelasting en cardiovasculaire
events8. Verder mag ook het effect op
reproductieve organen niet vergeten
worden, met slechtere zaadkwaliteit,
meer infertiliteit en DNA-schade en
chromosoomafwijkingen
bij progressieve
stralingsbelasting.
Het spreekt dus voor
zich dat cathlabpersoneel zichzelf moet
beschermen tegen straling.
Tot slot nog een miskende complicatie
van een te hoge stralingsdosis: huidletsels.
Deze treden meestal laattijdig op
en zijn in de VS een belangrijke oorzaak
voor rechtszaken wegens wanpraktijken9.
Radiotherapie
Dat patiënten die radiotherapie hebben
ondergaan een hoger risico hebben
op atherosclerotische cardiovasculaire
events, is al langer geweten7. Zowel
de kleppen als de coronairen kunnen
aangetast worden en patiënten kunnen
zowel systolisch als diastolisch hartfalen
ontwikkelen. De oorzaken hiervoor zijn
microvasculaire disfunctie, lokale inflammatie
en protrombotische activatie en
cellulaire apoptose, allen veroorzaakt
door straling.10
Kinderen
Hoe jonger de leeftijd van de patiënt, hoe
groter het risico dat gepaard gaat met
straling. Voornamelijk voor kinderen van
10 jaar stijgt het risico op het ontwikkelen
van tumoren exponentieel. Bij kinderen
moet dus extra bedachtzaam worden
omgesprongen met straling, met aandacht
voor lagere doseringen. We denken
hierbij bv. aan patiënten met congenitale
hartziekte, die meerdere interventionele
onderzoeken ondergaan.
Hoe verbeteren?
Eugenio Picano introduceerde het
'5A's-principe', waarbij de de A's staan
voor appropriateness, audit, awareness,
accountability en advancing knowledge.
Bij elk onderzoek moeten we ons afvragen
of dit nu het juiste onderzoek (appropriateness
of geschiktheid) is voor deze
patiënt en moet het stralingsrisico afgewogen
worden tegenover de vermoedelijke
baten van het onderzoek. Zowel
arts als patiënt dienen op de hoogte
te zijn en zich bewust te zijn (awareness
of bewustzijn) van de stralingsdosis
en risico's (informed consent). Voor elk
onderzoek dient dan ook de adequate
stralingsdosis gekend te zijn (audit).
Zowel de voorschrijvende en de uitvoerende
arts zijn verantwoordelijk voor de toegediende
straling (legal accountability) en
moeten het risico kunnen verantwoorden
(justification). Onderzoeken zonder ioniserende
straling moeten eerst als alternatief
overwogen worden en de stralingsdosis
moet 'ALARA' zijn (zo laag als mogelijk).
Verder moeten de effecten van straling
en de mogelijkheden tot bescherming
ertegen uiteraard blijvend onderzocht
worden (advancing knowledge). Meerdere
studies hierover zijn lopende. Het
principe Take now, pay later, waarbij nu
straling wordt gegeven en de patiënt er
later de (fysieke) prijs voor betaalt, wordt
door technologische upgrades meer en
meer Pay now, take later, waarbij we
later de vruchten kunnen plukken van
investeringen die nu gebeuren in radioprotectie.
Voorbeelden van verbeteringen
in de hoeveelheid stralingsbelasting zijn
bv. echo i.p.v. rechterhart katheterisatie,
stressecho i.p.v. SPECT-scan, ablatie zonder
fluoroscopie, … Ook de opkomst van robotische katheterisatie kan een belangrijke
vermindering van de stralings dosis
voor de interventioneel cardioloog betekenen.
Conclusie
Samenvattend kunnen we stellen dat,
aangezien X- en gammastralen bewezen
klasse I-carcinogenen zijn, cardiologen
blijvend moeten proberen om 'het juiste
onderzoek, met de juiste dosis voor
de juiste patiënt' te voorzien en dat in
elke cardiologie-afdeling en elk cathlab
prioriteit moet worden gegeven aan
radioprotectie, aangezien het een effectieve
strategie is voor het vermijden van
tumoren of andere stralings geïnduceerde
pathologieën en op die manier ook een
belangrijke kwaliteitsindicator is voor de
cardiologiedienst. Om het met de woorden
van Eugenio Picano te zeggen: 'A
smart cardiologist cannot be afraid of
the essential and often life-saving use of
medical radiation, but must be very afraid
of radiation unawareness'.
Referenties
- Vañó, E., González, L., Guibelalde, E.,
Fernández, J.M., Ten, J.I. Radiation exposure
to medical staff in interventional and cardiac
radiology. Br J Radiol, 1998, 71 (849), 954-
960.
- Picano, E., Vañó, E., Rehani, M.M. et al. The
appropriate and justified use of medical
radiation in cardiovascular imaging: a
position document of the ESC Associations
of Cardiovascular Imaging, Percutaneous
Cardiovascular Interventions and
Electrophysiology. Eur Heart J, 2014, 35 (10),
665-672.
- Hirshfeld, J.W. Jr., Ferrari, V.A., Bengel, F.M.
et al. 2018 ACC/HRS/NASCI/SCAI/SCCT Expert
Consensus Document on Optimal Use of
Ionizing Radiation in Cardiovascular Imaging-
Best Practices for Safety and Effectiveness,
Part 1: Radiation Physics and Radiation
Biology: A Report of the American College of
Cardiology Task Force on Expert Consensus
Decision Pathways. J Am Coll Cardiol, 2018,
71 (24), 2811-2828.
- Picano, E. Informed consent and
communication of risk from radiological
and nuclear medicine examinations: how to
escape from a communication inferno. BMJ,
2004, 329 (7470), 849-851.
- Roguin, A. CardioPulse. Radiation in
cardiology: can't live without it!: using
appropriate shielding, keeping a distance
as safely as possible and reducing radiation
time are essential principles for radiation
reduction. Eur Heart J, 2014, 35 (10), 599-600.
- Ciraj-Bjelac, O. et al. Risk for radiationinduced
cataract for staff in interventional
cardiology: Is there reason for concern? CCI,
2010, 76 (6), 826-834.
- Darby, S.C. et al. Risk of Ischemic Heart Disease
in Women after Radiotherapy for Breast Cancer.
N Engl J Med, 2013, 368, 987-998.
- Andreassi, M.G., Piccaluga, E., Gargani, L. et
al. Subclinical carotid atherosclerosis and
early vascular aging from long-term lowdose
ionizing radiation exposure: a genetic,
telomere, and vascular ultrasound study in
cardiac catheterization laboratory staff. JACC
Cardiovasc Interv, 2015, 8 (4), 616-627.
- Wong, L., Rehm, J. Radiation Injury from a
Fluoroscopic Procedure. N Engl J Med, 2004,
350 (23).
- Lancellotti, P., Nkomo, V.T., Badano, L.P.,
Bergler-Klein, J., Bogaert, J., Davin, L. et al.
Expert consensus for multi-modality imaging
evaluation of cardiovascular complications
of radiotherapy in adults: a report from the
European Association of Cardiovascular Imaging
and the American Society of Echocardiography.
Eur Heart J, 2013, 14 (8), 721-740.
Niets van de website mag gebruikt worden voor reproductie, aanpassing, verspreiding, verkoop, publicatie of commerciële doeleinden zonder voorafgaande schriftelijke toestemming van de uitgever. Het is ook verboden om deze informatie elektronisch op te slaan of te gebruiken voor onwettige doeleinden.