à propos d'un cas rare de bradycardie chez le jeune patient
Introduction
Le bloc auriculo-ventriculaire (AV) est un trouble de conduction d'une impulsion électrique entre les oreillettes et les ventricules. Ce trouble se traduit par un allongement et/ou une interruption de cette conduction. Les blocs AV peuvent se classer de façon grossière par types de bloc et selon leur étiologie. Les étiologies quant à elles sont diverses. En amont de toutes les causes connues prises isolément se distingue le groupe des blocs congénitaux dont les étiologies connues se résument à une liste spécifique que nous aborderons plus bas. Le cas présenté ici sera celui d'un jeune adulte porteur d'un bloc AV congénital du troisième degré, actuellement asymptomatique et non porteur d'un stimulateur cardiaque.
Observation
Le patient dont nous présentons le cas ici est un homme âgé de 23 ans lors de son contrôle le plus récent en consultation de cardiologie. Hormis le trouble de conduction AV congénital dont il est porteur, son dossier médical ne fait état que peu de particularité. On retient tout au plus une appendicectomie et une chirurgie orthopédique récente à la suite d'un traumatisme, lesquelles se sont déroulées sans complication. Bien que les deux cures chirurgicales présentes dans les antécédents du patient se soient toutes deux déroulées sans aléa notable, la bradycardie importante, dont le patient est régulièrement l'objet, n'a pas manqué d'attirer l'attention des anesthésistes et des chirurgiens.
L'anamnèse familiale menée auprès des apparentés au premier degré ne mentionne aucun affect particulier du système cardiovasculaire. Sur un plan plus systémique nous retenons cependant une notion de maladie de Crohn chez la mère du patient.
Le diagnostic de bloc AV complet a été posé à l'âge de 18 ans. Le patient a depuis lors été tout à fait asymptomatique sur le plan cardio-respiratoire. Il n'a jamais été en effet retenu lors des différents suivi en consultation de plainte de type douleur thoracique, palpitations, fatigue inexpliquée, dyspnée d'effort ou de repos, ni de malaise, vertige ou encore syncope. Néanmoins, les électrocardiogrammes (ECG) réalisés lors des suivis en consultation montrent de manière quasi constante une bradycardie significative au repos, avec en marge du AV complet la bradycardie enregistrée correspondant à une fréquence d'échappement ventriculaire assez lente (figure 1).

Nous remarquons sur ces tracés une largeur des QRS à la limite de la normale plaidant d'avantage pour un échappement de siège jonctionnel que purement ventriculaire. La repolarisation ne montre pas d'anomalie significative compte tenu de l'âge du patient.
L'échographie cardiaque est normale, excepté un probable foramen ovale perméable ou une communication interauriculaire (CIA) limitée; aucun examen transoesophagien n'a été réalisé pour cette petite anomalie non significative.
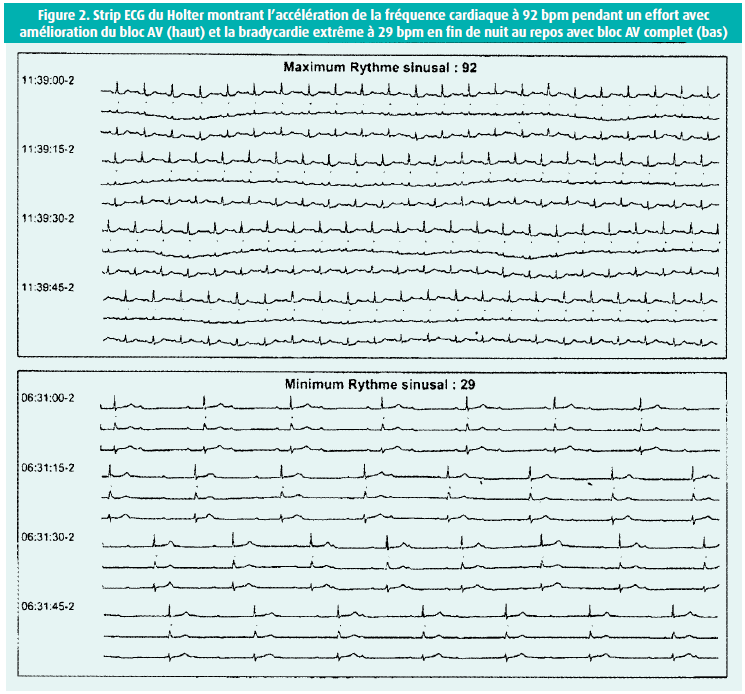
Deux enregistrements rythmiques de 24 heures (Holter) ont été réalisés à deux ans de distance (figure 2). Les deux enregistrements montrent un rythme sinusal de base permanent avec bloc AV complet, avec des extrêmes de fréquence entre 30 et 90 bpm. Les fréquences sont basses au repos, avec une accentuation de la bradycardie correspondant aux heures de sommeil. Les accélérations sont corrélées aux efforts réalisés. Bien que restant éloignée de la valeur de fréquence théorique pour l'âge, on note lors de ces périodes d'effort une nette accélération de la fréquence cardiaque avec une amélioration de la conduction AV. Celle-ci fait suggérer un siège suprahissien ou nodal du bloc.
Du point de vue de la prise en charge, le patient ne prend actuellement aucun traitement pharmacologique. Il n'y a pas lieu, à ce stade, de penser à l'implantation d'un stimulateur cardiaque définitif chez ce jeune patient asymptomatique, vu l'absence totale d'impact des troubles de conduction sur son activité quotidienne, la stabilité de l'image échocardiographique et la persistance de l'amélioration de la conduction AV lors de l'effort.
Discussion
Un bloc AV est considéré comme congénital s'il est objectivé spontanément chez un foetus ou un jeune enfant. L'entité a été décrite pour la première fois en 1901 par Morquio.1 L'affection représente 0,3 à 0,4 % des cardiopathies congénitales, soit 1/20 000 naissances.2-3
Sur le plan étiologique, le groupe des blocs dits congénitaux se démarque des causes habituellement rencontrées. En effet, ne sont pas incluses dans cette entité les origines iatrogènes (médicamenteuses, post chirurgicales, post cathétérisme cardiaque), ou pathologies de type fibrose/ sclérose, myocardite, cardiopathie ischémique, dégénérescence sénile du tissu de conduction. Il faut également exclure les causes infectieuses (maladie de Lyme ou viroses, tel l'herpès zoster).4 On peut diviser l'entité des blocs AV congénitaux en trois grandes catégories.5
Les blocs d'origine auto-immune sont le plus souvent détectés précocement et majoritairement du troisième degré. Leur mécanisme supposé est celui d'un passage transplacentaire d'anticorps maternels connus dans la pathogenèse du lupus érythémateux disséminé (LED), à savoir des anticorps anti-Ro/SSA et/ou anti-La/SSB.5 Notre cas ne semble être classé dans cette catégorie, la mère du patient, bien qu'atteinte d'une maladie de Crohn, ne présente pas de LED clinique; cependant, cette affirmation est toutefois à mettre sous réserve, car aucun screening sérologique n'a été réalisé chez elle.
Les cardiopathies congénitales sont parfois associées à des anomalies de conduction AV liées à un développement anormal du tissu nodal. On distingue dans ce groupe trois entités principales: la transposition corrigée des grands vaisseaux, autrement nommée 'double discordance artérielle', dans laquelle la conduction AV est affectée par la position excessivement antérieure du noeud; une anomalie des bourgeons endocardiques engendrant un déplacement postérieur du noeud AV; et enfin, les anomalies septales interatriales. Les deux premières entités que nous répertorions ici ont pu être exclues lors des examens échocardiographiques réalisés. Mentionnons toutefois pour rappel qu'une échographie transthoracique laissait planer le doute sur une éventuelle CIA.
Les blocs ne rentrant dans aucune des catégories précédentes sont regroupés en tant que blocs AV dits 'idiopathiques familiaux'.6-7 Les cas repris dans cette catégorie comprennent donc les sujets dont le coeur ne présente pas d'anomalie structurelle et dont le bloc ne peut être expliqué par une étiologie immunitaire. Il convient cependant de mentionner que l'aspect familial repris dans la dénomination n'est pas retrouvé de façon constante et que l'on pourrait donc nommer cette catégorie comme celle des blocs 'idiopathiques', dont une partie montrerait une tendance familiale.
Le bloc AV congénital est le plus souvent un bloc nodal ou suprahissien; normalement la conduction AV est améliorée à l'exercice ou après injection d'atropine; par contre, la conduction AV s'aggrave si massage du sinus ou avec les bêtabloquants. Ce qui est l'inverse dans le cas de bloc infrahissien, souvent de pronostic plus sombre.
La présentation clinique chez le jeune adulte, comme dans notre cas, est le plus souvent fortuit, lors d'un ECG ou d'un bilan de santé. On note toujours une bradycardie excessive. Rarement, les patients se plaignent de symptômes, comme de la dyspnée ou de l'intolérance à l'effort (insuffisance chronotrope) ou des malaises avec syncope; des cas de morts subites sont aussi décrits.2-3 Plusieurs auteurs pensent que les blocs AV progressent au cours du temps pour devenir complets permanents au cours du temps.
La mise en place d'un stimulateur cardiaque définitif (avec sondes transveineuses ou épicardiques) est proposée selon les différentes recommandations (guidelines ESC) de 2013.8
- Bloc AV de haut degré chez des patients symptomatiques ou asymptomatiques, mais avec un des risques suivants: dysfonction ventriculaire, QTc prolongé, complexe ventriculaire ectopique, rythme d'échappement avec QRS large, fréquence cardiaque < 55 bpm ou pauses > 3x le cycle du rythme sousjacent (recommandations IC).
- Patients asymptomatiques avec un bloc AV de haut degré permanent sans les conditions ci-dessus (recommandations IIbC).
Le pronostic est mauvais si le bloc AV est précoce 'in utero' ou dans la période néonatale, avec un risque de décès non négligeable. Par contre, il est meilleur si le diagnostic de l'affection est plus tardif; à noter qu'en termes d'évolution, les sujets étant asymptomatiques dans l'enfance tendent à le rester durant l'adolescence et leur période adulte.
Notre groupe avait décrit les facteurs de risque défavorables: affection associé à une cardiopathie congénitale, âge précoce du diagnostic du bloc, survenue de syncope, QRS larges, allongement de l'intervalle QTc, rythme cardiaque très lent < 55 bpm au repos, absence d'accélération significative de la fréquence cardiaque à l'effort, arythmies ventriculaires induites à l'effort, échappement jonctionnel au Holter, cardiomégalie à la radiographie du thorax, et élargissement de l'onde P à l'électrocardiogramme.2
L'évolution est le plus souvent favorable après implantation d'un pacemaker, malgré le risque de dysfonction ventriculaire si stimulation ventriculaire permanente avec asynchronisme cardiaque.2, 9
Conclusion
Nous avons présenté le cas d'un jeune patient asymptomatique avec bloc AV complet congénital; vu l'absence de facteurs de risque défavorables, il n'est pas lieu de proposer la mise en place d'un stimulateur cardiaque actuellement. Un suivi est cependant indispensable avec ECG, échographie cardiaque et monitoring Holter. Nous nous fions aux recommandations européennes pour les indications de stimulateur cardiaque.
Références
- Morquio, L. Sur une maladie infantile et familiale caractérisée par des modifications permanentes du pouls, des attaques syncopales et épileptiforme et la mort subite. Arch Med Enfants, 1901, 4, 467-475.
- de Meester, A., Chaudron, J.M., Thys, F., et al. Suivi à long terme de patients adultes avec bloc auriculo-ventriculaire complet congénital traité par un stimulateur cardiaque. Acta Clin Belg, 1994, 49, 208-213.
- Michaëlsson, M., Jonzon, A., Riesenfeld, T. Isolated congenital complete atrioventricular block in adult life. A prospective study. Circulation, 1995, 92, 442-449.
- de Meester, A., Scavée, C. Bloc auriculo- ventriculaire complet lors d'un zona: à propos d'un cas et revue de la littérature. J Cardiol, 2001, 13, 143-55.
- Brito-Zerón, P., Izmirl, P.M., Ramos-Casals, M., et al. Autoimmune congenital heart block: complex and unusual situations. Lupus, 2016, 25, 116-128.
- Baruteau, A.E., Fouchard, S., Behaghel, A., et al. Characteristics and long-term outcome of non-immune isolated atrioventricular block diagnosed in utero or early childhood: a multicentre study. Eur Heart J, 2012, 33, 622-629.
- Baruteau, A.E., Behaghel, A., Fouchard, S., et al. Parental electrocardiographic screening identifies a high degree of inheritance for congenital and childhood nonimmune isolated atrioventricular block. Circulation, 2012, 126, 1469-1477.
- Brignole M, Auricchio A, Baron-Esquivias G, et al. 2013 ESC Guidelines on cardiac pacing and cardiac resynchronization therapy. Eur Heart J, 2013, 34, 2281-2329.
- Thambo, J.B., Bordachar, P., Garrigue, S., et al. Detrimental ventricular remodeling in patients with congenital complete heart block and chronic right ventricular apical pacing. Circulation, 2004, 110, 3766-3772.
Niets van de website mag gebruikt worden voor reproductie, aanpassing, verspreiding, verkoop, publicatie of commerciële doeleinden zonder voorafgaande schriftelijke toestemming van de uitgever. Het is ook verboden om deze informatie elektronisch op te slaan of te gebruiken voor onwettige doeleinden.